Легочная эмболия (эмболия легочной артерии, тромбоэмболия легочной артерии, ТЭЛА) – механическое препятствие (обструкция) кровотока в бассейне легочной артерии, обусловленное попаданием в нее эмбола (тромба), что сопровождается выраженным спазмом ветвей легочной артерии, развитием острого легочного сердца, уменьшением сердечного выброса, бронхоспазмом и снижением оксигенации крови.
Из всех аутопсий, ежегодно проводимых в России, легочная эмболия обнаруживается в 4–15% случаев. По статистике 3% хирургических вмешательств в послеоперационном периоде осложняются развитием ТЭЛА, летальный исход при этом наблюдается в 5,5% случаев.
Пациенты с легочной эмболией нуждаются в срочной госпитализации в отделение реанимации.
Эмболия легочной артерии преимущественно наблюдается у людей старше 40 лет.
- Причины и факторы риска
- Формы заболевания
- Симптомы легочной эмболии
- Диагностика
- Лечение легочной эмболии
- Возможные последствия и осложнения
- Прогноз
- Профилактика
- Причины появления
- Признаки закупорки легочных сосудов
- Факторы риска
- Диагностика легочной тромбоэмболии
- Лечение
- Профилактика
- Определение и патогенез
- Причины и факторы риска
- Клинические признаки
- Диагностика
- Лечение
- Профилактика
- Видео по теме
Причины и факторы риска
В 90% случаев источник тромбов, приводящих к легочной эмболии, располагается в бассейне нижней полой вены (подвздошно-бедренный сегмент, вены малого таза и предстательной железы, глубокие вены голени).
Факторами риска являются:
Формы заболевания
В зависимости от локализации патологического процесса выделяют следующие виды легочной эмболии:
- эмболия мелких ветвей легочной артерии;
- эмболия долевых или сегментарных ветвей легочной артерии;
- массивная – местом локализации тромба является главный ствол легочной артерии или одна из ее основных ветвей.
В зависимости от объема выключенных из кровотока сосудов выделяют четыре формы легочной эмболии:
- смертельная (объем отключенного легочного артериального кровотока свыше 75%) – приводит к быстрому летальному исходу;
- массивная (объем пораженных сосудов свыше 50%) – отмечаются тахикардия, гипотония, потеря сознания, острая правожелудочковая недостаточность, легочная гипертензия, может развиться кардиогенный шок;
- субмаксимальная (поражается от 30 до 50% легочных артерий) – характеризуется умеренной одышкой, слабовыраженными признаками острой правожелудочковой недостаточности при нормальном уровне артериального давления;
- малая (из кровотока отключено менее 25%) – незначительная одышка, признаков недостаточности правого желудка нет.
Острая массивная легочная эмболия может стать причиной внезапной смерти.
В соответствии с клиническим течением легочная эмболия может принимать следующие формы:
- Молниеносная (острейшая) – возникает при полной закупорке тромбом обеих основных ветвей или главного ствола легочной артерии. У пациента внезапно возникает и быстро нарастает острая дыхательная недостаточность, резко падает артериальное давление, появляется фибрилляция желудочков. Через несколько минут от начала заболевания наступает летальный исход.
- Острая – наблюдается при окклюзии основных ветвей легочной артерии, части сегментарных и долевых ветвей. Заболевание начинается внезапно. У больных возникает и быстро прогрессирует сердечная, дыхательная и церебральная недостаточность. Длится 3–5 суток, в большинстве случаев осложняется формированием инфаркта легкого.
- Затяжная (подострая) – развивается при окклюзии средних и крупных ветвей легочной артерии и характеризуется множественными инфарктами легкого. Патологический процесс длится несколько недель. Постепенно нарастает выраженность правожелудочковой и дыхательной недостаточности. Нередко происходят повторные тромбоэмболии, что может привести к летальному исходу.
- Рецидивирующая (хроническая) – характеризуется повторными тромбозами долевых и сегментарных ветвей легочной артерии, в результате чего у больного возникают рецидивирующие инфаркты легкого, плевриты, которые обычно носят двусторонний характер. Постепенно нарастает правожелудочковая недостаточность и гипертензия малого круга кровообращения. Рецидивирующая легочная эмболия обычно возникает в послеоперационном периоде, а также у пациентов, страдающих сердечно-сосудистыми или онкологическими заболеваниями.
При своевременном и адекватном лечении легочной эмболии показатель летальности не превышает 10%, без лечения он достигает 30%.
Симптомы легочной эмболии
Выраженность клинической картины зависит от следующих факторов:
- скорость развития нарушения кровотока в системе легочной артерии;
- размер и количество тромбированных артериальных сосудов;
- степень выраженности нарушений кровоснабжения ткани легких;
- исходное состояние пациента, наличие у него сопутствующей патологии.
Патология проявляется широким клиническим диапазоном от бессимптомного течения до внезапной смерти. Клинические симптомы легочной эмболии не являются специфичными, они свойственны многим другим заболеваниям легких и сердечно-сосудистой системы. Однако их внезапное возникновение и невозможность объяснить их другой патологией (пневмония, инфаркт миокарда, сердечно-сосудистая недостаточность) позволяет с высокой долей вероятности предположить у больного эмболию легочной артерии.
В классической клинической картине легочной эмболии выделяют несколько синдромов.
- Легочно-плевральный. Его признаками являются одышка (вызывается нарушением вентиляции и перфузии легких) и кашель, который у 20% пациентов сопровождается кровохарканьем, болями в области грудной клетки (обычно в ее задненижних отделах). При массивной эмболии развивается выраженный цианоз верхней половины тела, шеи и лица.
- Кардиальный. Характерны чувство дискомфорта и боли за грудиной, тахикардия, нарушения ритма сердечных сокращений, выраженная артериальная гипотензия вплоть до развития коллаптоидного состояния.
- Абдоминальный. Возникает несколько реже, чем другие синдромы. Больные жалуются на боль в верхнем отделе живота, возникновение которой связано с растяжением глиссоновой капсулы на фоне правожелудочковой недостаточности или раздражения купола диафрагмы. Другими симптомами абдоминального синдрома являются рвота, отрыжка, парез кишечника.
- Церебральный. Чаще наблюдается у людей пожилого возраста, страдающих выраженным атеросклерозом артерий головного мозга. Характеризуется потерей сознания, судорогами, гемипарезом, психомоторным возбуждением.
- Почечный. После выведения пациентов из состояния шока у них может развиться секреторная анурия.
- Лихорадочный. На фоне воспалительных процессов в плевре и легких у больных повышается температура тела до фебрильных значений. Длительность лихорадки составляет от 2 до 15 дней.
- Иммунологический. Развивается на второй-третьей неделе от начала заболевания и характеризуется появлением в крови пациентов циркулирующих иммунных комплексов, развитием эозинофилии, рецидивирующего плеврита, пульмонита, появлением на коже уртикароподобной сыпи.
По статистике 3% хирургических вмешательств в послеоперационном периоде осложняются развитием ТЭЛА, летальный исход при этом наблюдается в 5,5% случаев.
Диагностика
При подозрении на эмболию легочной артерии назначают комплекс лабораторно-инструментального обследования, включающий:
- рентгенографию органов грудной клетки – признаками легочной эмболии являются: ателектаз, полнокровие корней легких, симптом ампутации (внезапный обрыв хода сосуда), симптом Вестермарка (локальное уменьшение легочной васкуляризации);
- вентиляционно-перфузионная сцинтиграфия легких – признаками высокой вероятности легочной эмболии являются: нормальная вентиляция и снижение перфузии в одном или нескольких сегментах (диагностическая ценность метода снижается при перенесенных в прошлом эпизодов ТЭЛА, опухолях легкого и хронической обструктивной болезни легких);
- ангиопульмонография – классический метод диагностики легочной эмболии; критериями для постановки диагноза служат обнаружение контура тромба и внезапный обрыв ветви легочной артерии;
- электрокардиография (ЭКГ) – позволяет выявить косвенные признаки легочной эмболии и исключить инфаркт миокарда.
Дифференциальная диагностика проводится с нетромботической эмболией легочной артерии (опухолевой, септической, жировой, амниотической), психогенной гипервентиляцией, переломом ребер, пневмонией, бронхиальной астмой, пневмотораксом, перикардитом, сердечной недостаточностью, инфарктом миокарда.
Лечение легочной эмболии
Пациенты с легочной эмболией нуждаются в срочной госпитализации в отделение реанимации. Медикаментозное лечения легочной эмболии на первом этапе заключается во введении гепарина, антикоагулянтов непрямого действия и фибринолитических средств.
Эмболия легочной артерии преимущественно наблюдается у людей старше 40 лет.
При выраженной артериальной гипотензии проводят инфузионную терапию, применяют дофамин, Добутамин, Адреналина гидрохлорид. При рецидивирующем клиническом течении легочной эмболии длительным курсом или пожизненно назначают непрямые антикоагулянты, ацетилсалициловую кислоту (Аспирин), производят установку кавафильтра, препятствующего попаданию тромбов в нижнюю полую вену.
Развитие инфаркт-пневмонии является показанием для назначения антибиотиков широкого спектра действия.
При массивной эмболии легочной артерии и неэффективности проводимой консервативной терапии проводится хирургическое вмешательство одним из двух способов:
- закрытая эмболэктомия при помощи аспирационного катетера;
- открытая эмболэктомия в условиях искусственного кровообращения.
Хирургическое лечение легочной эмболии сопровождается довольно высоким риском осложнений и летального исхода.
Возможные последствия и осложнения
Острая массивная легочная эмболия может стать причиной внезапной смерти. В тех случаях, когда успевают сработать компенсаторные механизмы, больной не погибает сразу, но у него быстро нарастают вторичные нарушения гемодинамики, которые при отсутствии своевременного лечения приводят к летальному исходу. Возможными последствиями легочной эмболии могут стать:
Прогноз
При своевременном и адекватном лечении легочной эмболии показатель летальности не превышает 10%, без лечения он достигает 30%. Прогноз хуже у лиц с предшествующими заболеваниями сердца или легких.
Примерно у 1% пациентов, перенесших эмболию легочной артерии в отдаленном периоде, развивается хроническая легочная гипертензия.
Из всех аутопсий, ежегодно проводимых в России, легочная эмболия обнаруживается в 4–15% случаев.
Профилактика
С целью профилактики легочной эмболии в предоперационную подготовку пациентов при наличии факторов риска включают:
- пневматическую компрессию;
- ношение компрессионного белья (эластичных чулок);
- малые дозы гепарина.
В послеоперационном периоде подкожно вводят небольшие дозы гепарина, назначают непрямые антикоагулянты.
При рецидивирующем течении легочной эмболии непрямые антикоагулянты назначают пожизненно, решают вопрос об установке кавафильтра.
Видео с YouTube по теме статьи:
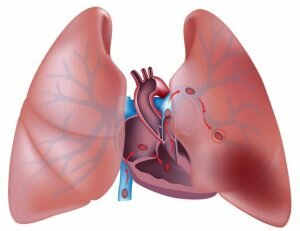
Легочная эмболия — патологическое состояние, когда часть сгустка крови (эмбол), оторвавшаяся от первичного место своего образования (часто ноги или руки), перемещается по кровеносным сосудам и закупоривает просвет легочной артерии.
Это серьезная проблема, которая может привести к инфаркту участка легочной ткани, низкому содержанию кислорода в крови, повреждению других органов из-за кислородного голодания. Если эмбол больших размеров или одновременно блокируется несколько ветвей легочной артерии — это может привести к летальному исходу.
Читайте в этой статье
Причины появления
 Чаще всего сгусток крови падает в систему легочной артерии (медицинский термин — тромбоэмболия легочной артерии) в результате отрыва от стенки глубоких вен ног. Состояние известное, как тромбоз глубоких вен (ТГВ). В большинстве случаев такой процесс носит длительный характер, не сразу все тромбы открываются и закупоривают артерии легких. Блокировка сосуда способна привести к развитию инфаркта (отмиранию тканей). Постепенное «отмирание легких» приводит к ухудшению оксигенации (насыщение кислородом) крови, соответственно, страдают и другие органы.
Чаще всего сгусток крови падает в систему легочной артерии (медицинский термин — тромбоэмболия легочной артерии) в результате отрыва от стенки глубоких вен ног. Состояние известное, как тромбоз глубоких вен (ТГВ). В большинстве случаев такой процесс носит длительный характер, не сразу все тромбы открываются и закупоривают артерии легких. Блокировка сосуда способна привести к развитию инфаркта (отмиранию тканей). Постепенное «отмирание легких» приводит к ухудшению оксигенации (насыщение кислородом) крови, соответственно, страдают и другие органы.
Легочная эмболия, причины которой в 9 из 10 случаев является тромбоэмболия (описанная выше), может возникнуть в результате закупорки другими субстратами, попавшими в кровоток, например:
- капельки жира из костного мозга при переломе трубчатой кости;
- коллаген (составная часть соединительной ткани) или фрагмент ткани при повреждении любого органа;
- кусочек опухоли;
- пузырьки воздуха.
Признаки закупорки легочных сосудов
Симптомы легочной эмболии у каждого конкретного пациента могут значительно варьироваться, что во многом зависит от количества закупоренных сосудов, их калибра и наличия у больного присутствующей до этого легочной или сердечно-сосудистой патологии.

Наиболее частыми признаками блокировки сосуда являются:
- Прерывистое, затрудненное дыхание. Симптом, как правило, появляется внезапно и всегда ухудшается при малейшей физической активности.
- Боль в груди. Иногда напоминает «сердечную жабу» (боль за грудиной), как при сердечном приступе, усиливается при глубоком вдохе, кашле, когда меняется положение тела.
- Кашель, который довольно часто бывает кровавый (в мокроте прожилки крови или она коричневого цвета).
Эмболия легких может проявляться и другими признаками, которые могут выражаться в следующем:
- отеки и боли в ногах, как правило, в обеих, чаще локализуются в икроножных мышцах;
- липкая кожа, цианоз (синюшность) кожных покровов;
- лихорадка;
- повышенное потоотделение;
- нарушение сердечного ритма (учащенное или нерегулярное сердцебиение);
- головокружение;
- судороги.

Факторы риска
Некоторые заболевания, медицинские процедуры, определенные условия могут способствовать возникновению тромбоэмболии легочной артерии. К ним относят:
- малоподвижный образ жизни;
- продолжительный постельный режим;
- любая операция и некоторые хирургические процедуры;
- избыточный вес;
- установленный кардиостимулятор или венозная катетеризация;
- беременность и роды;
- применение противозачаточных таблеток;
- семейная история;
- курение;
- некоторые патологические состояния. Довольно часто тромбоэмболия легочной артерии возникает у больных с активным онкологическим процессом (особенно, это касается рака поджелудочной железы, яичников и легких). Также легочная эмболия, связанная с опухолями, может появиться у пациентов, принимающих химиотерапию или гормонотерапию. Например, эта ситуация может возникнуть у женщины с историей рака молочной железы, которая в целях профилактики принимает тамоксифен или ралоксифен. Люди, страдающие гипертонией, а также воспалительными заболеваниями кишечника (например, язвенный колит или болезнь Крона), имеет повышенный риск развития этой патологии.
Диагностика легочной тромбоэмболии
Легочную эмболию довольно трудно диагностировать, особенно это касается пациентов, у которых одновременно присутствуют патология сердца и легких. Чтобы установить точный диагноз, врачи порой назначают несколько исследований, лабораторных тестов, позволяющих не только подтвердить эмболию, но и найти причину ее возникновения. Чаще всего применяются следующие тесты:
- рентгенография грудной клетки,
- изотопное сканирование легких,
- легочная ангиография,
- спиральная компьютерная томография (КТ),
- анализ крови на D-димер,
- ультразвуковое исследование,
- флебография (рентгенологическое исследование вен),
- магнитно-резонансная томография (МРТ),
- анализы крови.
 Лечение
Лечение
Лечение легочной эмболии ставит главной целью предотвращение дальнейшего увеличения тромба и появления новых, что имеет важное значение в профилактике серьезных осложнений. Для этого используются лекарственные средства или хирургические процедуры:
- Антикоагулянты — препараты, разжижающие кровь. Группа лекарственных средств, которая предотвращает формирование новых сгустков и помогает организму растворять уже образовавшиеся. Гепарин — один из наиболее часто используемых антикоагулянтов, который применяется как внутривенно, так и подкожно. Он начинает действовать молниеносно после попадания в организм, в отличие от пероральных антикоагулянтов, таких как, например, варфарин. Недавно появившийся класс препаратов этой группы — новые оральные антикоагулянты: КСАРЕЛТО (Ривароксобан), ПРАДАКСА (Дабегатран) и ЭЛИКВИС (Апиксабан) — настоящая альтернатива варфарину. Эти препараты действуют быстро и имеют меньше «непредвиденных» взаимодействий с другими лекарствами. Как правило, нет необходимости их применение дублировать с гепарином. Тем не менее, у всех антикоагулянтов есть побочный эффект — возможны серьезные кровотечения.
- Тромболитики — растворители сгустков крови. Обычно при образовании тромба в организме запускаются механизмы, направленные на его растворение. Тромболитики после введения их в вену также начинают растворять сформировавшийся тромб. Так как эти лекарственные средства способны вызвать внезапное и серьезное кровотечение, их применяют обычно в угрожающей для жизни больного ситуациях, связанных с тромбозом легочной артерии.
- Удаление тромба. В случае, если он очень большой (тромб в легком угрожает жизни больного), врач может предложить его удалить с помощью гибкого тонкого катетера, который вводится в кровеносные сосуды.
- Венозный фильтр. С помощью эндоваскулярной процедуры в нижнюю полую вену устанавливается специальные фильтры, которые препятствуют передвижению сгустков крови из нижних конечностей в легкие. Венозный фильтр устанавливается тем пациентам, у которых противопоказано применение антикоагулянтов, или в ситуациях, когда их действие недостаточно эффективно.
Профилактика
Тромбоэмболия легочной артерии может быть предупреждена еще до начала развития. Мероприятия начинаются с профилактики тромбоза глубоких вен нижних конечностей (ТГВ). Если у человека имеется повышенный риск возникновения ТГВ — необходимо принять все меры для предотвращения этого состояния. Если у человека никогда не было тромбоза глубоких вен ног, но существуют вышеописанные факторы риска эмболии легких, то следует позаботиться о следующем:
 Во время длительных автомобильных поездок и авиаперелетов необходимо позаботиться о застоявшихся венах ног (периодически выполнять упражнения, задействующие мышцы нижних конечностей).
Во время длительных автомобильных поездок и авиаперелетов необходимо позаботиться о застоявшихся венах ног (периодически выполнять упражнения, задействующие мышцы нижних конечностей).- В послеоперационном периоде, как только врач разрешил вставать с кровати и ходить, необходимо активно заниматься предложенным комплексом физических нагрузок. Чем больше движений, тем меньше шансов появления тромбов.
- Если врач прописал после операции лекарство, которое предотвращает образование тромбов, то это назначение необходимо неукоснительно соблюдать.
Если в анамнезе уже были инциденты с ТГВ или легочной эмболией, то чтобы предотвратить дальнейшее образование сгустков крови, следует выполнять следующие рекомендации:
- регулярно посещать своего лечащего врача с целью профилактических осмотров;
- не забывать принимать лекарства, которые назначил доктор;
- использовать компрессионный трикотаж, чтобы предотвратить дальнейшее усугубление хронической недостаточности вен нижних конечностей, если это советуют врачи;
- немедленно обратиться к врачу, если появились какие-либо признаки тромбоза глубоких вен или легочной эмболии.
Эмболия легочной артерии чаще всего возникает в результате отрыва части тромба, образовавшегося в ногах, и его миграции в систему легочной артерии, что приводит к блокировки кровотока определенного участка легкого. Состояние, которое довольно часто заканчивается летальным исходом. Лечение, как правило, зависит от серьезности ситуации, от появившейся симптоматики. Некоторые пациенты требуют немедленной ургентной помощи, в то время как другие могут проходить лечение амбулаторно. Если вы заподозрили, что у вас тромбоэмболия глубоких вен, имеются симптомы тромбоэмболии легочной артерии — необходимо немедленно обратиться к врачу!

Пациентам с проблемами вен нижних конечностей ни в коем случае нельзя пускать все на самотек. Осложнения варикозного расширения вен нижних конечностей опасно своими последствиями. Какими? Узнайте в нашей статье.

Опасная легочная гипертензия может быть первичная и вторичная, она имеет разные степени проявления, существует специальная классификация. Причины могут быть в патологиях сердца, врожденными. Симптомы – цианоз, сложности с дыханием. Диагностика многообразна. Более-менее позитивный прогноз при идиопатической легочной артерии.

При резком подъема на верх любители нырять поглубже вдруг могут ощутить резкую боль в груди, тремор. Это может быть воздушная эмболия. Сколько воздуха для нее нужно? Когда возникает и какие симптомы имеет патология? Как оказать неотложную помощь и лечение?

Существуют различные причины, из-за которых может развиться острая сердечная недостаточности. Также выделяют и формы, в том числе легочную. Симптомы зависят от первоначального заболевания. Диагностика сердца обширная, лечение необходимо начать незамедлительно. Только интенсивная терапия поможет избежать смерти.

В медицине все еще остаются не до конца разгаданные заболевания, и одно из них – жировая эмболия. Она может возникнуть при переломах, ампутации, проявляться в легких, почечных капиллярах. Что представляет собой синдром? Как лечится? Какие мера профилактики существуют?

Если диагностирована легочная гипертензия, лечение необходимо начинать скорее, чтобы облегчить состояние больного. Препараты для вторичный или высокой гипертензии назначаются комплексно. Если методы не помогли, прогноз неблагоприятен.

Крайне опасный флотирующий тромб отличается тем, что не примыкает к стенке, а свободно плывет по венам нижней полой вены, в сердце. Для лечения может быть применена реканализация.

Иногда сложно выяснить причину, почему появилась легочная гипертензия у детей. Особенно сложно изначально она прослушивается у новорожденных. У них она считается первичная, а вторичная возникает на фоне ВПС. Лечение крайне редко обходится без операции.

Врожденный дренаж легочных вен может убить малыша еще до года. У новорожденных он бывает тотальный и частичный. Аномальный дренаж у детей определяется на эхокардиографии, лечение – операция.
Многие люди не слышали о существовании такого заболевания, как тромбоэмболия легочной артерии (ТЭЛА). Однако эта патология встречается почти так же часто, как острый коронарный синдром. Она служит третьей по частоте причиной смертности от болезней сердца и сосудов.
У трети пациентов ТЭЛА вызывает внезапную сердечную смерть. Правильный диагноз при жизни больного ставится лишь у 7% больных. Это вызвано отсутствием характерных симптомов тромбоэмболии легочной артерии, а также трудностями ее диагностики.
Определение и патогенез
Сердце человека состоит из четырех отделов. В правые камеры (предсердие и желудочек) приносится венозная кровь, бедная кислородом. Оттуда она по легочной артерии ( легочному стволу) направляется в малый круг кровообращения. Он представлен сетью сосудов, тесно оплетающих дыхательные мешочки – альвеолы. В малом круге кровь обогащается кислородом, который проникает сквозь стенки альвеол. Затем она собирается в легочные вены, попадает в левые предсердие и желудочек, и оттуда по аорте поступает в остальные артерии.

Если из венозной системы через правые камеры сердца в легочную артерию попадет сгусток крови, возникнет ее закупорка – тромбоэмболия. Если тромб небольшой, он может продвинуться глубже и вызвать тромбоэмболию ветвей легочной артерии.
Кровь поступает в легочную артерию под нарастающим давлением. Правые камеры сердца перестают справляться с нагрузкой, и развивается острая недостаточность функции правого желудочка. При хроническом течении болезни формируется легочное сердце.
Одновременно развивается рефлекторный спазм бронхов, резко снижается артериальное давление, ухудшается кровоснабжение сердца. Возникает дыхательная недостаточность.
Причины и факторы риска
Главные причины тромбоэмболии легочной артерии (точнее, состояния, увеличивающие ее вероятность):
- перелом шейки бедра или другой кости нижних конечностей;

- госпитализация по поводу мерцательной аритмии (фибрилляции, трепетания предсердий) или сердечной недостаточности III – IV функциональных классов за последние 3 месяца;
- состояние после эндопротезирования (замены на искусственный) коленного или тазобедренного сустава;
- любая тяжелая травма, в частности, повреждение спинного мозга;
- перенесенный за последние 3 месяца инфаркт миокарда;
- венозная тромбоэмболия, перенесенная больным ранее.
Средняя степень риска ТЭЛА возникает при таких состояниях:
- артроскопия коленного сустава;
- любые аутоиммунные болезни;
- гемотрансфузия (переливание крови);
- установленный в центральную вену катетер (например, подключичный);
- лечение химиопрепаратами по поводу онкологического заболевания;
- тяжелая сердечная или дыхательная недостаточность;
- прием эритропоэтинов;
- применение оральных контрацептивов или заместительная гормонотерапия у женщин;
- экстракорпоральное оплодотворение;
- пневмония, колит, пиелонефрит;
- ВИЧ-инфекция;
- метастазирующие злокачественные опухоли;
- послеродовый период;
- тромбоз поверхностных вен;
- тромбофилия.
Факторы, незначительно увеличивающие риск тромбоэмболии легочной артерии:
- постельный режим продолжительностью более трех дней;
- беременность;
- сахарный диабет;
- гипертония;
- продолжительный перелет в самолете или автомобильная поездка;
- ожирение;
- пожилой возраст;
- лапароскопическое хирургическое вмешательство;
- варикозная болезнь.
В зависимости от степени риска ТЭЛА используются разные меры ее профилактики.
Клинические признаки
Симптомы тромбоэмболии легочной артерии часто не позволяют с уверенностью поставить этот диагноз.
Основные признаки заболевания:
- внезапная острая боль за грудиной;
- частое сердцебиение;
- боль в груди, усиливающаяся при дыхании;
- одышка;
- головокружение;
- кашель с примесью крови в мокроте;
- синюшность кожи;
- снижение давления, холодный пот, бледность.
Может возникать поражение нервной системы: рвота, судороги, потеря сознания, временное нарушение движений в конечностях. У части больных увеличивается печень, появляются боли в правом подреберье, горечь во рту, Многие пациенты отмечают умеренное повышение температуры, которое сохраняется от 2 до 12 дней.
Заподозрить ТЭЛА необходимо при наличии 4-х и более из перечисленных ниже симптомов:
- возраст больше 65 лет;
- перенесенный ранее тромбоз глубоких вен или ТЭЛА;
- операция или переломы за последний месяц;
- наличие злокачественной опухоли;
- боль в одной ноге;
- кровохарканье;
- частота пульса более 75 в минуту;
- отек одной ноги.
Заболевание может протекать по одному из следующих вариантов:
- Острейший: закупорен главный ствол артерии. Развивается потеря сознания, резко снижается АД, дыхание останавливается. Через несколько минут наступает летальный исход.
- Острый: наблюдается почти у трети больных, возникает при закупорке крупных ветвей артерии. Быстро начинается и усиливается, приводя к одышке, учащению пульса, снижению АД, боли в груди и нарушениям со стороны нервной системы.
- Подострый: характерен для половины пациентов, сопровождается инфарктом легкого. Постепенно нарастают признаки недостаточности дыхания, а также правожелудочковая сердечная недостаточность, отеки, нарушения ритма. Вероятны рецидивы ТЭЛА.
- Хроническое рецидивирующее течение наблюдается у 20% пациентов. Клинические признаки – прогрессирующая правожелудочковая недостаточность, отеки, двусторонние плевриты.
Диагностика
При тяжелом состоянии пациента (шок, падение АД) показана немедленная эхокардиография (УЗИ сердца). При ТЭЛА на ЭхоКГ определяются признаки избыточной нагрузки на правый желудочек вследствие повышения давления в легочной артерии. Это служит основанием для назначения тромболитической терапии.
После стабилизации состояния больного проводят мультиспиральную компьютерную ангиографию (МСКТ-ангио). Это исследование дает возможность увидеть, на каком уровне произошел тромбоз сосуда, и оценить размеры поражения легких.

У части пациентов, направленных на МСКТ-ангио, тромбоэмболия мелких ветвей обнаруживается случайно. При этом пациенту рекомендуется пройти УЗИ вен нижних конечностей. При необходимости (наличие онкопатологии, поражение долевых и более крупных ветвей) назначаются антикоагулянты.
Если показатели кровообращения стабильны, а риск ТЭЛА у больного средний или низкий, первое исследование при подозрении на это заболевание – определение так называемого D-димера. У людей младше 50 лет его максимально нормальное значение – 500 нг/мл. У пациентов в возрасте 50 лет и старше верхняя граница нормы определяется как возраст в годах х 10 (нг/мл).
При нормальном содержании D-димера и низком или среднем риске ТЭЛА этот диагноз исключают. В других случаях назначают МСКТ-ангио. Ее отрицательные результаты также позволяют исключить патологию. Дополнительно пациенту проводится УЗИ вен нижних конечностей.
При невозможности выполнения этих исследований диагностика тромбоэмболии легочной артерии включает рентгенографию легких и ЭКГ.
Лечение
Если у пациента развился шок и снизилось АД, ему необходимо проведение тромболизиса – растворения тромба в легочной артерии с помощью специальных лекарственных препаратов. Одновременно проводится дыхательная поддержка – подается кислород или проводится искусственная вентиляция легких.
При вероятности ТЭЛА и тяжелом состоянии больного назначаются гепарин и варфарин. Гепарин вводится 5 дней и более. Его отменяют только тогда, когда показатель МНО составляет более 2,0 в течение двух дней.
Препараты, используемые для тромболизиса: стрептокиназа, альтеплаза, урокиназа. Их эффективность примерно одинакова. Эти лекарственные средства можно вводить за два часа, но тогда повышается вероятность кровотечений. Применяется и 12-часовой протокол тромболизиса.

Если тромболизис противопоказан, или состояние пациента настолько тяжелое, что он может не дожить до развития эффекта лекарств, проводят экстренную операцию – хирургическое удаление эмбола из сосуда или чрескожное катетерное вмешательство. Необходимо выполнить такое вмешательство в первые часы заболевания. Желательно использование искусственного кровообращения. Такие операции сопровождаются высокой летальностью.
При невысоком риске смерти больного лечение тромбоэмболии легочной артерии включает назначение гепарина и варфарина. В последние годы на смену этим двум препаратам приходит новый антикоагулянт ривароксабан (Ксарелто), принимаемый в форме таблеток. Кроме того, варфарин можно заменить на дабигатран. Ривароксабан сейчас рекомендован для длительной терапии и профилактики рецидивов ТЭЛА, так как он значительно безопаснее варфарина, и при его использовании не нужно постоянно контролировать свертываемость крови.
При невозможности использования антикоагулянтов используются кава-фильтры – устройства, помещаемые в просвет полой вены и предотвращающие проникновение тромбов в правые отделы сердца. Сейчас показания к их использованию сужаются, предпочтение отдается временным кава-фильтрам.
Профилактика
Предотвращение ТЭЛА у прооперированных, малоподвижных, онкологических больных и других групп пациентов с высоким риском патологии проводится по общепринятым правилам. Профилактика включает эластическое бинтование конечностей, раннюю активизацию больного, лечебную гимнастику. Многим больным после операции назначается профилактическое введение препаратов низкомолекулярного гепарина (Фраксипарин и другие).
После ТЭЛА антикоагулянты принимаются не менее 3 месяцев. Более длительные сроки приема устанавливаются для больных с онкозаболеваниями, антифосфолипидным синдромом, наследственной тромбофилией, рецидивом ТЭЛА.
Обычно сначала назначается варфарин, а после снижения риска ТЭЛА осуществляется переход на ривароксабан.







