
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Сердце постоянно сокращается и расслабляется. Диастолическое давление – это действие крови на стенки артерий во время расслабления миокарда.
Артериальное давление (АД) выражается двумя цифрами: первая – систолическое, вторая – диастолическое. У здорового человека этот показатель составляет в среднем 120/80 мм ртутного столба (рт. ст.). Снижение цифр АД ниже нормы называется гипотензией.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Причины диастолической гипотензии
- Симптомы
- Опасность диастолической гипотензии
- Лечение
- Легочная гипертензия: симптомы и лечение при беременности
- Симптомы
- Тактика ведения беременных с легочной гипертензией
- Лечение
- Диагностика ТЭЛА — рентген
- ТРОМБОЭМБОЛИЯ ЛЕГОЧНОЙ АРТЕРИИ И ПОТЕНЦИАЛЬНЫЕ ЕЁ ЖЕРТВЫ
- СИМПТОМЫ ТРОМБОЗА В УГРОЗЕ РАЗВИТИЯ ТРОМБОЭМБОЛИИ
- СРЕДСТВА ИЗ ЭНЦИКЛОПЕДИИ НАРОДНОЙ МЕДИЦИНЫ ПРОТИВ ТРОМБОЭМБОЛИИ
- Условия, приводящие к возникновению критических состояний
- Симптомы ТЭЛА
- Диагностика тромбоэмболии
- Лечебные мероприятия при острых состояниях
- Подготовка к операции
- Профилактика тромбозов
Причины диастолической гипотензии
 Низкое диастолическое давление – снижение его менее 60 мм рт. ст. Оно может быть непостоянным и не причинять вреда человеку. В других случаях такое состояние является симптомом заболеваний.
Низкое диастолическое давление – снижение его менее 60 мм рт. ст. Оно может быть непостоянным и не причинять вреда человеку. В других случаях такое состояние является симптомом заболеваний.
Почему возникает диастолическая гипотензия:
Для пожилых людей низкое сердечное давление считается нормой. Причина этого – снижение эластичности аортальной стенки, что приводит к уменьшению объема крови, выбрасываемой в этот сосуд при сокращении сердца. Во время его последующего расслабления меньший объем крови слабее давит на сосудистую стенку. Это сопровождается падением показателей диастолического давления. Еще одна возможная причина – прием пожилыми людьми средств против гипертонической болезни.
- Беременность.
Примерно к 22-24 неделе у женщины снижается и систолическое, и диастолическое давление. После родов все показатели приходят в норму.
Низкое диастолическое давление может быть симптомом сердечной недостаточности, аортального порока сердца и замедления ритма сердца (брадикардии). Внезапно возникшая гипотензия появляется при тромбоэмболии легочной артерии. В этих случаях сердце не успевает перекачивать необходимое количество крови, сердечный выброс снижается, давление на стенки сосудов падает.
Низкое сердечное давление нередко сопровождает атеросклероз и патологию сосудов при сахарном диабете.
Снижение диастолического давления может быть признаком надпочечниковой недостаточности, гипо- или гипертиреоза.
Прием некоторых лекарств может привести к снижению диастолического давления. К ним относятся седативные, обезболивающие, мочегонные и некоторые антидепрессанты, а также препараты против гипертонии (в частности, альфа-адреноблокаторы).
Другие причины снижения диастолического давления:
- обезвоживание, например, при рвоте или диарее;
- кровопотеря;
- тяжелые инфекционные заболевания, сопровождающиеся сепсисом;
- низкий уровень сахара в крови (гипогликемия);
- анафилактический шок (тяжелая аллергическая реакция).
Симптомы
 Низкое диастолическое давление сопровождается уменьшением кровотока в тканях. В результате в них попадает меньше питательных веществ и кислорода, чем необходимо для нормальной активности. Замедляется выведение из органов углекислого газа и токсичных продуктов обмена веществ. В итоге это может вызвать нарушение функции и даже гибель клеток.
Низкое диастолическое давление сопровождается уменьшением кровотока в тканях. В результате в них попадает меньше питательных веществ и кислорода, чем необходимо для нормальной активности. Замедляется выведение из органов углекислого газа и токсичных продуктов обмена веществ. В итоге это может вызвать нарушение функции и даже гибель клеток.
Если нижнее давление падает ненадолго, это может не сопровождаться никакими неприятными симптомами. В других случаях у человека возникают:
- головокружение;
- тошнота;
- нечеткость зрения;
- жажда;
- бледность и похолодание кожи;
- частое поверхностное дыхание;
- обморок.
Опасность диастолической гипотензии
Коронарные сосуды, кровоснабжающие миокард, в отличие от всех остальных артерий заполняются кровью во время диастолы. В этот период сердечная мышца расслаблена, артерии расширены. При низком диастолическом давлении коронарные сосуды наполняются кровью хуже.
Сердце испытывает недостаток кислорода. Возникает хроническая слабо выраженная ишемия, не проявляющаяся какими-либо жалобами. Однако постепенно она вызывает ослабление миокарда и развитие сердечной недостаточности.
Лечение
Низкое сердечное давление, если оно не сопровождается неприятными симптомами, лечения не требует. Тем не менее, если оно наблюдается у пациента постоянно, врач должен установить его причину.
Лечение этого состояния зависит от вызвавшего его фактора. Низкое диастолическое давление может быть связано с повышенным риском развития болезней сердца и сосудов. Если его причиной является атеросклероз, больному может потребоваться оперативное вмешательство, например, ангиопластика или шунтирование.
В более легких случаях достаточно изменить образ жизни и принимать медикаменты, назначенные врачом. Рекомендуется отказаться от курения и чрезмерного употребления алкоголя. Специфических средств для повышения диастолического давления не существует. Используются лекарства в соответствии с основным заболеванием.
Для защиты своего здоровья любой человек должен регулярно измерять свое АД. Если оно постоянно отклоняется от нормы, следует обратиться к терапевту.
Легочная гипертензия: симптомы и лечение при беременности
Легочная гипертензия чаще наблюдается среди женщин детородного возраста, и этот факт привлекает пристальное внимание кардиологов. Выявление повышения давления в легочных сосудах при беременности имеет важное значение, т. к. его последствия могут представлять значительную угрозу жизни как будущей матери, так и ребенка.
Легочная гипертензия и увеличивающаяся физиологическая нагрузка на сердце во время вынашивания плода приводят к усиленной работе правого желудочка, неадекватному наполнению левого и артериальной гипотонии. Впоследствии эти гемодинамические нарушения могут приводить к наступлению кардиогенного шока и летальному исходу. Во время родов легочная гипертензия нередко приводит к тромбоэмболии легочной артерии или к диссеминированному тромбозу мелких сосудов, которые могут провоцировать инфаркт легкого.
Риск материнской смертности при легочной гипертензии до сих пор остается высоким и составляет около 50%. Именно поэтому при наступлении незапланированного зачатия на фоне этого состояния рекомендуется прерывание беременности. Решение о продлении беременности решается индивидуально с женщиной после детального обследования и ее ознакомления с возможными осложнениями.
Легочная артериальная гипертония может вызываться пороками сердца, быть идиопатической или наследственной. Летальный исход у беременных с этой экстрагенитальной патологией в большинстве случаев наступает в третьем триместре или в первый месяц после родоразрешения. Вероятность материнской смертности при легочной гипертензии возрастает при поздней госпитализации, тяжелом течении этого состояния и применении общей анестезии у таких пациенток. Риск летальности становится выше при значительном повышении артериального давления в легочных сосудах.
В нашей статье мы ознакомим вас с симптомами и методиками лечения легочной гипертензии во время беременности. Эти знания помогут вам вовремя заметить признаки этого жизнеугрожающего состояния и совместно с врачом принять своевременные меры по их устранению.
Симптомы
 Пациенток с легочной гипертензией обычно беспокоит кашель и одышка.
Пациенток с легочной гипертензией обычно беспокоит кашель и одышка.
Выраженность симптомов и скорость прогрессирования легочной гипертензии зависит от общего состояния здоровья беременной. Если женщина ранее была здорова, то эта патология может длительное время протекать бессимптомно.
Помимо тех симптомов, которые характерны для заболевания, вызвавшего повышение артериального давления в легочных сосудах, у беременной появляются такие признаки:
- одышка;
- кашель;
- быстрая утомляемость;
- часто повторяющиеся инфекционные заболевания бронхов и легких;
- учащенное дыхание.
Первым и основным признаком легочной гипертензии является одышка. Она появляется в состоянии покоя и, в отличие от сердечной одышки, не пропадает в положении сидя. При незначительной физической нагрузке она усиливается.
- боли в области сердца и за грудиной;
- диффузный цианоз;
- влажные хрипы в легких;
- отеки.
Тактика ведения беременных с легочной гипертензией
При выявлении легочной гипертензии во время вынашивания плода врач должен ознакомить женщину с возможными рисками и предложить ей прерывание беременности в условиях специализированного центра, в котором ведется лечение пациентов с легочной гипертонией. Такие меры необходимы вследствие того, что анестезия, применяемая для обезболивания этой операции, может вызвать осложнения.
Если женщина принимает решение о сохранении беременности, то она должна госпитализироваться в специализированный центр, в котором ей будут доступны все необходимые мероприятия по дальнейшему лечению. Для этого принимаются меры по поддержанию объема циркулирующей крови, а также меры профилактики системной гипотонии, ацидоза и гипоксии. Такой подход обеспечивает профилактику усугубления сердечной недостаточности.
Перед предстоящим лечением врач должен проинформировать женщину о возможных тератогенных побочных эффектах некоторых препаратов, применяемых для коррекции ее состояния. Для улучшения гемодинамики во время родов пациентке рекомендуется внутривенное введение производных простациклина или аэрозольное применение Илопроста или Вентависа.
 Определение тактики родоразрешения проводится индивидуально и зависит от тяжести легочной гипертензии и сопутствующих заболеваний. Преимущество отдается проведению планового кесарева сечения или естественным родам, т. к. во время срочной операции или вагинального родоразрешения увеличивается риск и тяжесть осложнений.
Определение тактики родоразрешения проводится индивидуально и зависит от тяжести легочной гипертензии и сопутствующих заболеваний. Преимущество отдается проведению планового кесарева сечения или естественным родам, т. к. во время срочной операции или вагинального родоразрешения увеличивается риск и тяжесть осложнений.
Лечение
Лечение легочной гипертензии во время беременности предусматривает назначение таких препаратов:
- аналоги простациклина: Эпопростенол, Ремодулин, Трепостинил, Илопрост, Вентавис;
- антагонисты эндотелина: Бозетан, Траклир;
- ингибиторы фосфодиэстеразы: Силденафил, Виагра;
- антикоагуляционная терапия: Аспирин, Варфарин или Нефракционированный гепарин;
- диуретики: Фуросемид, Лазикс.
Их дозирование и выбор проводятся индивидуально в зависимости от показателей диагностических исследований. Некоторые из них могут рекомендоваться для приема в послеродовом периоде.
Лечение может дополняться применением окиси азота и инотропных средств. Во время пребывания в стационаре беременной проводится оксигенотерапия и назначается щадящая диета.
 Легочная гипертензия всегда является тяжелым отягощающим фактором для развития будущей беременности и представляет значительную угрозу для жизни будущей матери и ребенка. Развивающиеся нарушения гемодинамики могут усугубляться неожиданно, и предугадать их появление не всегда представляется возможным. Снизить риск развития осложнений и наступления летального исхода возможно только при своевременном выявлении этой патологии и постоянном наблюдении больной в специализированном стационаре.
Легочная гипертензия всегда является тяжелым отягощающим фактором для развития будущей беременности и представляет значительную угрозу для жизни будущей матери и ребенка. Развивающиеся нарушения гемодинамики могут усугубляться неожиданно, и предугадать их появление не всегда представляется возможным. Снизить риск развития осложнений и наступления летального исхода возможно только при своевременном выявлении этой патологии и постоянном наблюдении больной в специализированном стационаре.
Диагностика ТЭЛА — рентген
 Рентген органов грудной клетки незаменимый метод в диагностике ТЭЛА.
Рентген органов грудной клетки незаменимый метод в диагностике ТЭЛА.
При тромбоэмболии легочной артерии в легких обнаруживаются признаки повешения давления – легочная гипертензия. Так же могут быть выявлены участки инфаркт-пневмонии.
Правда, отличить инфаркт-пневмонию от банальной пневмонии не всегда удается, на рентгене они могут выглядеть одинаково. Однако при инфаркт-пневмонии участок воспаления обычно ограничен сегментами легких, на рентгене это проявляется в виде четко очерченных треугольных патологических зон.
Так же рентген оказывает бесспорную помощь в проведении дифференциальной диагностики (помогает отличить одну болезнь от другой), ведь много легочных болезней, в том числе ХОЗЛ, бронхиальная астма, туберкулез могут давать одышку, боли в грудной клетке и нагрузку на правые отделы сердца.
Наряду со сказанным при не обширном поражении, рентген может быть совершенно неинформативен, особенно в начальную стадию болезни, когда есть выключение из кровообращения части легкого, уже есть одышка, но еще нет пневмонии. Поэтому золотым стандартом в диагностике ТЭЛА является компьютерная томография с контрастированием артерии (в ангиорежиме).
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Автор: Алексей Шевченко 14 марта 2014 19:00 Категория: Энциклопедия народной медицины
ТРОМБОЭМБОЛИЯ ЛЕГОЧНОЙ АРТЕРИИ И ПОТЕНЦИАЛЬНЫЕ ЕЁ ЖЕРТВЫ
Установлено, что тромбоэмболия легочной артерии опасна для тех, кто перенёс операцию и не старается, как можно раньше встать с постели и начать ходить.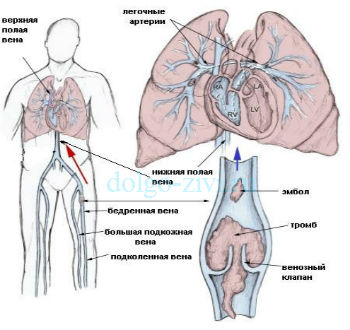
Для пациентов, перенёсших серьёзные операции на органах грудной клетки, брюшной полости, малого таза, а также нижних конечностей всегда существует реальная угроза серьёзнейших последствий. Серьёзность угрозы в том, что тромбоэмболия легочной артерии – это, когда тромб, оторвавшись и двигаясь по венам, попадает в лёгкие. С момента отрыва тромба и закупорки им лёгочной артерии работа реаниматоров в борьбе за жизнь больного не всегда может иметь положительный исход.
В группу риска также попадают люди, которые получили серьёзные травмы в результате террористических актов, автомобильных аварий, стихийных бедствий. К этой же группе риска относятся люди, перенёсшие инфаркты и инсульты (об этом здесь же на сайте в статье «Всё же лечение инфаркта миокарда в его профилактике»), онкологические больные, подвергшиеся лучевой и химиотерапии. Не только пациенты группы риска, но также и люди, страдающие сердечной недостаточностью, отягощённые мерцательной аритмией (об этом здесь же в статье «Кому и как проводится лечение мерцательной аритмии»), больные различными тромбофилиями (об этом здесь же в статье «Тромбофилия не только в лечении, но и в профилактике») входят в число тех потенциальных заложников, которые периодически пополняют список жертв от тромбоэмболии лёгочной артерии.
В том случае, когда тромб попадает в мелкую сеть лёгочной артерии, тромбоэмболия принимает затяжной характер. Больные на приёме у врача обычно жалуются на одышку, возникшую ещё задолго до того, как пациент обратился за помощью. Но многие врачи вот такой симптом, как одышка ошибочно связывают, как правило, с основным заболеванием, к примеру, с сердечной недостаточностью.
Закупорка мелких сосудов при тромбоэмболии лёгочной артерии ведёт к так называемой инфарктной пневмонии. И в таком случае, если не быть настороже, очень сложно отличить этот вид пневмонии от пневмонии обычной. При тех же болях в боку, той же температуре и кажущемся таком же кашле, но на тромбоэмболию будет указывать кашель с кровохарканьем. Пневмония, вызванная тромбоэмболией, носит повторяющийся характер, меняясь своей локализацией – то справа, то слева. Эту её особенность неопытный врач относит к проблемам с иммунитетом и тем самым упускает время на то, чтобы оказать своевременную помощь больному. Тромбоэмболия прогрессирует в таких случаях и если она не будет своевременно распознана, то для больного и ему близких — всё может закончиться трагедией.
Когда же тромб попадает в ствол лёгочной артерии, то всё происходит довольно быстро. Стремительно развивающаяся тромбоэмболия легочной артерии, сопровождается резкой болью в груди, удушьем, снижением давления, слабостью и неожиданными обмороками, посинением верхней части тела. К сожалению, при таком сценарии развития тромбоэмболии авторитеты медицинской науки и практики признаются, что они бессильны.
Принятым стандартом по спасению пациентов от тромбоэмболии установлено, что это удел и сфера деятельности реаниматоров и хирургов. На лечащих врачей возложена обязанность системой лечебных мер исключать причины возникновения и отрыва тромба. Но самим больным, оказавшимся в зоне критического риска, следует больше заботиться самим о себе. Чтобы проявлять заботу самим о себе, для этого необходимо иметь минимум знаний о том, откуда и от чего это несчастье возникает.
СИМПТОМЫ ТРОМБОЗА В УГРОЗЕ РАЗВИТИЯ ТРОМБОЭМБОЛИИ
Одним из самих частых поставщиков тромбов в лёгкие при возникновении тромбоэмболии лёгочной артерии являются вены ног, не только из поверхностных, но и из глубоких. В силу своей локализации поверхностные вены подают самый первый сигнал о варикозе. Но наиболее и по особому опасны только те тромбы, которые, оторвавшись и продвигаясь по восходящему потоку крови в вене, способны достигнуть трети бедра.
Протекание тромбоза глубоких вен происходит менее заметно. На неблагополучие в развитии тромбоза укажут только распирающие боли в икроножных мышцах. Также если вытянуть ноги и носок стопы потянуть на себя, то возникшая боль обязана обеспокоить больного. Болезненные ощущения, появляющиеся при сдавливании руками голени, которое надо выполнять при этом не с боков, а сверху и снизу, тоже являются симптомами тромбоза. Можно использовать также рекомендацию по измерению сантиметром объёмов ног в середине для сравнения. Поскольку маловероятно одновременное поражение тромбозом сразу обеих ног, то результаты замеров в свою очередь должны указать на отсутствие или же на наличие тромбоза в ноге с большим объёмом голени.
Главнейшей задачей лечащих врачей не допустить возникновения тромбоэмболии на самих ранних стадиях её развития. Однако наряду с медикаментозными препаратами, назначаемыми врачами, больным в противостоянии этой напасти помогут также препараты из векового опыта целителей, вписанные в страницы «Энциклопедии народной медицины».
СРЕДСТВА ИЗ ЭНЦИКЛОПЕДИИ НАРОДНОЙ МЕДИЦИНЫ ПРОТИВ ТРОМБОЭМБОЛИИ
До активного использования средств из «Энциклопедии народной медицины», в борьбе с варикозным расширением вен и тромбофлебитом, прежде всего больному потребуется очистить сосуды от холестерина.
С этой целью необходимо пить состав, состоящий из 1 стакана семян укропа, 2-х стаканов мёда и 2-х литров воды. Измельчив семена укропа, ссыпаем в термос и заливаем их крутым кипятком. Сюда же в термос добавить мёд. Оставляем всё это настаиваться сутки. Полученный настой принимать по 1 столовой ложке 3 раза в день за 30 минут до еды, до той поры, пока не закончится весь состав. На всём периоде лечения обязательна молочно – растительная диета, больше принимать фрукты. Об этом здесь же в статье «Азбука здоровья и вегетарианская диета».
Одновременно с чисткой сосудов делаются примочки, для чего 100 грамм свежих листьев полыни надо растереть до кашицы. Об этом здесь же в статье «Полынь горькая и лечение народными средствами». Полученную кашицу смешать с 1 столовой ложкой кислого молока, нанести всё это на марлю, приложить на воспалённые вены, а сверху обернуть плёнкой, закрепить ещё бинтом и оставить на 8 часов (желательно на ночь). Такую процедуру проводить в течение 3-х дней. Делается после этого перерыв на неделю и лечение повторить.
Лечение примочками надо дополнить ванночками. Для их приготовления надо взять по 30 грамм измельчённых листьев мяты, мать-и-мачехи, цветков аптечной ромашки и залить 3 литрами кипятка. Настоять 40-45 минут, процедить и в полученном настое держать ноги по 15 минут, через день. Продолжительность курса ванночек – 10 дней.
В копилке средств «Энциклопедии народной медицины» имеется и такой способ борьбы с тромбофлебитом:
-необходимо взять 2 столовые ложки сухих листьев крапивы и залить их стаканом кипятка (об этом здесь же в статье «Крапива – лекарство от Бога»). Даём сырью настояться один час и принимаем 3 раза в день по 120-150 мл настоя.
-1 столовую ложку коры дуба залить стаканом горячей воды, нагреть до кипения и далее на очень малом огне продолжаем кипятить сырьё в течение 25 минут. Огонь выключить и дать настояться 20 минут. Принимать по 1 столовой ложке 3 раза в день до еды. Следует учитывать, что этот отвар укрепляет сосуды.
— лечебная мазь, для приготовления которой, необходимы в качестве исходных ингредиентов свиное топлёное сало, мёд, мазь Вишневского, ихтиоловая мазь, сок алоэ, сок репчатого лука (об этом здесь же в статье «Лук, луковый суп и диабет») и хозяйственное мыло, — каждого компонента брать по 1 столовой ложке. Все компоненты помещаем в эмалированную посуду и нагреваем до кипения, но не кипятим. После остывания полученной мази надо нанести её на места воспалённых вен, обернуть чистой хлопчатобумажной тканью, забинтовать. В течение суток повязку не снимать. Процедура нанесения мази на вены повторяется до тех пор, пока не будет израсходована мазь. Режим этого лечения предусматривает его повторения два раза в год.
Народные целители вписали в «Энциклопедию народной медицины» по борьбе с тромбоэмболией лёгочной артерии, в качестве достаточно эффективного лекарственного средства, препараты из конского каштана.
С этой целью 5 столовых ложек сухих цветков (свежих же цветков потребуется 10 ложек) надо залить 0,5 литра водки, закрыть герметично крышкой и поставить настаиваться в тёмное место на 21 день. Ежедневно настой надо неоднократно взбалтывать. Принимать полученное средство по 1 чайной ложке 3 раза в день до еды, запивая водой.
После того, как этот объём настойки будет выпит, необходимо сделать анализ крови на протромбин. Если анализ покажет, что протромбин больше 80, то надо иметь уже вторую бутылку настойки из цветков конского каштана. Но вторым заходом надо выпить только 250 мл настойки с тем, чтобы опять идти делать анализ крови на протромбин. Если анализ покажет, что протромбин в норме, то в продолжение 2 — х месяцев настойку не пить. Если же показатель протромбина будет высокий, то настойку надо допить и на пять месяцев сделать перерыв. Лечение в профилактике тромбоэмболии лёгочной артерии настойкой цветков каштана способствует исчезновению тромбов, но не сразу, а только через 25-35 дней после окончания курса лечения.
В заключение одно серьёзное предостережение: тромбоэмболия легочной артерии, когда она случается, то всё происходит очень быстро. Поэтому проблемы ног из-за вен заставляют нас не запускать тромбофлебит. Уж очень коварен этот недуг. Желаем всем добра и здоровья.
Хотите быть в курсе наших новостей? Подпишитесь на новости нашего сайта. Заполните форму ниже и получайте их на свою почту. Если Вам понравилась статья, поделитесь ей с друзьями, нажав на кнопочки социальных сетей Facebook, Twitter, Google+, Вконтакте, Мой мир, Одноклассники.
 ТЭЛА, или тромбоэмболия легочной артерии – тяжелое заболевание сердечно-сосудистой системы, в большинстве случаев приводящее к смерти больного. Тромб, закупоривающий сосуды, перекрывает артериальное русло правого желудочка и предсердия, что приводит к острому состоянию легочной эмболии, требующему немедленной госпитализации в реанимационное отделение стационара.
ТЭЛА, или тромбоэмболия легочной артерии – тяжелое заболевание сердечно-сосудистой системы, в большинстве случаев приводящее к смерти больного. Тромб, закупоривающий сосуды, перекрывает артериальное русло правого желудочка и предсердия, что приводит к острому состоянию легочной эмболии, требующему немедленной госпитализации в реанимационное отделение стационара.
Источник тромбоза находится в венах ног или в тазовых венах. В некоторых случаях к ТЭЛА приводит появление тромбов в правом предсердии, причиной тромбоза является кардиомиопатия и мерцательная аритмия. К тромбоэмболии может привести эндокардит трехстворчатого клапана, осложненный появлением сгустков в правой части сердца.
Условия, приводящие к возникновению критических состояний
- Механические травмы и послеоперационные состояния.
- Онкология.
- Постоянное нахождение больного в лежачем положении.
- Гнойные заболевания, сепсис.
- Невротические заболевания, связанные с обездвиживанием тела.
 Чаще всего тромбоэмболию вызывают плавающие в русле сосуда сгустки, в некоторых случаях они имеют одну точку прикрепления. Поток крови, отрывая сгустки, несет их в сосуды малого круга кровообращения. Тромбы, плотно прикрепленные к стенкам вен (поражение окклюзивное), не несут угрозы закупорки, но любой тромбоз может осложнить состояние человека и привести к неблагоприятным последствиям.
Чаще всего тромбоэмболию вызывают плавающие в русле сосуда сгустки, в некоторых случаях они имеют одну точку прикрепления. Поток крови, отрывая сгустки, несет их в сосуды малого круга кровообращения. Тромбы, плотно прикрепленные к стенкам вен (поражение окклюзивное), не несут угрозы закупорки, но любой тромбоз может осложнить состояние человека и привести к неблагоприятным последствиям.
Небольшие тромбы могут вызвать легкую ишемию, восстановление происходит быстро и без особых проблем. Длительная же атака тромбами приводит к инфаркту, асептической пневмонии, фиброзному плевриту.
Полностью или частично остановленный кровоток вызывает бронхоспазм, аритмию, перегрузку правого желудочка, ишемию головного мозга или миокарда. Это острые состояния, которые могут закончиться летальным исходом.
Симптомы ТЭЛА
Симптомы делят на пять синдромов:
- легочно-плевральный;
- кардиальный;
- абдоминальный;
- церебральный;
- почечный.
Как проявляется легочно-плевральный синдром:
- кровохарканье;
- одышка;
- плевральный выпот;
- хрипы в легких;
- бронхоспазм.
Изменения в легких видны на рентгенограмме.
К ак проявляется кардиальный синдром:
ак проявляется кардиальный синдром:
- боли в груди;
- низкое давление;
- синеватый оттенок кожи;
- шумы в сердце, диастолические и систолические;
- аритмия, тахикардия;
- набухшие вены на шее.
Кардиальные изменения показывает электрокардиограмма.
Как проявляется абдоминальный синдром:
- боль в верхней части живота, в районе диафрагмы;
- боли в печени, связанные с растяжением капсулы.
Чем сильнее растяжение капсулы, тем острее болевые ощущения. Проблемы с печенью вызывает недостаточность правого желудочка сердца.
 Симптомы проявления церебрального симптома:
Симптомы проявления церебрального симптома:
Это клинические проявления гипоксии внутренних органов вследствие ишемии.
Симптом почечного синдрома: нарушение мочеиспускания.
Последовательность проявления симптомов ТЭЛА:
- Нарушения ритма сердца.
- Возрастающая боль в районе сердца.
- Затрудненное дыхание.
- Кашель с кровью.
- Высокая температура.
- Хрипы, отхождение мокроты.
- Посинение кожных покровов.
- Усиление кашля.
- Шумы в легких.
- Шок, возможный летальный исход.
Диагностика тромбоэмболии
Проведение диагностики ТЭЛА необходимо для выявления особенностей проблемы и назначения адекватного лечения, медикаментозного или хирургического.
 Полное обследование подтверждает или опровергает предварительный диагноз:
Полное обследование подтверждает или опровергает предварительный диагноз:
- легочная эмболия;
- гемодинамические нарушения;
- поражение сосудов.
Диагностические мероприятия должны установить источник скопления и отрыва сгустков. Диагностика необходима для определения тактики лечения ТЭЛА. Все методы лечения опасны, поэтому для назначения лекарственной терапии или хирургического вмешательства нужны веские основания.
В стандарт мероприятий, необходимых для обследования больного, входит лабораторная диагностика, позволяющая выявить в мокроте сидерофаги, а в сыворотке крови –гиперкоагуляцию.
Больных с предварительным диагнозом обязательно направляют на электрокардиограмму, позволяющую увидеть признаки тромбоэмболии:
- Глубокий S в V5–6, сопряженный с Т в V5–6 отрицательными, что свидетельствует о сдвиге переходной зоны и низком давлении в малом круге кровообращения.
- Me Ginn-White синдром.
У пожилых пациентов с длительным поражением артерий диагностика с помощью ЭКГ затруднена.
Рентгенограмма может показать:
- инфаркт в области легких;
- расширенный корень легкого;
- расширенную тень сердца;
- выпот плевральный;
- олигемию локальную;
- высоко стоящий купол диафрагмы;
- ателектаз базальный.
 Рентген помогает исключить заболевания легких, сходные по клиническим проявлениям с эмболией. У некоторой части пациентов признаки тромбоэмболии на рентгенограмме не распознаются.
Рентген помогает исключить заболевания легких, сходные по клиническим проявлениям с эмболией. У некоторой части пациентов признаки тромбоэмболии на рентгенограмме не распознаются.
Встречающаяся в клинике треугольная типичная тень инфаркта на рентгене легких встречается редко, чаще она размыта. Поэтому в плане диагностики ультразвук более информативен, чем рентген.
Эхокардиограмма сердца позволяет обнаружить острую тромбоэмболию, а также выявить или исключить нарушение работы клапанов и миокарда. Эхо помогает найти тромбы в артериях и сердечных полостях, определить наличие гипертензии и диагностировать открытое овальное отверстие, которое может стать причиной острой кислородной недостаточности.
 Для определения источника тромбов специалисты используют ангиосканирование ультразвуком вен, расположенных в нижних конечностях. Ангиосканирование дает полную информацию о характере сгустков, их протяженности и месте размещения.
Для определения источника тромбов специалисты используют ангиосканирование ультразвуком вен, расположенных в нижних конечностях. Ангиосканирование дает полную информацию о характере сгустков, их протяженности и месте размещения.
Самым информативным методом скрининга тромбоэмболии считается сканирование легких с введением макросфер альбумина 997С. Перфузионное сканирование является обязательным исследованием для всех пациентов с ТЭЛА.
 Диагноз тромбоэмболия не подтверждается, если сцинтиграмма не показывает нарушения кровообращения в легких. Для того чтобы получить полную картину, сцинтиграмма должна быть выполнена в передней и задней проекциях. Наличие кислородного голодания подтверждается частичным нарушением кровообращения в легких.
Диагноз тромбоэмболия не подтверждается, если сцинтиграмма не показывает нарушения кровообращения в легких. Для того чтобы получить полную картину, сцинтиграмма должна быть выполнена в передней и задней проекциях. Наличие кислородного голодания подтверждается частичным нарушением кровообращения в легких.
Отсутствие сегментарного поражения кровообращения в легких и незначительные застойные явления могут быть вызваны онкологией, туберкулезом или пневмонией.
При острых, тяжелых состояниях, когда возможна массивная эмболия легких, немедленно проводят ангиографию, позволяющую быстро подобрать правильный метод реанимации и лечения.
Лечебные мероприятия при острых состояниях
Острые, угрожающие жизни состояния даже при благоприятном исходе дают рецидивы, поэтому у острой тромбоэмболии прогноз чаще всего серьезный. Лечение ТЭЛА в таких случаях заключается в проведении реанимирующих мероприятий, сохраняющих жизнь больного.
Лечение ТЭЛА в остром периоде. Основные задачи:
- нормализация работы организма;
- восстановление кровообращения;
- предотвращение дальнейших рецидивов.
Лечение острой тромбоэмболии проходит поэтапно:
 На первом этапе при подозрении на легочную эмболию врач должен ввести гепарин 10 000 или 15 000 единиц, после этого проводятся диагностические мероприятия. Тактика меняется только при наличии кровотечения, внутреннего или наружного.
На первом этапе при подозрении на легочную эмболию врач должен ввести гепарин 10 000 или 15 000 единиц, после этого проводятся диагностические мероприятия. Тактика меняется только при наличии кровотечения, внутреннего или наружного.
Перед проведением диагностики пациент принимает анальгетик, седативный препарат, ему дают кислород.
В настоящее время в практике терапии острых состояний применяют низкомолекулярные гепарины, такие как натрий эноксипарин, надропарин, дальтепарин. Эти препараты не агрессивны по отношению к тромбоцитам и не создают геморрагических проблем. Низкомолекулярные гепарины вводят под кожу живота, два раза в сутки, в период от пяти до десяти дней.
Снижая дозу гепарина, начинают вводить антикоагулянты, необходимые для предотвращения риска возврата эмболии легких, вызываемой тромбами. Антикоагулянты принимают не менее шести месяцев.
На втором этапе лечения пациенту выписывают фибринолитические препараты. Их вводят капельным путем. Чаще всего используется стрептокиназа.
Необходимыми являются вазоактивные лекарственные средства, понижающие артериальное давление (верапамил). Препарат вводят через капельницу.
 Терапия анти-ацидотами (гидрокарбонат натрия) проводится капельным путем.
Терапия анти-ацидотами (гидрокарбонат натрия) проводится капельным путем.
При угрозе астмы больным выписывают эуфиллин и преднизолон.
Введение гепарина на этом этапе лечения не прекращается, при этом проводится постоянный контроль свертываемости крови.
У пациентов с локализацией тромбов на периферии прогноз обычно благоприятный, и тромболитики для лечения не используют.
У больных с периферической эмболической окклюзией возникает риск геморрагических кровотечений и тяжелых аллергических реакций, поэтому тромболитики им противопоказаны.
Прием тромболитиков показан при сильной легочной гипертензии, при возникновении небольших пораженных участков, такого рода состояния возникают у ослабленных пожилых пациентов с хронической легочной или сердечной патологией.
В лечении тромбоэмболии самыми аллергенными считаются препараты стрептокиназы, однако их все-таки применяют, так как они значительно ускоряют процесс восстановления кровообращения, что позволяет снизить нагрузку на правый желудочек и избежать осложнений.
На третьем этапе, если терапия не дала ожидаемого результата, проводят эмболэктомию, эффективную на протяжении двух часов с начала приступа. При внезапном остром приступе могут установить в полой вене нижней конечности зонтичный фильтр и перевязать магистральную вену.
 При резком ухудшении состояния проводят срочную эмболэктомию, однако риск летального исхода очень высок. Больше всего шансов выжить у молодых людей, поэтому именно молодым чаще всего назначают хирургическое вмешательство.
При резком ухудшении состояния проводят срочную эмболэктомию, однако риск летального исхода очень высок. Больше всего шансов выжить у молодых людей, поэтому именно молодым чаще всего назначают хирургическое вмешательство.
Самым опасным этапом операции является наркоз, ввод которого может спровоцировать гипотензию, асистолию и брадикардию. Такие состояния связаны с тем, что правый желудочек резко реагирует на изменения давления внутри плевры, связанные с искусственным вентилированием легких.
Любая манипуляция по удалению тромбов после перевязки вен нижних конечностей не должна продолжаться более трех минут, иначе может развиться тяжелая гипоксия. Хирургическое удаление тромбов в этот момент сопровождается большим процентом смертности пациентов.
Наиболее безопасным методом решения проблемы является проведение удаления тромбов через чрезстернальный доступ. Искусственное кровообращение при применении этого метода позволяет сохранить жизнь большей части пациентов.
При одностороннем поражении проводят хирургическую дезобструкцию русла сосудов, пережимая легочную артерию.
Подготовка к операции
 За несколько дней до операции пациентам назначают варфарин и гепарин. Варфарин принимается один раз в сутки, таблетированно, в один и тот же час. Таблетка запивается водой. Гепарин плюс варфарин снижают риск внутреннего кровотечения.
За несколько дней до операции пациентам назначают варфарин и гепарин. Варфарин принимается один раз в сутки, таблетированно, в один и тот же час. Таблетка запивается водой. Гепарин плюс варфарин снижают риск внутреннего кровотечения.
Подготовка к хирургическому вмешательству должна включать кардиотропную и обезболивающую терапию. Для обезболивания применяется наркоз эндотрахеальный или анестезия перидуральная.
Наркоз эндотрахеальный применяют для пациентов с окклюзиями эмболическими нижних конечностей и сосудов внутренних органов.
Профилактика тромбозов
Первичные профилактические мероприятия касаются прежде всего пациентов стационаров, которым рекомендуется минимальный постельный режим, посильная физическая активность.
 Для улучшения состояния больных, которые много времени проводят в лежачем положении, назначают лечебную физкультуру, массаж.
Для улучшения состояния больных, которые много времени проводят в лежачем положении, назначают лечебную физкультуру, массаж.
Для профилактики пациентам выписывают натрия эноксапарин, для исключения риска послеоперационной тромбоэмболии. В списке препаратов могут быть реополиглюкин и полиглюкин, а также кислота ацетилсалициловая и никотиновая.
Для предотвращения тромбоза флотирующим сгустком применяется имплантация в устье почечных вен различных кава-фильтров, а также накладывание механических швов на полые вены нижних конечностей или перевязка основных вен. Все процедуры выполняются только в условиях стационара.
В профилактике тромбозов большое место отводится диете. Смысл правильного питания в случае риска закупорки сосудов тромбами заключается в употреблении продуктов, способствующих нормальному кровообращению.
Питание больных должно включать термически не обработанные фрукты и овощи, каши, нежирное мясо, молочные и кисломолочные продукты. Животные жиры заменяют растительными маслами.
 Продукты, исключенные из рациона:
Продукты, исключенные из рациона:
- кондитерские изделия;
- копчености;
- колбасные изделия;
- сливочное масло;
- маргарины и спреды;
- свинина, сало;
- сыры;
- газированная вода;
- фастфуд.
 Источником омега-жиров является рыба и морепродукты. Скумбрия, лосось, тунец, мидии, креветки, кальмары, должны быть на столе несколько раз в неделю. Людям, не переносящим запах рыбы, рекомендуется принимать капсулы рыбьего жира.
Источником омега-жиров является рыба и морепродукты. Скумбрия, лосось, тунец, мидии, креветки, кальмары, должны быть на столе несколько раз в неделю. Людям, не переносящим запах рыбы, рекомендуется принимать капсулы рыбьего жира.
Для нормализации кровообращения полезны бобовые, орехи, печень, капуста брокколи. Разжижает тромбы свежий виноград и сок из него, а также красное вино.
Диета для профилактики тромбов не ограничивает рацион, список продуктов достаточно широк для того, чтобы составить разнообразное меню, не ограничивая себя. Исключение вредных продуктов полезно для оздоровления всего организма и сохранения его тонуса.








