1. Механизм действия: фондапаринукс — это синтетический пентасахарид, который связывается с антитромбином; ривароксабан , апиксабан и эдоксабан (не зарегистрирован в РФ) — тормозят фактор Ха без участия антитромбина.
2. Мониторирование антикоагулянтного эффекта не требуется. Через 2–4 ч после приёма ривароксабана (приём апиксабана даёт более слабый эффект) у большинства больных наблюдается увеличение протромбинового времени (при автоматическом расчёте МНО может быть >2), а также АЧТВ (обычно до 50 сек.); тромбиновое время остаётся в границах нормы (в отличии от дабигатрана). При необходимости проведения экстренного оперативного вмешательства с высоким риском кровотечения следует определить протромбиновое время (удлинение свыше референсных величин свидетельствует о продолжающемся антикоагулянтном действии). Действие ривароксабана и апиксабана можно оценить посредством определения активности анти-Ха с применением соответствующих калибраторов (без экзогенного антитромбина).
3. Противопоказания : такие же, как и для гепарина (за исключением ГИТ), а также беременность и кормление грудью. Дабигатран противопоказан при почечной недостаточности с клиренсом креатинина 80 лет, принимающих амиодарон или верапамил, и в некоторых случаях у больных со сниженной функцией почек (СКФ 30–50 мл/мин). Одновременный приём дабигатрана и других антикоагулянтов (за исключением НФГ в дозах, используемых для промывания центральных катетеров), антиагрегантов, тромболитиков или декстранов может повышать риск кровотечения.
У больных с клиренсом креатинина 15–49 мл/мин или высоким риском кровотечений (особенно из ЖКТ) дозу ривароксабана следует снизить. Дозу апиксабана необходимо снизить при наличии 2 из 3 критериев: возраст >80 лет, вес ≤60 кг и уровень креатинина >133 мкмоль/л. Снижайте дозу эдоксабана у лиц с клиренсом креатинина 15–50 мл/мин, а также у лиц с массой тела ≤60 кг.
4. Принципы отмены препарата перед оперативным вмешательством →табл. 2.34‑2. В случае необходимости ургентного оперативного вмешательства у больных, принимающих ривароксабан или апиксабан, рассмотрите применение концентрата факторов протромбинового комплекса (КПК). В случае необходимости отмены ингибитора фактора Ха перед оперативным вмешательством, не применяйте переходную терапию гепарином, за исключением больных с высоким тромботическим риском (→табл. 2.34-8). Прием указанных ЛС можно возобновить через 6–8 ч после оперативного вмешательства, связанного с низким риском геморрагических осложнений, а в случае высокого риска геморрагических осложнений — спустя 48–72 ч. В послеоперационном периоде перед назначением перорального антикоагулянта можно применять НМГ, обычно в средней дозе.
Осложнения, вызванные тромбозом сосудов – главная причина смерти при сердечно-сосудистых заболеваниях. Поэтому в современной кардиологии придается очень большое значение предупреждению развития тромбозов и эмболий (закупорки) сосудов. Свертывание крови в самом простом виде можно представить как взаимодействие двух систем: тромбоцитов (клеток, отвечающих за образование кровяного сгустка) и растворенных в плазме крови белков – факторов свертывания, под действием которых образуется фибрин. Образующийся тромб состоит из конгломерата тромбоцитов, опутанных нитями фибрина.
Для предотвращения образования тромбов применяются две группы препаратов: антиагреганты и антикоагулянты. Антиагреганты препятствуют образованию тромбоцитарных сгустков. Антикоагулянты блокируют ферментативные реакции, приводящие к образованию фибрина.
В нашей статье мы рассмотрим основные группы антикоагулянтов, показания и противопоказания к их применению, побочные эффекты.
Классификация
В зависимости от точки приложения различают антикоагулянты прямого и непрямого действия. Антикоагулянты прямого действия угнетают синтез тромбина, тормозят образование фибрина из фибриногена в крови. Антикоагулянты непрямого действия угнетают процессы образования в печени факторов свертывания крови.
Прямые коагулянты: гепарин и его производные, прямые ингибиторы тромбина, а также селективные ингибиторы фактора Ха (одного из факторов свертывания крови). К непрямым антикоагулянтам относятся антагонисты витамина К.
- Антагонисты витамина К:
- Фениндион (фенилин);
- Варфарин (варфарекс);
- Аценокумарол (синкумар).
- Гепарин и его производные:
- Гепарин;
- Антитромбин III;
- Далтепарин (фрагмин);
- Эноксапарин (анфибра, гемапаксан, клексан, эниксум);
- Надропарин (фраксипарин);
- Парнапарин (флюксум);
- Сулодексид (ангиофлюкс, вессел дуэ ф);
- Бемипарин (цибор).
- Прямые ингибиторы тромбина:
- Бивалирудин (ангиокс);

- Дабигатрана этексилат (прадакса).
- Селективные ингибиторы фактора Ха:
- Апиксабан (эликвис);
- Фондапаринукс (арикстра);
- Ривароксабан (ксарелто).
Антагонисты витамина К
Антикоагулянты непрямого действия – основа профилактики тромботических осложнений. Их таблетированные формы можно принимать длительное время в амбулаторных условиях. Применение антикоагулянтов непрямого действия доказанно снижает частоту тромбоэмболических осложнений (инфаркта, инсульта) при фибрилляции предсердий и наличии искусственного сердечного клапана.
Фенилин в настоящее время не используется в связи с высоким риском нежелательных эффектов. Синкумар имеет длительный период действия и накапливается в организме, поэтому применяется нечасто из-за трудностей контроля терапии. Самым распространенным препаратом из группы антагонистов витамина К является варфарин.
Варфарин отличается от других антикоагулянтов непрямого действия ранним эффектом (через 10 – 12 часов после приема) и быстрым прекращением нежелательных эффектов при снижении дозы или отмене препарата.
 Механизм действия связан с антагонизмом этого препарата и витамина К. Витамин К участвует в синтезе некоторых факторов свертывания крови. Под действием варфарина этот процесс нарушается.
Механизм действия связан с антагонизмом этого препарата и витамина К. Витамин К участвует в синтезе некоторых факторов свертывания крови. Под действием варфарина этот процесс нарушается.
Варфарин назначается для профилактики образования и роста венозных тромбов. Он используется для длительной терапии при фибрилляции предсердий и при наличии внутрисердечного тромба. При этих состояниях значительно повышен риск инфарктов и инсультов, связанных с закупоркой сосудов оторвавшимися частицами тромбов. Применение варфарина помогает предотвратить эти тяжелые осложнения. Этот препарат часто применяется после перенесенного инфаркта миокарда с целью профилактики повторной коронарной катастрофы.
После протезирования клапанов сердца прием варфарина необходим в течение как минимум нескольких лет после операции. Это единственный антикоагулянт, применяющийся для предотвращения образования тромбов на искусственных клапанах сердца. Постоянно принимать это лекарство нужно при некоторых тромбофилиях, в частности, антифосфолипидном синдроме.
Назначается варфарин при дилатационной и гипертрофической кардиомиопатиях. Эти заболевания сопровождаются расширением полостей сердца и/или гипертрофией его стенок, что создает предпосылки для образования внутрисердечных тромбов.
При лечении варфарином необходимо оценивать его эффективность и безопасность путем контроля МНО – международного нормализованного отношения. Этот показатель оценивается через каждые 4 – 8 недель приема. На фоне лечения МНО должно составлять 2,0 – 3,0. Поддержание нормального значения этого показателя очень важно для профилактики кровотечений, с одной стороны, и повышенной свертываемости крови, с другой.
 Некоторые продукты питания и лекарственные травы усиливают действие варфарина и повышают риск кровотечений. Это клюква, грейпфрут, чеснок, корень имбиря, ананас, куркума и другие. Ослабляют антикоагулянтный эффект лекарства вещества, содержащиеся в листьях кочанной, брюссельской, китайской капусты, свеклы, зелени петрушки, шпината, салата латук. Пациентам, принимающим варфарин, можно не отказываться от этих продуктов, но принимать их регулярно в небольших количествах, чтобы не допустить резких колебаний лекарства в крови.
Некоторые продукты питания и лекарственные травы усиливают действие варфарина и повышают риск кровотечений. Это клюква, грейпфрут, чеснок, корень имбиря, ананас, куркума и другие. Ослабляют антикоагулянтный эффект лекарства вещества, содержащиеся в листьях кочанной, брюссельской, китайской капусты, свеклы, зелени петрушки, шпината, салата латук. Пациентам, принимающим варфарин, можно не отказываться от этих продуктов, но принимать их регулярно в небольших количествах, чтобы не допустить резких колебаний лекарства в крови.
Побочные эффекты включают кровоточивость, анемию, локальные тромбозы, гематомы. Может нарушаться деятельность нервной системы с развитием утомляемости, головной боли, нарушений вкуса. Иногда возникает тошнота и рвота, боли в животе, поносы, нарушение функции печени. В некоторых случаях поражается кожа, появляется пурпурная окраска пальцев стоп, парестезии, васкулиты, зябкость конечностей. Возможно развитие аллергической реакции в виде кожного зуда, крапивницы, ангионевротического отека.
Варфарин противопоказан при беременности. Он не должен назначаться при любых состояниях, связанных с угрозой кровотечения (травмы, операции, язвенные поражения внутренних органов и кожи). Не применяют его при аневризмах, перикардите, инфекционном эндокардите, тяжелой артериальной гипертензии. Противопоказанием является невозможность адекватного лабораторного контроля из-за недоступности лаборатории или особенностей личности пациента (алкоголизм, неорганизованность, старческие психозы и т. п.).
Гепарин
 Одним из основных факторов, препятствующих свертыванию крови, является антитромбин III. Нефракционированный гепарин связывается с ним в крови и повышает активность его молекул в несколько раз. В результате подавляются реакции, направленные на образование тромбов в сосудах.
Одним из основных факторов, препятствующих свертыванию крови, является антитромбин III. Нефракционированный гепарин связывается с ним в крови и повышает активность его молекул в несколько раз. В результате подавляются реакции, направленные на образование тромбов в сосудах.
Гепарин применяется уже более 30 лет. Раньше его вводили подкожно. Сейчас считается, что нефракционированный гепарин должен вводиться внутривенно, что облегчает контроль за безопасностью и эффективностью терапии. Для подкожного применения рекомендуются низкомолекулярные гепарины, о которых мы поговорим ниже.
Гепарин применяется чаще всего для профилактики тромбоэмболических осложнений при остром инфаркте миокарда, в том числе при проведении тромболизиса.
Лабораторный контроль включает определение активированного частичного тромбопластинового времени свертывания. На фоне лечения гепарином через 24 – 72 часа оно должно быть в 1,5 – 2 раза больше исходного. Необходимо также контролировать число тромбоцитов в крови, чтобы не пропустить развитие тромбоцитопении. Обычно гепаринотерапия продолжается в течение 3 – 5 дней с постепенным снижением дозы и дальнейшей отменой.
Гепарин может вызвать геморрагический синдром (кровоточивость) и тромбоцитопению (снижение количества тромбоцитов в крови). При длительном применении его в больших дозах вероятно развитие алопеции (облысения), остеопороза, гипоальдостеронизма. В некоторых случаях возникают аллергические реакции, а также повышение уровня аланинаминотрансферазы в крови.
Гепарин противопоказан при геморрагическом синдроме и тромбоцитопении, язвенной болезни желудка и 12-перстной кишки, кровотечении из мочевыводящих путей, перикардите и острой аневризме сердца.
Низкомолекулярные гепарины
Далтепарин, эноксапарин, надропарин, парнапарин, сулодексид, бемипарин получают из нефракционированного гепарина. От последнего они отличаются меньшим размером молекулы. При этом увеличивается безопасность препаратов. Действие становится более продолжительным и предсказуемым, поэтому использование низкомолекулярных гепаринов не требует лабораторного контроля. Его можно проводить с помощью фиксированных доз – шприцов.
Преимуществом низкомолекулярных гепаринов является их эффективность при подкожном введении. Кроме того, у них существенно ниже риск развития побочных эффектов. Поэтому в настоящее время производные гепарина вытесняют гепарин из клинической практики.
Низкомолекулярные гепарины применяются с целью профилактики тромбоэмболических осложнений при хирургических операциях и тромбозе глубоких вен. Они используются у больных, находящихся на постельном режиме и имеющих высокий риск таких осложнений. Кроме того, эти препараты широко назначаются при нестабильной стенокардии и инфаркте миокарда.
 Противопоказания и нежелательные эффекты у этой группы те же, что и у гепарина. Однако выраженность и частота побочных эффектов значительно меньше.
Противопоказания и нежелательные эффекты у этой группы те же, что и у гепарина. Однако выраженность и частота побочных эффектов значительно меньше.
Прямые ингибиторы тромбина
Прямые ингибиторы тромбина, как понятно из названия, непосредственно инактивируют тромбин. Одновременно они подавляют активность тромбоцитов. Применение этих препаратов не требует лабораторного контроля.
Бивалирудин вводится внутривенно при остром инфаркте миокарда для профилактики тромбоэмболических осложнений. В России этот препарат пока не применяется.
Дабигатран (прадакса) – таблетированное средство для снижения риска тромбозов. В отличие от варфарина, он не взаимодействует с пищевыми продуктами. Сейчас продолжаются исследования этого лекарства при постоянной форме фибрилляции предсердий. Препарат разрешен для применения в России.
Селективные ингибиторы фактора Ха
Фондапаринукс связывается с антитромбином III. Такой комплекс интенсивно инактивирует Х-фактор, снижая интенсивность тромбообразования. Назначается он подкожно при остром коронарном синдроме и венозных тромбозах, в том числе при тромбоэмболии легочной артерии. Лекарство не вызывает тромбоцитопению и не приводит к остеопорозу. Лабораторный контроль его безопасности не требуется.
Фондапаринукс и бивалирудин особенно показаны больным с повышенным риском кровотечения. Снижая частоту образования тромбов у этой группы пациентов, указанные препараты существенно улучшают прогноз заболевания.
Фондапаринукс рекомендован для использования при остром инфаркте миокарда. Его нельзя применять лишь при ангиопластике, так как повышается риск образования тромбов на катетерах.
Проходят клинические испытания ингибиторы фактора Ха в форме таблеток.
Наиболее частые побочные эффекты включают анемию, кровоточивость, боль в животе, головную боль, кожный зуд, повышение активности трансаминаз.
Противопоказания – активное кровотечение, тяжелая почечная недостаточность, непереносимость компонентов препарата и инфекционный эндокардит.
РАЗДЕЛ 2
КСАРЕЛТО®: ИННОВАЦИОННЫЙ ПЕРОРАЛЬНЫЙ АНТИКОАГУЛЯНТ
Краткий обзор
- Ксарелто® — это прямой специфический селективный ингибитор Ха фактора, который выступает в качестве ключевого в коагуляционном каскаде.
- Фактор Ха катализирует преобразование протромбина в тромбин. Ксарелто ® не оказывает прямого действия на тромбин, а регулирует образование тромбина посредством ингибирования фактора Ха .
- В отличие от непрямых ингибиторов фактора Ха, Ксарелто ® напрямую угнетает как свободный, так и связанный с фибрином фактор Ха и протромбиназый комплекс.
- Ксарелто ® обладает предсказуемой фармакодинамикой и фармакокинетикой.
- Ксарелто ® имеет хорошее соотношение пользы и риска в широком диапазоне доз.
Ксарелто®: прямой ингибитор Ха фактора
Ксарелто ® (ривароксабан) — это первый прямой ингибитор Ха фактора. Он один из представителей нового поколения препаратов, созданных для удовлетворения клинической потребности в предотвра-щении ВТЭ у взрослых пациентов, которым произведено плановое протезирование тазобедренного или коленного сустава. Ксарелто ® разработан также и для применения у пациентов, имеющих высокий риск возникновения ТЭЛА. Взрослым пациентам, которым произведено плановое протезирование тазобедренного или коленного сустава, Ксарелто ® назначают 1 раз в сутки по 1 таблетке 10 мг независимо от возраста, пола, этнической принадлежности или массы тела. Корректировать дозу не требуется. Преимуществом препарата является и то, что пациентов не нужно обучать самостоятельно выполнять инъекции.
Фармакокинетические и фармакодинамические свойства Ксарелто ® предсказуемы, как и было показано в ходе исследований с участием здоровых взрослых добровольцев и взрослых пациентов, которым произведено плановое эндопротезирование тазобедренного или коленного сустава 42 . Ксарелто® быстро абсорбируется, что обеспечивает быстрое начало действия. Максимальная концентрация в плазме крови (Стах) достигается через 2-4 ч после применения внутрь. Абсолютная биодоступность Ксарелто® при приёме в дозе 10 мг высокая (80-100%) 43 . Конечный период полувыведения составляет в среднем 7-11 ч.
По результатам исследований II фазы по определению оптимальной дозы, выявлено, что Ксарелто ® обладает широким терапевтическим коридором: отмечен широкий интервал доз между возникновением антикоагулянтного эффекта и развитием кровотечения 44—46 .
Текущий контроль свертываемости и количества тромбоцитов не требуется. Кроме того, Ксарелто ® имеет благоприятный профиль взаимодействия (см. раздел 5), его можно применять во время еды или натощак 43.47 .
Механизм действия Ксарелто®
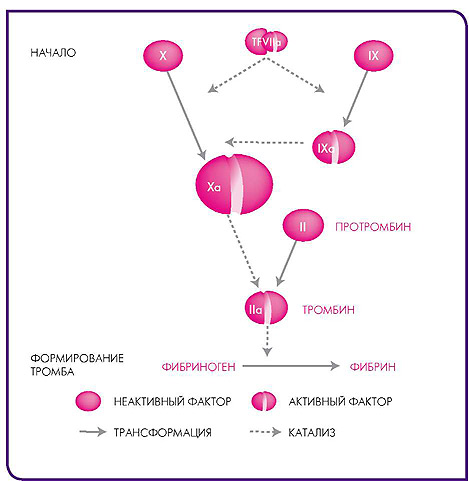
Ксарелто ® — это прямой специфический высокоселективный ингибитор Ха фактора, фермента, который в коагуляционном каскаде выступает в качестве ключевой точки (рис. 2). В течение многих лет концепцию свертывания крови представляли в виде каскада с двумя четкими точками пуска: внутренного и внешнего путей. Однако, эволюция знаний о белках и клетках, вовлеченных в процесс свертывания крови, привела к созданию клеточной модели свертывания, которая базируется на представление о взаимодействии клеточной активности и белков свертывания, и приводит в результате к формированию тромба. В начальной фазе тканевой фактор (ТФ), связанный с мембраной клеток, активирует фактор VII, преобразуя его в фактор УПа, что приводит к формированию комплекса ТФ—VIta. Связанный с мембраной клеток комплекс ТФ—УИа активирует факторы IX и Х.
Фактор Ха преобразует небольшое количество протромбина (фактор II) в тромбин (фактор На), который затем активирует фактор V и VIII. В фазе распространения формируется протромбиназный комплекс, состоящий из фактора Vа, фосфолипидов, ионов кальция и фактора Ха. Этот комплекс преобразует большое количество протромбина в тромбин, что называют «тромбиновым взрывом». Каждая молекула фактора Ха приводит к образованию приблизительно 1000 молекул тромбина 50 .
Как в модели внутренних/внешних путей коагуляционного каскада, так и в клеточной модели свертывания, активация фактора Х с преобразованием в Ха фактор играет ведущую роль, так как это происходит еще до образования тромбина. Таким образом, Ксарелто ® не оказывает прямого действия на тромбин, он регулирует его образование за счёт блокирования действия фактора Ха, а не блокирует активность тромбина.
Рис. 2 . Механизм свертывания крови. TF-тканевой фактор
Единственными известными функциями фактора Ха являются участие в процессе коагуляции и воспаления. В отличие от этого тромбин обладает антикоагулянтными и противовоспалительными свойствами, принимает участие в фибринолизе (опосредованно активируя протеин С через систему тромбин-тромбомодулин) в дополнение к его прокоагулянтной и провоспалительной активности 34 . Поэтому теоретически нарушение тромбиновой функции с большей степенью вероятности, чем ингибирование фактора Ха, может вызывать непрогнозированные плейотропные эффекты, выходящие за пределы коагуляционных. 34
Поскольку одна молекула фактора Ха вызывает образование приблизительно 1000 молекул тромбина 50 , ингибирование фактора Ха теоретически обеспечивает более мощный способ контроля образования фибрина, чем инактивация тромбина. Ингибирование фактора Ха снижает образование тромбина, а не его каталитическую активность, и поэтому ожидается, что оно (ингибирование) не будет модулировать регуляторные функции тромбина в контроле гемостаза, в том числе пролиферацию клеток и активирование тромбоцитов 51 .
Ксарелто ® ингибирует как свободный, так и связанный с фибрином фактор Ха, а также протромбиназный комплекс. В этом его отличие от непрямого ингибитора фактора Ха фондапаринукса, который подавляет активность фактора Ха путем связывания с антитромбином и усиления его действия, и не может подавлять связанный Ха фактор в протромбиновом комплексе. Обеспечивает ли такое действие Ксарелто ® более широкое ингибирование фактора Ха — это вопрос, требующий более подробного изучения. Молекула Ксарелто ® по размеру намного меньше комплекса фондапаринукс-антитромбин, что может иметь клинические преимущества, поскольку Ксарелто ® может проникать в тромб более эффективно, чем фондапаринукс, связанный с молекулой антитромбина 33 .
Предсказуемая фармакокинетика и фармакодинамика
Как было показано в исследованиях с участием здоровых добровольцев и пациентов, перенёсших плановое протезирование коленного или тазобедренного сустава, Ксарелто ® обладает предсказуемым фармакокинетическим профилем. Препарат быстро абсорбируется после введения внутрь, Стах достигается через 2—4 ч 42 . Абсолютная биодоступность высокая (80—100%) 43 . Отмечено пропорциональное дозе время достижения концентрации в плазме с окончательным периодом полувыведения в среднем 7—11 ч в неизменённом виде. Ключевые фармакокинетические характеристики Ксарелто® приведены в таблице 3.
Кроме того, по данным проведенных исследований установлено, что Ксарелто ® :
- не накапливается при приёме повторных доз препарата
- можно применять независимо от приёма пищи, так как рН желудка не влияет на абсорбцию
- минимально взаимодействует с другими лекарственными средствами при их одновременном назначении, включая напроксен (500 мг), ацетилсалициловую кислоту (500 мг), клопидогрель (300 мг нагрузочная доза с последующей поддерживающей дозой 75 мг) 43
- сохраняет эффективность при крайних значениях массы тела 42,52,53
- не имеет значительной вариабельности в фармакокинетике в зависимости от пола, возраста и этнической принадлежности 42
- выводится двумя путями
- не образует значимых активных циркулирующих метаболитов 54 .
Таблица 3. Фармакокинетические характеристики Ксарелто®
80—100% при дозе 10 мг
Период до достижения пиковой концентрации в плазме







