|
|
|
Ишемия головного мозга может быть диагностирована как у детей, так и у взрослых. Чаще патология встречается у лиц после 50 лет и старше, что обусловлено, прежде всего, неуклонным ростом и прогрессированием патологии сердца, сосудов, различными заболеваниями, связанными с обменом веществ, вредными привычками. В детском возрасте практически все случаи приходятся на период новорожденности, так как именно во время внутриутробного развития и родов очень велика вероятность возникновения кислородного голодания клеток мозга. Содержание
Симптомы и степени ишемииВ зависимости от клинических признаков различают три степени ишемии мозга: I степень, или начальная стадия. Больной чувствует себя неплохо, однако уже начинают появляться симптомы, которые часто списывают на возраст, усталость, перемену погоды, весенний авитаминоз. Пациенты жалуются на:
Обычно все жалобы субъективные, неврологический осмотр не выявляет никаких грубых нарушений. Патологию можно обнаружить при проведении УЗИ сосудов головного мозга и шеи, магнитно-резонансной томографии. II степень, или стадия субкомпенсации, когда обменные процессы в клетках мозга существенно замедляются. Проявляется это прогрессированием и усугублением имеющихся симптомов. У таких больных возникает масса жалоб, но все они имеют общий характер. С человеком трудно общаться, он становится капризным. Клинически субкомпенсация проявляется:
Симптомы второй степени можно легко выявить при обычном неврологическом осмотре:
III степень, стадия декомпенсации – грубые дефекты:
Ишемия головного мозга у новорожденныхПериод внутриутробного развития и родов – самый ответственный этап в жизни малыша, ведь именно в это время очень высок риск развития кислородной недостаточности. А гипоксическое повреждение мозга, полученное в первые дни, может повлиять на всю дальнейшую жизнь. У новорожденных, как и у взрослых, выделяют три степени церебральной ишемии: 1. Легкая. Прекращение или уменьшение поступления кислорода кратковременное, не вызывает в мозговой ткани серьезных структурных изменений. Клиника может протекать в двух вариантах:
Обычно симптомы легкой ишемии исчезают после первой недели жизни, не оставляя после себя никаких последствий. 2. Среднетяжелая, при которой имеет место незначительная гибель нейронов, возможно образование мелких кист. В последующем, как правило, дефект полностью компенсируется и последствия минимальны, что может проявляться плохой успеваемостью, раздражительностью либо усталостью. Однако эти симптомы некритичны и наблюдаются у многих детей, родившихся абсолютно здоровыми. Среднетяжелая степень диагностируется при наличии:
Симптомы регрессируют в течение первого месяца. 3. Тяжелая – грубое структурное повреждение головного мозга. Проявления: Такие дети немедленно помещаются в реанимацию. Тяжелая степень непременно оставляет после себя различные последствия. Виды ишемии головного мозга1. Острая. Развивается внезапно и чаще всего обусловлена тромбом или атеросклеротической бляшкой, резким повышением кровяного давления. В этом случае диагностируется острое нарушение мозгового кровообращения. 2. Хроническая развивается в результате постепенного накопления холестериновых отложений в стенке мозговых сосудов. Ее исходом является деменция. Инвалидность при ишемии головного мозгаI группа инвалидности обязательно назначается лицам с диагнозом «хроническое нарушение мозгового кровообращения» III степени. Такие больные нуждаются в постоянном постороннем уходе. При II степени подход строго индивидуальный и зависит от профессии человека и выраженности симптомов патологии и процента утраты трудовых навыков. При I степени инвалидность, как правило, не устанавливается. Лечение
Применение народных средств
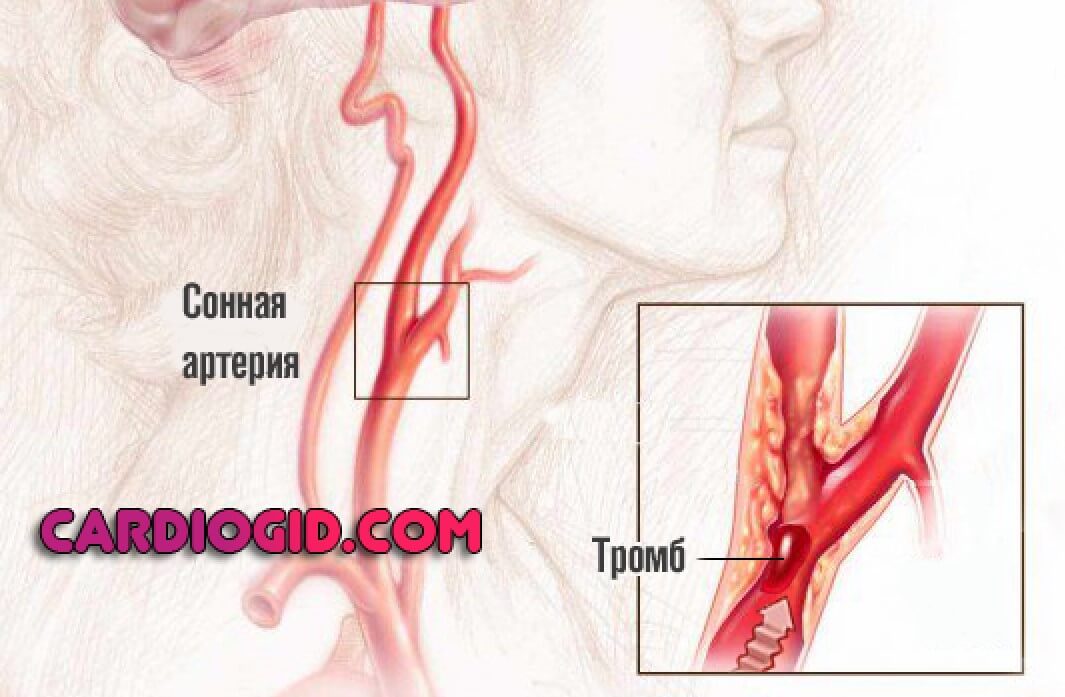
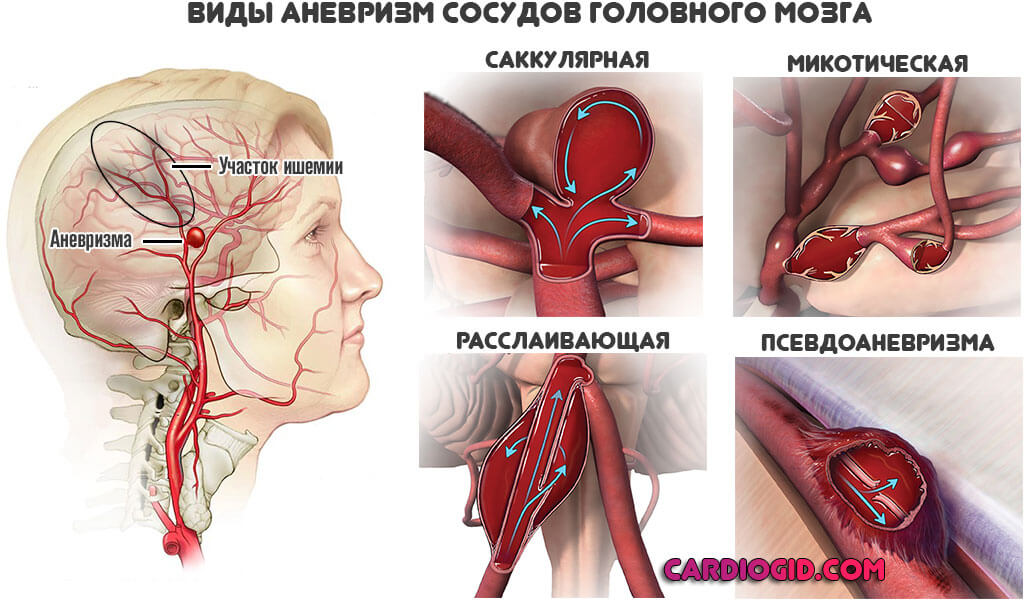
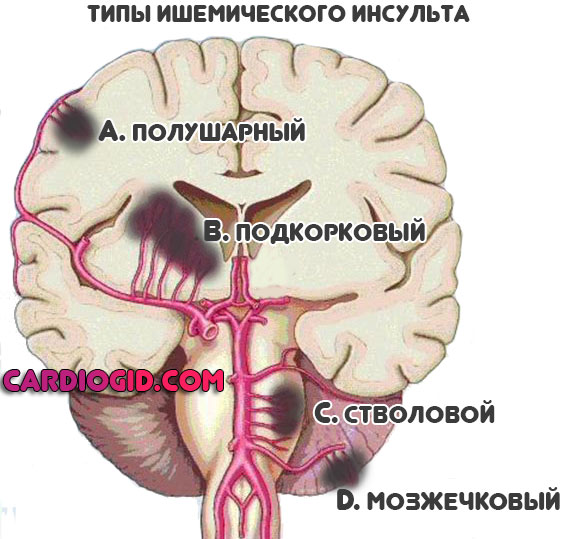
нетрудоспособность при ишемии мозга получение группы инвалидности Как оформить инвалидность при инсульте?Инсульт стал распространённым заболеванием, бичом современного мира. Большая часть пациентов теряет работоспособность, становиться инвалидами. Это происходит в 80% от всех случаев. Статистика совсем не радует, тем более что некоторые из больных остаются в очень тяжёлом состоянии. Показатели инвалидности после заболевания лидируют среди других. 3,2% людей, потерявших работоспособность из-за инсульта, приходится на каждые десять тысяч человек населения России. Возвращается к нормальной полноценной жизни только каждый пятый из тех, кто перенёс инсульт. И с каждым годом показатели растут в худшую сторону, таких пострадавших пациентов становиться всё больше и больше. Группы повышенного риска получения инвалидности после инсультаЛица преклонного возраста, особенно если приступ инсульта повторный. Обладатели пагубных привычек и пристрастий, таких как курение, алкогольные напитки, наркотики. Лица с сильными нарушениями обмена веществ, например сахарным диабетом или почечной недостаточностью. Люди с нарушениями работы сердца, неполадками артериальной системы. Лица, страдающие тяжёлыми хроническими заболеваниями, их обострениями. Люди, которые запустили лечение инсульта. Лица, имеющие право на инвалидность после инсультаИмеется первая, вторая, третья группы инвалидности. Они обозначаются соответственно римскими цифрами. Чтобы определить к какой группе вы относитесь, необходимо пройти обследование у врача-эксперта, сначала получив показания медиков. Медицинская экспертиза по определённым критериям определит вашу группу. Она будет зависеть от состояния вашего организма, его дееспособности. Ваше самочувствие со временем может как ухудшиться, так и улучшиться, поэтому нужна ежегодная проверка, которую положено проходить не позже, чем за 60 дней, до истечения срока инвалидности. Инвалиды первой и второй группы с пятилетнем стажем такую проверку уже не проходят. Также не проходят переосвидетельствование мужчины после 60 лет, женщины после 55 лет. Инвалидность им присуждается до конца жизни. Что нужно сделать для получения инвалидностиПосле стационарного лечения в больнице в зависимости от состояния пациента врач может посоветовать пройти оформление на инвалидность. Такое состояние определяет специальная комиссия МСЭ (Медико–Социальная Экспертная Комиссия). Она признаёт инвалидность, если пациент теряет работоспособность или не может вернуть способности жизнедеятельности полностью. Наблюдается нарушение речи, двигательной активности, слуха, зрения и другое. ВыводыПосле перенесённой болезни обратитесь к врачу, положена ли в данной ситуации инвалидность. Теперь вы знаете, как провести оформление грамотно, согласно закону. Наберитесь терпения и действуйте. Похожие записи:ИНВАЛИДНОСТЬ ПРИ ИШЕМИИ СОСУДОВ ГОЛОВНОГО МОЗГАмуж. 57 лет. В возрасте 36 лет была травма – перелом основания черепа, сотрясение мозга. Повторно в 1997г. был получил сотрясение гол. мозга (был избит). После трав лечился. С годами появился тремор рук, нарушение координации, неодекватные реакции на события, трудности в общении, утомляемость. Поставлен диагноз: артериальная гипертензия 2ст. риск 2; ишемия головного мозга 2ст. Работал дир. дома культуры, учителем музыки. Сейчас еще и заболел ревматоидным артритом развернутая стадия (эрозивный,серопозитивный актив. 2ст. генерализов. остеоартроз. гонартроз R2ст. ФК 2ст.). На днях на МСЭ отказали в признании инвалидности. Мотивируя что в совокупности они не рассматривают, а по назнач. ревматологом показаний к инвалидности нет. Может следует обратиться в МСЭ по заболеванию травмы головы. Так как работать он не может. Плохое самочувствие. Анастасия | (Жен. 41 лет, Кашира, Россия) | 17.11. 22:55 Здравствуйте! Мне 37 лет, страдаю врожденным нистагмом с остротой зрения 0,1, повреждение проходимости зрительного нерва, Поставили диагноз ишимия головного мозга 3 степени, ХСМН 3 степени. Начала проходить комиссию на ВТЭК, но ничего из этого не получается. Стоит ли мне продолжать бороться за получение группы инвалидности, а если стоит то какую степень? Заранее спасибо! Николаев Артём Григорьевич 30.11. 22:34 Переадресуйте вопрос в этот раздел – http://www.consmed.ru/medicinskoe-pravo/ Но Вы – неавторизованный пользователь. Если Вы регистрировались ранее, то залогиньтесь (форма логина в правой верхней части сайта). Если вы здесь впервые, то зарегистрируйтесь. Если Вы зарегистрируетесь, то сможете в дальнейшем отслеживать ответы на свои сообщения, продолжать диалог в интересных темах с другими пользователями и консультантами. Помимо этого, регистрация позволит Вам вести приватную переписку с консультантами и другими пользователями сайта. Напишите Ваше мнение о вопросе, ответах и других мнениях: При каких заболеваниях дают инвалидность – коротко о важномПоговорим о неприятном, но имеющем место быть явлении – инвалидности. Что это такое, при каких заболеваниях дают инвалидность, как оформить ее? Вообще под этим состоянием подразумевают потерю трудоспособности. С небольшими оговорками примем это определение. Также состояние инвалидности характеризуется наличием хронического заболевания или патологии. Чтобы оформить все соответствующие бумаги и стать инвалидом официально, необходимо пройти врачебно-трудовую экспертную комиссию (сокращенно ВТЭК). Для того чтобы ее пройти, нужно взять направление от вашего лечащего врача-терапевта в поликлинике по месту жительства. С этим направлением и документом, удостоверяющим личность, и заявлением нужно обратиться в то медицинское учреждение, к которому вы относитесь по месту жительства. В каждом таком учреждении обычно есть список, при каких заболеваниях дают инвалидность. По регламенту экспертиза проводится не позднее, чем через месяц после подачи документов. На самом же деле, регламент редко соблюдается, чаще всего людям приходится ждать дольше. Сама экспертиза – комиссия из трех человек будет решать, инвалид ли вы. Она же определит вашу группу инвалидности и выдаст соответствующую справку по окончанию экспертизы. При каких заболеваниях дают инвалидность: доброкачественные опухоли, которые привели к ярко выраженным повреждениям функциональности организма; болезни нервной системы; нервно-мышечные заболевания (наследственные) ; полная слепота или глухота; болезни, сопровождающиеся высоким давлением, в случае осложнения на ЦНС; ишемическая болезнь сердца; болезни дыхательных путей с осложнениями; каловые свищи, которые невозможно устранить операбельно; врожденные аномалии, из-за которых поврежден опорно-двигательный аппарат; дефекты верхних и нижних конечностей (например, ампутация); травма головного или спинного мозга с ярко выраженными повреждениями. Это общий список, группы дают по степени тяжести данных заболеваний. Люди, получающие первую группу, не могут сами заботиться о себе, им постоянно необходима помощь других людей. Вторая группа характеризуется средней тяжестью заболеваний, человеку необходима помощь других людей не постоянно. Для этой группы даже доступны некоторые виды деятельности, однако, требуется специально оборудованное место и условия труда. Критерии инвалидности третьей группы таковы – человек не нуждается в посторонней помощи, но не может работать по своей основной специальности. Оцениваются комиссией также и способности к общению, трудовой деятельности, самообслуживанию, передвижению, ориентации и обучению. На основании всех этих факторов принимается решение и человек получает соответствующую справку. В ней будет указана группа, срок действия, по окончанию которого вам нужно будет снова пройти комиссию. Иногда приходится ждать этот документ несколько месяцев, поэтому стоит набраться терпения. Инвалиды первой группы проходят комиссию раз в два года, а все остальные – раз в год. Однако есть некоторые категории лиц, которым нет необходимости проходить экспертизы. При каких заболеваниях дают инвалидность бессрочно? При тех же самых из приведенного списка, но с оговорками. Например, вам положена бессрочная инвалидность, если вы: – мужчина старше 60 или женщина старше 55 лет; – за последние 15 лет не меняли группу инвалидности или меняли на более тяжелую; – мужчина старше 55 или женщина старше 50 лет и на протяжении 5 лет ваша группа первая; – инвалидам – военнослужащим (включая ветеранов ВОВ), получившим ранения и повреждения в ходе военных действий. К справке будет прилагаться список реабилитационных мероприятий, которые вам показаны. С этим документом остается лишь обратиться в органы социальной защиты по месту жительства для того, чтобы вам оформили соответствующую пенсию. Д истрофические изменения церебральных структур встречаются, согласно статистике, у 15-20% пациентов с жалобами на головокружение, тошноту, прочие неврологические проявления. Потому людей с такими симптомами нужно обследовать особенно тщательно. Хроническая ишемия головного мозга — это длительное, вялотекущее заболевания, сопряженное с нарушением кровообращения в нервных тканях ЦНС. Встречается как вторичный патологический процесс, обусловленный прочими состояниями. Например, гипертонией, сосудистыми мальформациями и образованиями, опухолями, вирусными заболеваниями и многими другими этиологическими факторами. Симптомы неспецифичны. Сказать, что является причиной плохого самочувствия «на глаз» невозможно. Потому прояснить ситуацию призвана тщательная диагностика под контролем невролога, прочие специалисты привлекаются по необходимости. Лечение консервативное. Операции требуется относительно редко, есть примерный перечень показаний к хирургическому вмешательству. В то же время, вне качественной терапии есть риск развития инсульта и смерти от острого нарушения гемодинамики. Механизм становления и патогенезВ основе заболевания лежит ослабление нормального питания церебральных структур. Вариантов несколько, но во всех известных случаях возникает замедление движения жидкой соединительной ткани по сосудам в результате механического препятствия. А что явилось его причиной: стеноз (сужение) просвета, закупорка холестериновой бляшкой, тромбом, мальформация, аневризма прочие аномалии анатомического развития — нужно выяснять.
Недополучая питательных веществ и кислорода, ткани начинают гибнуть. Отмирание или некроз, однако, не достигают некоей критической массы, при которой процесс приобретает лавинообразный, неконтролируемый характер — такое неотложное состояние называется инсультом. Дисциркуляторная энцефалопатия — другое наименование хронической ишемии (сокращенно ХИГМ), считается предшественницей острого некроза церебральных тканей. Восстановление представляет большие трудности, но добиться стойкой коррекции необходимо. На кону жизнь пациента. Требуется госпитализация в неврологический стационар. Стадии дисциркуляторной энцефалопатииХроническая ишемия мозга проходит 3 фазы в развитии. Дифференцируются они по степени выраженности клинической картины и ее полноте. Первая стадияСопровождается минимальной симптоматикой когнитивного плана. Сознание ясное, критика к состоянию сохранена. Возникает незначительная эмоциональная нестабильность. Пациент быстро переходит к полярным явлениям: плакал — начинает смеяться и наоборот. Клиника похожа на проявления маниакально-депрессивного психоза с той разницей, что смена эпизодов происходит стремительно, в течение нескольких часов или даже минут. Интеллект сохранен. Однако скорость реакции на внешние стимулы, мыслительной активности ниже нормы, что обнаруживается в ходе проведения специализированных тестов на определение умственных способностей. Возможно развитие слабых головных болей, тошноты, рвота, вертиго с краткими эпизодами нарушения ориентации в пространстве. В целом, состояние пациент слабо изменено относительно нормы, обнаружить проблему может только врач. Чаще всего подобная стадия патологического процесса выявляется случайно в ходе диагностики оп поводу прочих заболеваний. Хроническая ишемия 1 степени хорошо поддается медикаментозному лечению. Вторая стадияСопровождается выраженным неврологическим дефицитом, однако состояние все еще считается пограничным. Когнитивная, мнестическая деятельность ослабевает существенно. Объективно это проявляется снижением скорости умственной активности и памяти. Возможны экстрапирамидные расстройства, индуцированный вторичный или третичный паркинсонизм (выражается мышечной ригидностью, неспособностью адекватно переносить физические нагрузки). Возникают парезы и параличи отдельных групп мышц, обычно задействована мимическая мускулатура, язык. Потому развиваются еще и речевые нарушения. Хроническая ишемия головного мозга 2 степени возникает спустя несколько лет от начала процесса. Лечится много хуже, но восстановление, обратное течение вполне возможно. Третья стадияДефицит критический. Помимо собственно неврологических проявлений вроде параличей, парезов, головных болей и прочих, возникают продуктивные симптомы. Галлюцинации, отрывочный бред. Это органические психотические признаки. Они требуют помощи профильного специалиста. Прием нейролептиков не имеет большого смысла, потому как это устранение следствия. Нужно бороться с первопричиной. Нарушаются основные рефлексы. Диагностируется недержание кала и мочи. Реакции на внешние стимулы простейшие, стереотипные. Аффект уплощен, что выражается в апатико-абулическом синдроме. Иначе говоря, пациент безразличен ко всему, что происходит с ним. Погружен глубоко в себя, деятельность отсутствует или стереотипна. Вроде приема пищи. И то не всегда. Неврологические симптомыХроническая церебральная ишемия характеризуется группой выраженных симптомов, но они недостаточно специфичны. Потому сказать, что стало причиной без диагностики невозможно. Примерная клиническая картина складывается их таких моментов:
Пациент чувствует себя вялым. Астения сопровождает человека постоянно. Ночной отдых не приносит облегчения. Страдающие списывают плохое самочувствие на модный синдром хронической усталости, которого не существует ни в международном классификаторе болезней, не вообще в природе. Это всегда указание на ишемию церебральных структур и истощение.
Нарушения рефлексов
Когнитивные и психические дисфункцииТретья группа патологических проявлений:
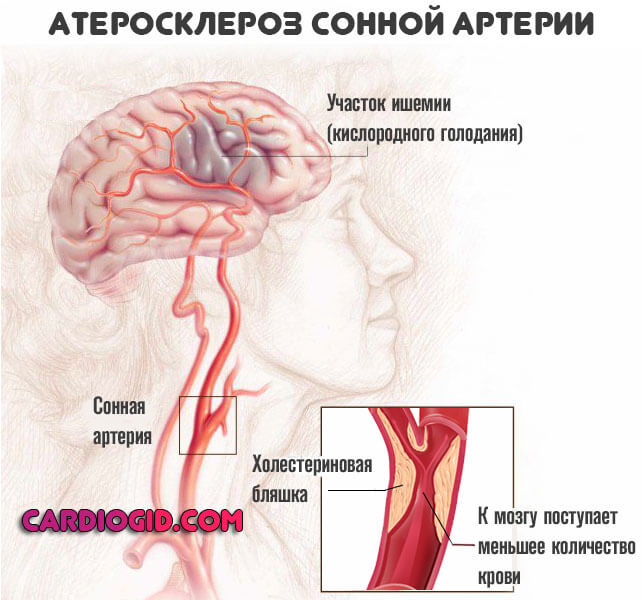
В конечном итоге пациент полностью отрывается от мира, не способен обслуживать себя. Большую часть времени бесцельно лежит. ПричиныОсновной фактор развития хронической церебральной ишемии — атеросклероз. То есть сужение или закупорка сосудов шеи, мозга холестериновыми бляшками, тромбами. Развивается, преимущественно, у курильщиков, людей с нарушением обмена веществ, лежачих больных.
Другой фактор — гипертония. Стойкий рост артериального давления. Возможны опухоли, гидроцефалия с избыточным воздействием ликвора на церебральные ткани, вирусные и инфекционные заболевания (менингит, энцефалит) и последствия таковых, кардиальные патологии со снижением насосной функции сердца, аномалии развития мозга и артерий, врожденные и приобретенные (чаще). Оценка этиологии, происхождения играет первостепенную роль. Без определения причины нет смысла и в лечении. Удастся в лучшем случае устранить симптомы, но не более. Прогрессирование неумолимо пойдет вперед и закончится гибелью человека или тяжелой инвалидностью. ДиагностикаПроводится в неврологическом стационаре в запущенных случаях. Если точных предположений еще нет — в амбулаторных условиях под контролем профильного специалиста. Что требуется для определения источника проблемы:
Все указанные способы направлены на составление клинической картины. Дальше врач выдвигает гипотезы и начинает проверять каждую по отдельности с помощью инструментальные методик:
Перечень неполный. Это всего лишь примерный список. Необходимо дифференцировать ишемическую болезнь головного мозга с расстройствами ментальной сферы. Например, с шизофренией, алкогольными делириями, прочими состояниями. Здесь на помощь приходит психиатр. Он проводит серию тестов, направленных на оценку эмоционально-волевой, интеллектуальной сфер и дает свое заключение. Возможно причина не там, где ее ищут. ЛечениеПреимущественно консервативное. Операции по показаниям. Суть в восстановлении нормального церебрального кровотока. Для этого нужно устранить первопричину нарушения гемодинамики. Здесь существует масса вариантов. Если виной всему стала гипертония, назначается систематический прием препаратов для снижения артериального давления.
Эндокринные патологии купируются гормональным замещением. Зависит от конкретной формы заболевания. Падение сократительной способности миокарда, сердечная недостаточность требует применения гликозидов (Дигоксин) в комплексе с препаратами для активизации метаболических процессов в сердечной мышце (Рибоксин или Милдронат). Дозировки определяются специалистом, обе категории медикаментов потенциально опасны при самостоятельном использовании. Атеросклероз считается причиной номер один. Это сужение или, чаще, закупорка сосудов холестериновыми бляшками. Применяются статины. Специальные препараты для разрушения жирных отложений и выведения излишков липидов. Это основа терапии. Что касается симптоматического воздействия. Назначаются медикаменты следующих групп:
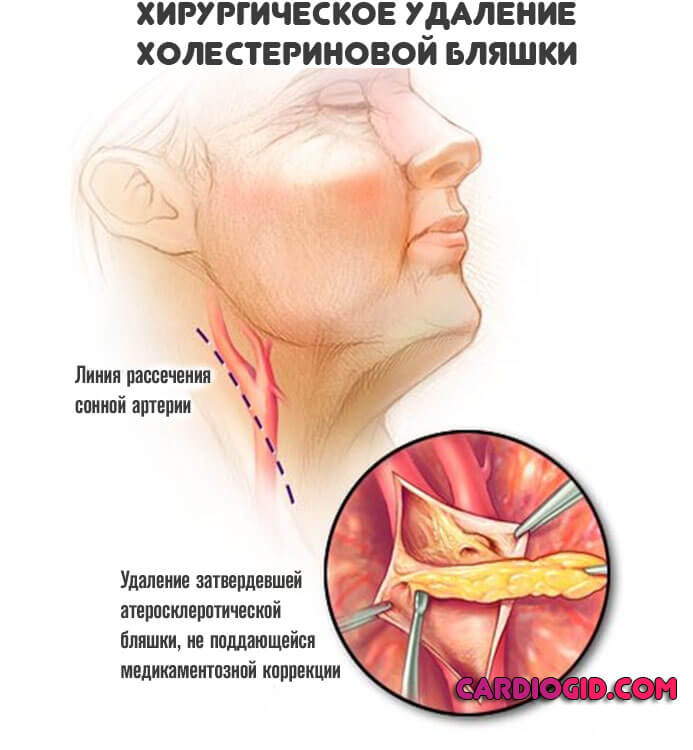
Все наименования подбираются только врачом. Самолечение чревато осложнениями и гибелью. При развитии инфекционных заболеваний показано применение антибиотиков и проведение дезинтоксикации. Важно использовать мочегонные, чтобы предотвратить отек головного мозга и скорую смерть. Оперативное лечение назначается в крайних случаях. Основания для терапии хирургическими методами это артериовенозные аномалии, аневризмы и мальформации, непроходимость сосудов шеи (базилярных и пр.) запущенный атеросклероз с затвердеванием бляшки, опухоли головного мозга.
Терапия может продолжаться долгое время, от полугода до 12 месяцев. Зависит от тяжести состояния. В некоторых случаях применение препаратов — пожизненная мера. Это залог постоянной компенсации отклонений. ПрогнозПри выявлении происхождения хронической ишемии головного мозга и возможном лечении, подобранной тактике — благоприятный. Негативные факторы это: старческий возраст, общее тяжелое состояния, стремительное прогрессирование болезни, выраженная клиника, плохой ответ на применение медикаментов, отсутствие эффекта или его недостаточная выраженность, гипертония 2-3 стадии, сахарный диабет, невозможность провести операцию при необходимости таковой, негативный семейный анамнез и отягощенная наследственность. В любом случае, шансы на коррекцию есть. Хорошая перспектива присутствует на 1-2 стадиях, затем прогноз однозначно плохой. Начинаются необратимые изменения в головном мозге. Даже после восстановления кровотока добиться стойкой коррекции невозможно. Останется неврологический дефект, обычно по типу слабоумия. ОсложненияОсновное — инсульт. То есть острое нарушение питания нервных скоплений с отмиранием таковых и развитием выраженного дефицита. Какого плана — зависит от очага поражения.
Высока вероятность сосудистой деменции. По симптомам она похожа на болезнь Альцгеймера, но потенциально обратима. Есть возможность полного излечения на ранних стадиях. В заключениеХроническая ишемия головного мозга, она же цереброваскулярная недостаточность — вялотекущее заболевание, сопряженное с падением локальной гемодинамики в ЦНС. Это предшественница инсульта , при грамотном лечении, особенно на 1 стадии, есть шанс полного восстановления. Важно не упустить момент. При развитии первых же проявлений, вроде головных болей, тошноты и прочих, нужно отправляться к врачу-неврологу. |
Подписаться
авторизуйтесь
Пожалуйста, войдите, чтобы оставить отзыв
0 отзывов
Старые
 Развиваясь в условиях нехватки кислорода, ишемия головного мозга может обернуться резким снижением качества жизни человека. Любая клеточка человеческого тела способна нормально функционировать только благодаря непрерывному поступлению кислорода, который приносится с током крови. Не исключение и самый важный орган – головной мозг. Если мозговые клетки не получают достаточного количества питательных веществ, развивается их ишемия или кислородное голодание.
Развиваясь в условиях нехватки кислорода, ишемия головного мозга может обернуться резким снижением качества жизни человека. Любая клеточка человеческого тела способна нормально функционировать только благодаря непрерывному поступлению кислорода, который приносится с током крови. Не исключение и самый важный орган – головной мозг. Если мозговые клетки не получают достаточного количества питательных веществ, развивается их ишемия или кислородное голодание. После выхода из стационара вам выдаётся справка о болезни. Если вы намерены оформлять нетрудоспособность и все данные к этому располагают, то обратитесь с этим документом к своему лечащему доктору, расскажите всё, что вы считаете может мешать вам полноценно жить, вернуть трудоспособность, старайтесь ничего не забывать. Все факты врач отмечает в специальной амбулаторной карточке. С этой картой он направляет вас на обследование, которое проходит у нескольких специалистов. Каждый доктор фиксирует ваше состояние, ваши жалобы, отклонения от установленного показателя и отмечает в амбулаторной карте свои выводы. После, если есть основания, вам выписывается направление на МСЭ.
После выхода из стационара вам выдаётся справка о болезни. Если вы намерены оформлять нетрудоспособность и все данные к этому располагают, то обратитесь с этим документом к своему лечащему доктору, расскажите всё, что вы считаете может мешать вам полноценно жить, вернуть трудоспособность, старайтесь ничего не забывать. Все факты врач отмечает в специальной амбулаторной карточке. С этой картой он направляет вас на обследование, которое проходит у нескольких специалистов. Каждый доктор фиксирует ваше состояние, ваши жалобы, отклонения от установленного показателя и отмечает в амбулаторной карте свои выводы. После, если есть основания, вам выписывается направление на МСЭ.