В этой статье вы узнаете:
При диабете нарушено усвоение глюкозы, поэтому ее уровень в крови повышается. При несоблюдении диеты и отсутствии лечения могут развиться осложнения, которые значительно утяжеляют течение болезни и мешают больному жить нормальной жизнью. Одним из таких осложнений при сахарном диабете являются язвы на ногах.

- Почему появляются язвы на ногах?
- Как выглядит язва?
- Осложнения трофических язв
- Профилактика образования трофических язв
- Диагностика трофических язв
- Лечение трофической язвы при диабете
- Общее лечение
- Местное лечение
- Физиотерапевтическое лечение
- Хирургическое лечение
- Изменение кожных покровов при сахарном диабете
- Кожные заболевания у диабетиков
- Первичные болезни
- Дермопатия
- Липоидный некробиоз
- Вторичные осложнения
- Уход за кожей
- Трофические язвы при диабете
- Формирование язвы
- Стадии формирования
- Диагностика язв при диабете, их лечение
- Медикаментозное лечение и перевязки
- Мази при лечении поражений
- Мазь для сильно запущенных язв при сахарном диабете:
- Профилактика возникновения
Почему появляются язвы на ногах?
Такая патология возникает вследствие длительного повышения сахара, поэтому так важно соблюдать все рекомендации лечащего врача.
Находясь в высокой концентрации, глюкоза начинает кристаллизоваться, а кристаллы повреждают сосуды и нервы. Поражение сосудов называется диабетической ангиопатией. В первую очередь поражаются мелкие кровеносные сосуды, они истончаются, становятся хрупкими и теряют эластичность. Позже страдают и крупные сосуды, в них образуются атеросклеротические бляшки.
Поражение нервов называется диабетической нейропатией. Они повреждаются по двум причинам:
- Пораженные капилляры недостаточно хорошо выполняют свою функцию, в результате нервы плохо кровоснабжаются и испытывают кислородное голодание.
- При постоянно повышенном сахаре образуется большое количество кетоновых тел и других токсичных веществ, они напрямую повреждают нервные стволы.

Пораженные сосуды и нервы не справляются со своей работой, в итоге страдает питание тканей. Кожа теряет эластичность, атрофируется, сохнет, шелушится, отекает и чешется. Это сигнал, что срочно нужно заняться лечением, в противном случае начнут появляться язвы.
Как выглядит язва?
Язва – это дефект кожи. Так как при сахарном диабете они образуются в результате нарушения питания тканей, их называют трофическими. При этом заболевании они чаще всего локализуются на нижних конечностях, в области голеней и стоп.
 Язва
Язва
Перед появлением дефекта кожа начинает блестеть и истончаться, покрывается пятнами пигментации, позже на их месте образуется округлая болезненная язва, которая без лечения постепенно увеличивается в размерах.
Очень важно при появлении необычных ощущений в конечности, например, ползание мурашек, онемение или изменении внешнего вида кожи, незамедлительно обратиться к специалистам. Это поможет предупредить развитие язв при сахарном диабете на самом раннем этапе.
Самым поздним осложнением диабета является синдром диабетической стопы. Это совокупность повреждений кожи, мягких тканей, костей и суставов. На стопе образуются язвы, суставы деформируются. Опасность кроется в том, что при диабете нарушается чувствительность кожи, поэтому больные могут не заметить, что трет обувь или имеются повреждения. Говоря простым языком, диабетик может пропустить начало заболевания, а это опасно более тяжелым течением болезни с развитием гангрены и ампутацией.
Значительно осложняет течение инфекция, которая нередко сопровождает язвы. При инфицировании дефекта, кожа вокруг краснеет и отекает, из раны сочится гнойное содержимое, может подниматься температура тела и нога практически теряет свою опорную функцию. Нагноившаяся язва требует срочной медицинской помощи, иначе можно лишиться конечности.

Трофические язвы при сахарном диабете имеют особенность – они очень трудно поддаются лечению и плохо заживают. Это связано с тем, что дефекты кожи образуются под действием многих факторов и чтобы способствовать заживлению, нужно воздействовать на все эти причины. Но восстановить полноценный кровоток и поврежденные нервы практически невозможно, поэтому гораздо проще предупредить образование язв, чем их лечить.
Осложнения трофических язв
Язвы, которые оставили без внимания, могут привести к тяжелым последствиям, из-за которых можно лишиться конечности и даже жизни.
Инфекционные осложнения: рожа, флегмона, целлюлит, тромбофлебит, анаэробная инфекция, остеомиелит, артрит и другие. Такая патология без лечения может привести к сепсису и в конечном итоге к летальному исходу.
Малигнизация, то-есть язвенный дефект может преобразоваться в злокачественную опухоль.
При прохождении рядом с язвой крупного сосуда может развиться опасное для жизни кровотечение. В первую очередь это касается глубоких ран.
Профилактика образования трофических язв
Каждый больной должен знать, как предупредить развитие осложнений, это гарантирует более легкое течение сахарного диабета и полноценную жизнь.
 Глюкометр
ГлюкометрВ первую очередь нужно строго следить за показателями уровня глюкозы. Для этого каждый диабетик обязан приобрести глюкометр. При повышении сахара необходимо обратиться к эндокринологу для корректировки лечения.

Диагностика трофических язв
Поставить диагноз «трофическая язва» несложно, но нужно исключить другие причины их образования, ведь не только при сахарном диабете появляются такие дефекты.
Нужно исключить такие заболевания, как:
- облитерирующий атеросклероз;
- варикозное расширение вен нижних конечностей;
- лимфостаз;
- хронические дерматиты;
- антифосфолипидный синдром.

Для уточнения диагноза нужен осмотр специалиста, общеклинические анализы крови и мочи, ультразвуковая допплерография, МСКТ-ангиография, лазерная флоуметрия.
Лечение трофической язвы при диабете
Как упоминалось выше, лечение трофических язв при сахарном диабете — задача непростая. Необходимо комплексное воздействие на каждый причинный фактор. Также метод лечения зависит от запущенности процесса.
Общее лечение
В первую очередь назначаются препараты нормализующие уровень глюкозы либо корректируются уже назначенная схема.
Для улучшения нервной проводимости применяют препараты на основе витаминов группы В, они способствуют восстановлению волокон.
Также назначаются препараты улучшающие кровоток, к ним относятся Пентоксифиллин, Трентал, Кавинтон, Актовегин и другие.
При присоединении бактериальной инфекции в обязательном порядке принимают антибактериальные препараты, в первую очереди цефалоспорины 3-4 поколения и фторхинолоны. Но более правильным будет взять из раны содержимое на бакпосев и по результатам антибиотикограммы выбрать подходящий препарат.
Местное лечение
В первую очередь язвы необходимо промывать растворами антисептиков, например хлоргексидином или перекисью водорода. После этого накладывается стерильная повязка и мазь с антибактериальным препаратом (Левомеколь).
Когда язва при диабете перестала гноиться и очистилась, желательно начать использовать мази, которые улучшают регенерацию и способствуют заживлению дефекта, к таким препаратам относится Солкосерил.
Физиотерапевтическое лечение
В качестве дополнительного лечения используют физические методы воздействия, такие как лазеротерапия, УФО, гипербарическая оксигенация и другие. Считается, что они способствуют обновлению тканей, ускоряют заживление и улучшают эффект местного лечения.
Хирургическое лечение
При незаживающих язвах, которые, несмотря на проводимое лечение, только увеличиваются, часто приходится прибегнуть к хирургическому вмешательству.
Существуют два направления хирургического лечения, первые направлены на восстановление кровотока (сосудистая хирургия), вторые на саму язву. Дефект иссекают и санируют, возможно закрытие раны тканями, взятыми из других частей тела.
В тяжелых случаях, при развитии гангрены или массивного гнойного поражения приходится выполнять ампутацию конечности.
Но все не так страшно, как может показаться на первый взгляд. Во-первых, трофические язвы при сахарном диабете возникают при длительно повышенном уровне глюкозы, когда человек годами не обращается к врачу и не принимает сахароснижающие препараты. Во-вторых, вовремя замеченные язвенные дефекты успешно лечат без применения хирургических методов. Поэтому стоит быть внимательными к своему здоровью и прислушиваться к рекомендациям врачей.
 Помимо невидимых глазом изменений, происходящих с внутренними органами и слизистыми оболочками внутри тела, существуют и наружные признаки диабета на коже, в зависимости от формы, давности существования болезни, возраста пациента, успешности (либо тщетности) лечения выраженные более или менее значительно.
Помимо невидимых глазом изменений, происходящих с внутренними органами и слизистыми оболочками внутри тела, существуют и наружные признаки диабета на коже, в зависимости от формы, давности существования болезни, возраста пациента, успешности (либо тщетности) лечения выраженные более или менее значительно.
Это либо осложнения в виде чисто кожных проявлений (первичные), либо приводящие не только к поражению кожи, но и вовлечению в процесс глубоко лежащих структур (вторичные, относимые к последствиям сахарного диабета).
Несмотря на то, что по картинкам из интернета трудно судить о глубине наступивших в организме изменений, сам факт, что они уже «выплеснулись наружу» (на кожу и под неё), свидетельствует об их значительности – и о необходимости принятия новой стратегии — системы мер по обузданию выходящей из-под контроля болезни.
Изменение кожных покровов при сахарном диабете
Помимо изнурения организма частым мощным мочеиспусканием, сладости мочи на вкус (ввиду наличия в ней сахара), одним из первейших признаков диабета служит обезвоживание, проявляющееся неутолимой жаждой и постоянной сухостью во рту, несмотря на частое обильное питьё.
Наличие этих симптомов обусловлено серьёзными расстройствами биохимических процессов, в результате которых вода словно бы «протекает насквозь», не задерживаясь в тканях.
 Виновата в этом гипергликемия (избыточное содержание в крови сахара ввиду расстройства углеводного обмена), вследствие которой нарушается обмен веществ в тканях мозга с возникновением его дисфункции.
Виновата в этом гипергликемия (избыточное содержание в крови сахара ввиду расстройства углеводного обмена), вследствие которой нарушается обмен веществ в тканях мозга с возникновением его дисфункции.
Расстройство тонких механизмов настройки мозга ведёт к нарушениям работы нервной и сосудистой систем – в результате возникают проблемы с кровоснабжением и иннервацией тканей, что служит причиной расстройства их трофики.
Снабжаемые питательными веществами в недостаточных количествах, «затопленные» не удаляемыми вовремя токсичными продуктами обмена веществ, ткани начинают перерождаться, а затем и разрушаться.
Кожные заболевания у диабетиков
Внешний вид покровов вследствие болезни значительно изменяется, производя впечатление неряшливости ввиду:
- грубого утолщения кожи, утратившей свою упругость;
- выраженного шелушения, особенно значительного в волосистой зоне головы;
- появления омозолелостей на ладонях и подошвах;
- растрескивания кожи, приобретающей характерную желтоватую окраску;
- изменения ногтей, их деформации и утолщения пластин по причине подногтевого гиперкератоза;
- тусклости волос;
- появления пятен пигментации.
Ввиду сухости верхнего слоя кожи и слизистых, переставших выполнять свою защитную роль, кожного зуда, приводящего к расчёсыванию (обеспечивающему лёгкость инфицирования – попадания возбудителей в недра тканей), диабетики подвержены гнойничковым заболеваниям – у подростков и молодых людей это прыщи, у взрослых больных:
- фолликулиты;
- фурункулы и другие глубокие пиодермии;
- проявления кандидоза.
Фото распространенных высыпаний при сахарном диабете:



Расстройства трофики кожи области скальпа приводят к дисфункции потовых и сальных желёз (с появлением перхоти и диффузного – равномерного для всей головы – выпадения волос).
Состояние покрова нижних конечностей страдают особенно сильно – ввиду значительности физической нагрузки на нижние конечности, выраженность сосудистых расстройств здесь сильнее, к тому же ноги почти постоянно одеты и обуты, что ещё более затрудняет кровообращение.
Все это способствует возникновению гнойничковой сыпи, расчёсы же и мелкие повреждения отличаются трудностью заживления – но зато склонностью к изъязвлению.
Изменение уровня pH поверхности покровов не только способствует внедрению микробной инфекции, но и потворствует приживанию на ней микозной (грибковой) флоры – кандидозной (дрожжеподобной, являющейся причиной молочницы) и лишайной.
Первичные болезни
Наряду с такими ранними симптомами диабета, как зуд (особенно в зоне гениталий), длительность процесса заживления мелких повреждений (ссадин, ран, потёртостей), кератоз-акантоз с появлением гиперпигментации век, областей гениталий (с вовлечением внутренних поверхностей бёдер) и подмышек становится возможным появление специфической патологии – диабетических:
Дермопатия
 Внешним выражением происходящих в глубине тканей процессов является протекание диабетической дермопатии.
Внешним выражением происходящих в глубине тканей процессов является протекание диабетической дермопатии.
Выражается она возникновением папул окраски от красноватой до почти коричневой, небольшого диаметра (от 5 до 10-12 мм), симметрично располагающихся на конечностях, чаще всего на передних поверхностях голеней.
В последующем они трансформируются в атрофические гиперпигментированные пятна с чешуйчатым шелушением, способные как сохраниться, так и исчезнуть самопроизвольно по прошествии 1-2 лет (в связи с наступившим по какой-либо причине улучшением микроциркуляции и уменьшением выраженности специфической микроангиопатии).
Расстройств самочувствия образования не вызывают, специального лечения не требуют, чаще всего отмечается возникновение у мужчин с большим «стажем» диабета II типа.
Липоидный некробиоз
 Явление, служащее логическим продолжением вышеописанного процесса, с развитием дистрофии-атрофии кожи вследствие отмирания функциональных её элементов с замещением их рубцовой тканью.
Явление, служащее логическим продолжением вышеописанного процесса, с развитием дистрофии-атрофии кожи вследствие отмирания функциональных её элементов с замещением их рубцовой тканью.
Является более частым состоянием у женщин, нежели у мужчин, проявляется у 1-4% инсулинозависимых диабетиков (независимо от возраста, но наиболее часто в рамках 15-40 лет).
Чёткой параллели с давностью заболевания не прослеживается (патология способна как предшествовать развёрнутой клинике болезни, так и возникнуть одномоментно с ней), то же касается степени тяжести диабета.
Независимо от мест инъекций инсулина очаги (единичные, с обширной площадью поражения) локализуются на голенях, в начале процесса характеризуясь образованием приподнятых над поверхностью пятен либо узелков-бляшек плоской формы с гладкой поверхностью.
Они имеют иссиня-розовую окраску, очертания округлые либо заданные извилистым контуром чётко очерченной границы, перемещающейся к периферии по мере роста очага. Окончательный облик образований настолько типичен, что не требует дифференциации от подобных ему структур (анулярной гранулемы и аналогичного).
Это чётко отграниченные от окружающих тканей очаги, имеющие вытянутую по направлению длины конечности форму (овальную или полигональную).
Приподнятый краевой воспалительный вал кольцевидной конфигурации (синюшно-розового цвета с явлениями шелушения) окружает центральное поле (окраски от жёлтой до желтовато-коричневатой), словно бы западающее, на деле же имеющее одинаковый с окружающей кожей уровень.
Фото поражений кожи при липоидном некробиозе:



Продолжающиеся атрофические процессы в центре образования приводят к появлению:
- телеангиоэктазий;
- слабо выраженной гиперпигментации;
- изъязвления.
Заметных ощущений изменение структуры кожи не вызывает, болезненность появляется лишь при начавшемся изъязвлении.
К другим изменениям кожи при сахарной болезни следует отнести явления:
- Диабетической липодистрофии – атрофии (вплоть до его полного исчезновения) слоя подкожного жира с наступающим вследствие этого истончением кожи, появлением «сосудистых звёздочек»-телеангиоэктазий, повреждением кожи с последующим образованием язв.
- Ксантоматоза – появления образований-бляшек плоской формы, округлых очертаний, окраски от жёлтой до бледно-коричневой, приподнятых над поверхностью кожи (чаще на ягодицах, спине, реже на лице, ногах).
- Гиперкератоза – избыточного ороговения, ведущего к утолщению кожи ступней (в связи с повреждением периферийных нервов и сосудов по причине расстройств кровообращения и иннервации).
- Грибковой и микробной инфекции (с образованием фурункулов, карбункулов и ещё более глубокого инфицирования кожи).
- Кольцевидной гранулемы– покрывающих стопы и кисти высыпаний, имеющих дугообразные (кольцевидные) очертания.
- Диабетической пузырчатки.
 Диабетический пузырь (см. фото) – это отслоение эпидермиса образовавшейся между ним и дермой жидкостью, приводящее к возникновению резервуара, содержащего либо исключительно сыворотку, либо сыворотку с примесью элементов крови – геморрагического содержания. Несмотря на состав жидкости в пузыре, она всегда стерильна.
Диабетический пузырь (см. фото) – это отслоение эпидермиса образовавшейся между ним и дермой жидкостью, приводящее к возникновению резервуара, содержащего либо исключительно сыворотку, либо сыворотку с примесью элементов крови – геморрагического содержания. Несмотря на состав жидкости в пузыре, она всегда стерильна.
Невзирая на безболезненность образования (имеющего диаметр в несколько миллиметров либо сантиметров), возникшего на предплечье, лодыжке, пальце ноги или руки внезапно, без предшествующего покраснения, зуда либо иных симптомов, оно всегда впечатляет и встревоживает больного, исчезая тем не менее без последствий и столь же необъяснимо, как и появилось (в течение 2-4 недель).
Вторичные осложнения
К данной категории относятся:
- бактериальные поражения;
- грибковые инфекции.
Бактериальному инфицированию кожного покрова больные диабетом подвержены гораздо чаще, чем пациенты без эндокринной патологии.
Помимо диабетических язв, приводящих при образовании на стопе к необходимости ампутации конечности на высоком уровне и смертельному исходу, существуют ещё различные варианты стрептококковых и стафилококковых пиодермий:
- карбункулов;
- фурункулов;
- флегмон;
- рожистого воспаления;
- панарициев;
- паронихиев.
Наличие присоединившихся инфекционно-воспалительных процессов ведёт к утяжелению общего состояния пациента, большей продолжительности этапов декомпенсации заболевания, а также к увеличению инсулиновых запросов организма.
Из грибковых кожных осложнений самым актуальным остаётся кандидоз, как правило, спровоцированный видом Candida albicans.
Наиболее подвержены ему пациенты возраста пожилого и старческого, больные с избытком массы тела, где излюбленными областями локализации становятся зоны различных кожных складок:
- паховых;
- межпальцевых;
- подъягодичных;
- между животом и тазом.
Не менее «посещаемы» грибком слизистые оболочки гениталий и ротовой полости, кандидозное заражение которых приводит к развитию:
- вульвита и вульвовагинита;
- баланита (баланопостита);
- ангулярного хейлита (с локализацией в углах рта).
Кандидомикоз, зачастую становящийся индикатором диабета, независимо от локализации выражает себя значительным и назойливым зудом, к которому впоследствии присоединяются характерные проявления заболевания.
 Как видно на фото, мацерация кожи представляет собой готовую «грядку» для «посева» грибка.
Как видно на фото, мацерация кожи представляет собой готовую «грядку» для «посева» грибка.
Это эрозированная (образовавшаяся вследствие слущивания рогового слоя) синюшно-багрового цвета поверхность, блестящая и влажная от пропотевания сыворотки из слоёв, расположенных под эпидермисом, к тому же – скрытая в складке тела (доступ воздуха для возбудителя молочницы не слишком потребен, а вот тепло способствует прорастанию спор и развитию данного вида плесени).
Область эрозий и поверхностных трещин окаймлена зоной «отсевов», представляющих собой очаги с мелкими пузырьками, по вскрытии которых образуются вторичные эрозии, имеющие склонность к слиянию и (одновременно) – к росту с расширением площади очага и его углублением в «почву».
Уход за кожей
Учитывая существование основного заболевания (диабета), чисто гигиенические мероприятия по уходу за воспалённым и перерождённым кожным покровом пользы не принесут.
Только их сочетание с применением соответствующих типу заболевания сахароснижающих средств способно дать удовлетворительный результат.
Но ввиду существования множества нюансов как в общем течении болезни, так и свойственных каждому индивидуальному случаю, а также вследствие необходимости лабораторного контроля уровня сахара, руководить лечебным процессом должен врач.
Видео об уходе за ногами при диабете:
Никакие ухищрения с применением методов «народной медицины» не способны заменить квалифицированной медицинской помощи – только после одобрения производящим лечение врачом они могут использоваться (в рекомендованном режиме со строгим соблюдением кратности процедур).
При чисто кожных расстройствах актуальными остаются хорошо себя зарекомендовавшие средства:
- из группы анилиновых красителей – 2 либо 3%-ный раствор метиленового синего (синьки), 1%-ный бриллиант-грюн (спиртовой раствор «зелёнки»), раствор Фукорцина (состава Кастеллани);
- пасты и мази с содержанием 10%-ной борной кислоты.
В случае микробного, грибкового либо же смешанного инфицирования, составы подбираются в соответствии с результатами лабораторных исследований – микроскопического и с посевом возбудителя на питательную среду, последующей идентификацией культуры возбудителя и установлением его чувствительности к различным группам лекарственных препаратов (антимикробных или противогрибковых).
Поэтому применение исключительно «народных» методов является не более чем одним из способов потерять драгоценное время и ещё более запустить проблему с кожей при сахарной болезни. Заниматься вопросами её врачевания должен специалист-медик.
При проявлении язвы на ногах при сахарном диабете каждого третьего больного ожидает ампутация. При знании особенностей течения болезни этого можно избежать.
Сахарный диабет – тяжелое заболевание, значительно осложняющее жизнь больного человека. Нарушение обмена веществ, вызываемое этим заболеванием, делает организм человека чрезвычайно уязвимым перед многими болезнями. Трофические язвы, поражающие стопы и нижнюю треть голени манифестируют о глубоко зашедших изменениях в сосудах и снижении чувствительности нервных окончаний в ногах больного.
Трофические язвы при диабете
К ним относят поражения кожных покровов или слизистых оболочек тела человека, не проявляющие тенденции к заживлению на протяжении 60 и более дней (или постоянно рецидивирующие). Трофические язвы не возникают самостоятельно, как отдельное заболевание, их возникновение провоцируется основным заболеванием. Их насчитывают более 300.
Медицине известен только общая схема возникновения язвы, точный механизм формирования патологии неизвестен, но к общим причинам поражения относят:
- нарушения кровотока;
- патологические изменения тканей в связи с плохим снабжением кислородом и питательными веществами;
- застой крови в сети венозных сосудов в ногах;
- нарушение тока крови в артериальных сосудах;
- патологии обменных процессов;
- инфицирование травм и поражений кожных покровов.
Чаще всего поражаются ноги, язвы на теле, руках и голове встречаются редко и часто не связаны с сосудистыми нарушениями.
Наиболее часто диагностируются:
- венозная(варикозная);
- артериальная;
- нейротрофическая язвы;
- смешанные, на появление которых повлияло несколько факторов.
Лечение трофических язв – тяжелый и длительный процесс, это – одно из самых сложных проявлений в хирургии (название направления – флебология). Приоритетным направлением при терапии таких ран является лечение основного заболевания.
Почему сахарный диабет является болезнью, которая входит в ведущую тройку патологий, наиболее часто провоцирующих нарушение кровотока и появление язв на ногах?
Сахарный диабет вызывает в организме больного глубокие изменения, которые проявляются:
- постоянным чувством жажды и ощущения пересыхания слизистых;
- заметного увеличения отделяемой урины;
- резкие изменения веса (снижение или увеличение);
- постоянное пересыхание кожи, сильный зуд;
- появление микротрещин на коже и гнойников из-за присоединения инфекции;
- постоянная слабость, повышенная утомляемость, обильное потоотделение;
- трудностью в заживлении ран и гнойников.
На более поздних стадиях к этим симптомам присоединяются:
- сосудистые нарушения, нарушения кровотока в мелких сосудах;
- резкое снижение остроты зрения;
- постоянные головные боли;
- нарушение питания мелких нервов конечностей и нарушение чувствительности стоп и голеней;
- изменения в походке из-за нечувствительности стоп и появление кожных поражений на стопах;
- боли в сердце;
- печеночная недостаточность;
- гипертензия;
- отеки;
- появление длительно не заживающих трофических язв при сахарном диабете.
Какие причины приводят к возникновению сахарного диабета, медицине точно не известно. Известны группы риска и факторы, с достаточной высокой достоверностью провоцирующие диабет.
- генетическую предрасположенность;
- нервные стрессы;
- возраст;
- болезни поджелудочной железы;
- инфекционные поражения, особенно вирусные (гепатит, краснуха, ветрянка, грипп);
- лишний вес;
Совокупность патологий, которые вызывает болезнь, делает лечение трофической язвы при сахарном диабете чрезвычайно тяжелым, прогноз излечения – не всегда утешительным (ампутацией заканчивается треть случаев патологии). Язвы гораздо легче и эффективней предупредить; поэтому нельзя переоценить профилактику возникновения кожных поражений при этой болезни.
Формирование язвы
Больше всего подвержены возникновению их больные, страдающие вторым типом болезни. Факторами, при которых формируются кожные раны при диабете, являются:
- перепады уровня сахара в крови;
- поражение мелких сосудов и нервных окончаний;
- отсутствующая или неправильная обработка ран, порезов, мозолей, которые возникают из-за нечувствительности стоп и нижней части ног.
Из-за развивающейся нечувствительности тканей больной несвоевременно обращает внимание на появляющиеся ранки (инфицируются микротрещины) и порезы. Особенностью болезни является плохая заживляемость ранок и травм из-за постоянного кислородного голодания тканей, избытка сахара в крови и множественных обменных нарушений.
Из-за нарушений трофические язвы возникают двух видов:
- Нейропатические, или диабетическая стопа;
- Нейроишемическая, имеющая смешанный характер (добавляется венозная недостаточность).
Диабетическая язва на голени появляется не сразу, она формируется в несколько стадий. При нейроишемической ране, которая проявляется на голени больного это проявляется так:
- Нога отекает, больной жалуется на тяжесть в икрах и голенях.
- Начинают появляться судороги по ночам.
- Голени и ступни начинают чесаться, ощущается жжение.
- На коже начинает проявляться венозный рисунок, постепенно местами сливаясь в багрово-синие пятна.
- На месте пигментированной зоны появляется зона с более плотной, возвышенной поверхностью, более глянцевой.
- Со временем зона поражения разрастается, на пораженном участке начинают проявляться капли влаги (просочившейся лимфы).
- В центре пятна появляются беловатые хлопья кожи.
- Если не будут приняты меры для лечения, на месте отслоившейся кожи начнет формироваться язва.
- Постепенно рана будет углубляться и расширяться, достигая слоя мышц, затем связок и надкостницы
- По мере углубления кожного поражения нарастает боль от поражения.
- Из раны течет сукровица, затем мутная жидкость и гной с присоединением неприятного запаха.
- После присоединения инфекции рана все больше инфицируется, вокруг нее проявляется красный воспаленный валик. Рана может поражаться и грибковой инфекцией, что крайне усложняет ее течение.
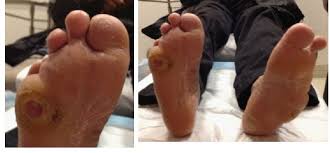
Сформированная трофическая язва на ноге при сахарном диабете смешанной нейропатическо-ишемической природы округлая или овальная, размерами от 20 до 100 мм., развиваются до высоты трети голени, часто на передней или боковой поверхности. Края неровные, рана заполнена гнойным содержимым.
В отличие от смешанной язвы голени, поражение ступней при диабете носит настолько специфический характер, что имеет название диабетической стопы.
Болячки возникают на костных выступах, и формируются в связи с нарушением походки и изменением формы стопы – из-за нечувствительности больной непривычно ставит ногу. Другими причинами возникновения могут быть микротравмы, царапины, потертости, переохлаждение, ожоги.
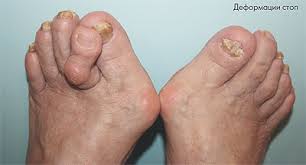
Симптомы развития диабетической стопы проявляются так:
- диабет приводит к формированию нечувствительности нижней части ног;
- больной жалуется на боли в ногах;
- на месте костных выступов формируются ранки – обычно это пальцы, пятки, большой палец;
- ранка начинается с небольшого поражения и разрастается в глубину, вокруг нее формируется кожный мозольный валик;
- язва склонна к разрастанию и инфицированию, быстро приводит к омертвению тканей и гангрене.
При диабетической стопе кожа в зоне поражения теплая, больной жалуется на отсутствие чувствительности. В язве нет текущей жидкости или гнойного отделяемого, дно сухое, черного или серого цвета. Очень часто сопровождаются инфицированием или грибковым поражением.
Язвы на руках при сахарном диабете, теле или голове появляются редко, вызываются травматическими повреждениями (ожогом, обморожением, укусом животного) в связи с плохим заживлением повреждений.
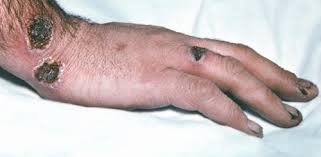
Стадии формирования
В своем развитии язва на ноге при сахарном диабете фото проходит несколько стадий. Согласно принятой при лечении ран схеме различают раны по цвету:
Каждый цвет раны определяет стадии процесса заживления и определяет лечение диабетических язв:
- первая стадия раны (черного или желтого цвета) Черная рана указывает на омертвение тканей и кислородное голодание, желтая – на влажный некроз.
- вторая стадия соответствует красной ране, которая указывает на очищение раны от некрозных масс и переход ее в стадию заживления.
- третья стадия – белая рана, при которой проходит процесс заживления и формирование рубца.

Собственно, язва проходит три стадии формирования:
- Первая стадия – поражение, сформированная на поверхности кожи;
- Вторая стадия – рана проникла в подкожные слои;
- Третья стадия – рана проникла к мышцам, связкам и костям, они просматриваются в открытой ране.
Диагностика язв при диабете, их лечение
Если диагностируется трофическая язва на ноге при сахарном диабете лечение имеет целью избежание ампутации пальцев и конечностей, пораженных язвами, профилактику их возникновения.
Первым шагом в диагностике является определение степени нарушения кровоснабжения тканей и нервной чувствительности.
Для этого применяют следующие методы обследования:
- выслушивание больного, сбор анамнеза;
- проводится общий анализ крови, биохимический анализ крови и определение уровня сахара в крови;
- тщательный осмотр и прощупывание пальцев, ступни, голени, определение пульсации;
- определяется уровень чувствительности на тепло, боль, касание с помощью специального оборудования;
- определение уровня поражения кожных покровов;
- бактериологическое исследование гнойного отделяемого из раны с определением инфекционного агента и его чувствительности к антибиотику;
- изучение уровня сворачивания крови;
- рентген нижней конечности и стопы при диагностировании язвы, отека, покраснения конечности.
Выслушивание жалоб больного должно быть подробным, с полным перечнем жалоб. Осмотр конечности должен быть подробным, изучается вся поверхность стопы, подошвы, промежутки между пальцами, наличие деформаций стопы. Так же тщательно осматривается голень.
С помощью аппаратных методов исследуется:
- давление в ноге, определяется уровень чувствительности тканей;
- сканируются артерии для определения поражения;
- установление насыщения тканей кислородом (оксиметрия);
- изучение сосудов с помощью контрастного рентгена;
- проведения КТ и магнитной томографии конечности для определения изменений в тканях стопы;
- дополнительно изучается уровень изменения сосудов глазного дна;
- изучается глубина раны, состояние тканей вокруг нее, образец для исследования берется непосредственно с раны.

При осмотре врач должен диагностировать и отделить диабетическую язву от похожих поражений при некоторых других заболеваниях. После осмотра врачом избирается методика, как лечить трофическую язву при сахарном диабете.
- Проводится стабилизация и лечение основного заболевания – сахарного диабета путем назначения противодиабетических препаратов, поддерживающего лечения, общеукрепляющей терапии – цель – стабилизация и уменьшения уровня сахара в крови;
- Принятие мер для разгрузки больной ноги – ортопедическая обувь, применение специального сапожка;
- Местное лечение язвы с использованием симптоматических средств и современных повязок;
- Применение антибиотиков согласно данным бактериологического анализа;
- Стабилизация и улучшение кислородного снабжения тканей;
- Применение оперативного лечения согласно течению заболевания – удаление некротических образований в ране, иссечение отмерших тканей, применение пластики для закрытия раны собственным кожным лоскутом.
Своевременная и правильная диагностика и оперативно начатое лечение язв при сахарном диабете – единственный способ избежать потери ноги. При адекватной терапии лечение в домашних условиях при диабете займет до 4 месяцев. При тяжелых осложненных поражениях на ноге лечение в клинике необходимо в течении 50-60 дней.
Артериальные показатели исследуются с помощью изучения пульса, ультразвукового исследования (допплерографии), магнитно-резонансной ангиографии.
Важным в заживлении раны является разгрузка конечности в связи с ненормальным распределением давления на стопу. На этот момент дополнительно обращают внимание при профилактике возникновения язв.
Для разгрузки конечности применяют специальные ортопедические стельки,протезов стопы при отсутствии части пальцев или стопы. Для каждого больного эти приспособления должны изготовляться индивидуально.
При необходимости больному назначают постельный режим на период лечения, передвижение в кресле-коляске.
Возможна хирургическая коррекция стопы – удаление большого пальца при сохранении стопы и части кости для коррекции нагрузки. Для разгрузки при неосложненных язвах используют специальные сапожки их синтетических материалов. Сапожок – прочная конструкция, которая сохраняет подвижность пациента, накладывается так, что снимается нагрузка с пальцевой части стопы. Для перевязки и ухода за раной в конструкции формируется окно, ограничивающее контакт и повреждение раневой поверхности.
Сапожок можно снимать и пользоваться только при необходимости передвижения. При осложненной язве, отеке или изменении конечности такую повязку накладывать нельзя.
Медикаментозное лечение и перевязки
Как лечить трофические язвы в их тяжелых формах, если наблюдаются сильное инфицирование, заражение, гангрена? Для этого применяется только исключительно стационарное лечение с хирургическим очищением ран.
Если раны небольшие, то больного лечат в домашних условиях с приемом антибиотиков в форме таблеток. При поражении желудочно-кишечного тракта препараты вводят внутривенно.
Длительность лечения антибиотиками зависит исключительно от данных бактериологического анализа и может длиться до 3-4 месяцев (Пентоксифиллин, Гентамицин, Клиндамицин, Триметоприм, Ципрофлоксацин).
При сухой закрытой ране используются специальные мази. Наиболее распространенными препаратами являются Мирамистин, Фузидин, Флуконазол, Гексикон. Процессы заживления ускоряют с помощью Эбермина, Актовегина, Сульфаргина. Для промывания раны используют Хлоргексин или физраствор. Для устранения болевого синдрома врач индивидуально подбирает обезболивающее средство – Цефекон, Ибупрофен, Пармидин.
Перевязка трофической язвы выполняется квалифицированной медицинской сестрой в условиях оборудованного кабинета или гнойной перевязочной. После стабилизации состояния больного врачом удаляются отмершие ткани, гной, сгустки крови, грязь, выполняется очищение краев раны от ороговевшей кожи. Если рана гнойная и мокнущая – перевязку делают раз в сутки. Если гнойных масс много и повязка быстро загрязняется – по мере возможности, но не реже, чем 3 раза в день.
Для больных сахарным диабетом с очень высоким риском усложнения течения трофической язвы чрезвычайно важна правильная повязка, которая:
- оберегает рану от попадания инфекции;
- купирует развитие инфекции в зоне повязки;
- сохраняет влажное состояние раневой поверхности, которое нужно для заживления;
- впитывает гнойное отделяемое из раны, не пересушивая и не травмируя ее;
- позволять ране «дышать»;
- легко и быстро удаляться.
Поддержание влаги в ране необходимо для создание естественного фона для заживления – так она быстрее очищается, рубец, который затем формируется, небольшой, но прочный.
Для перевязки ран применяются специальные стерильные салфетки – Активтекс с дополнительной маркировкой Ф и ХФ, которые указывают на тип обеззараживающего средства, которое содержит салфетка. Можно применять салфетки Колетекс, Мультиферм, Цетувит, губку Метуракол.
При сложных язвах смешанного происхождения наилучшим способом считается хирургическое лечение, при котором удаляются все нежизнеспособные ткани.
Дополнительно для ускорения заживления язв используют:
- ультрафиолетовое облучение;
- кислородное насыщение (гипербарическую оксигенацию);
- лазерную и магнитную терапии;
- лечение ультразвуком.
Для ишемических язв показано использование лечебной физкультуры, при диабетической стопе это опасно.
Мази при лечении поражений
Для обработки и лечения трофических язв используются мази, но на рану они не наносятся. После промывания обеззараживающим раствором мазь наносят на салфетку и накрывают ее. Наиболее часто используют:
- Аргосульфан с включением ионов серебра;
- Ируксол, содержащий белок коллагеназу;
- Эбермин, восстанавливающий структуру кожи и содержащий серебро;
- Левомеколь, обладающий сильным противомикробным действием.
Мазь, которую можно приготовить самостоятельно:
- В металлическую эмалированную кружку наливают столовую ложку свежего нерафинированного подсолнечного масла;
- Нагревают на водяной бане двадцать минут;
- Вливают столовую ложку аптечного рыбьего жира;
- Нагревают 20 минут;
- Растереть в порошок в ступке 25 таблеток стрептоцида;
- Высыпать в кружку и нагревать полчаса;
- Убрать кружку в холодильник;
- Обрабатывать рану мазью и бинтовать ежедневно;
- Заживление должно начаться через месяц;
Мазь для сильно запущенных язв при сахарном диабете:
Для приготовления смешивают 100 грамм темно-коричневого хозяйственного мыла, столько же воды из родника, столько же натертого на крупной терке репчатого лука, свежего пшена, старого пожелтевшего свиного сала. Растертую в однородную консистенцию массу наносят на рану и держат, сколько могут терпеть боль. Делают процедуру утром и вечером.
Мазь из тополиных почек готовится из размолотых в порошок осиновых (5 чайных ложек) и тополиных (6 таких же ложек), 15 чайных ложек теплого домашнего сливочного масла и 4 ложек ржаной муки. Смесью каждый день обрабатывать рану компрессом из приготовленной смеси на несколько часов. Затем язву промыть и забинтовать.
Профилактика возникновения
Диабетические язвы на нижних конечностях намного легче предотвратить, обучив больного, чем долго и безуспешно лечить. Больному нельзя:
- подстригать ногти острыми ножницами, особенно при плохом зрении или сильной нечувствительности, лучше их обрабатывать пилкой;
- слишком коротко стричь ногти и обрезать уголки;
- использовать грелки, электрогрелки и горячие ванны для ног для согревания – нечувствительность приведет к ожогу. Вода для мытья ног должна быть температуры тела, держать ноги в воде можно 10-15 минут;
- ходить босиком дома и на улице, пляже – на ногах всегда должна быть удобная
обувь; - загорать на жарком солнце – возможно появление ожогов;
- покупать узкую, тесную, неудобную обувь, открытую обувь с ремешками;
- использовать косметические средства для снятия мозолей;
- носить носки со слишком тесной резинкой.

- регулярно осматривать стопу, голень и все пальцы по очереди, промежутки между ними;
- регулярно жирным кремом смазывать выступающие костные участки на
стопах; - для ухода за ногами использовать пемзу и пилку;
- после мытья ног нужно промокнуть всю влагу с ног сухим мягким полотенцем,
обязательно – промежутки между пальцами; - холодные ноги согревать теплыми толстыми носками без резинок;
- осматривать и ощупывать обувь, определяя наличие камешков, посторонних предметов, заломы стельки.
При обнаружении ранки, царапины, опрелости обработать ее Мирамистином, Хлоргексилином, наложить стерильный пластырь. Чтобы вылечить такие поражения, не используют жирные мази. Если ранка не заживает, обращаются к врачу через 2-3 дня.







