Внезапно возникшая сыпь на лице малыша, кожа которого при рождении была ровной и гладкой может напугать молодых родителей. Но не стоит заранее беспокоиться, возможно, это обычная младенческая сыпь, сопровождаемая детей трехнедельного возраста.

Чтобы не переживать попусту, следует обратиться к педиатру и выяснить причины патологии. Организм малыша пытается избавиться от материнских гормонов, главное, чтобы мамочка не соскабливала красные точки, природа сама все отрегулирует. Своими действиями можно занести инфекцию, лучше смазывать участки мазью с календулой.
- Причины красных точек у детей
- Что делать, если появились красные точки?
- Причины появления красных пятен на лице у ребенка
- Все о дерматозах
- Атопический дерматит
- Лишай
- Другие причины высыпаний
- Способы лечения
- Сыпь. Инфекционные заболевания у детей.
- Ветрянка, или ветряная оспа
- Простой герпес
- Синдром "рука-нога-рот"
- Розеола
- Краснуха
- Инфекционная эритерма, или пятая болезнь
- Скарлатина
Причины красных точек у детей
Также родители могут воспринять красноту и высыпания как аллергический ответ на продукты питания, лекарства и т.д. Тогда, сыпь должна наблюдаться на многих участках тела, если такового нет – нет причин для беспокойства.
- В любом случае, нужно исключить продукты аллергены и наблюдать за процессом.
- Также следует пользоваться только натуральными моющими средствами – шампунями, мылом, средствами для мытья посуды, одевать в одежду из натуральных тканей.
- При потнице могут выступить красные точки на лице и в других частях тела.
- Для устранения факторов, провоцирующих их возникновение, малыша нужно ежедневно купать, используя лечебные травы – ромашку, календулу, шалфей, или вводить в воду слабый раствор марганцовки.
Если у грудного младенца вокруг рта проявились красные пузырьки, затем стали распространяться по всему телу – это прямые признаки болезни Риттера. Вирус передается при кормлении, если у матери на сосках есть трещины. Пузырчатка с мутной жидкостью может содержать в себе стафилококк, стрептококк, синегнойную палочку. Врожденные пятна-пузырчатки зачастую сопровождаются патологией ногтевых пластин и в качестве длительного лечения применяются витамины, антибиотики.
Что делать, если появились красные точки?
При первых проявлениях сыпи, родителям необходима консультация квалифицированного специалиста:
- Симптомы могут быть признаком кори, скарлатины, краснухи, ветрянки, сифилиса и т.д.
- Нередко главной виновницей красных точек является кормящая мать, в рационе которой присутствуют провоцирующие патологию продукты.
- Зачастую, если исключить потребление аллергенов, сыпь проходит за несколько дней без следа и не требует врачебного вмешательства.
- Педиатр при обращении обязан назначить полное обследование организма малыша.
В качестве терапии прописываются соответствующие мази, лечебные ванночки, крема, физиопроцедуры.
 Нет такого возраста, когда кожная сыпь не могла бы возникнуть на теле (хотя высыпаниям инфекционной природы все-таки более присуще появление в первые годы жизни, тогда как угревой – в юношестве).
Нет такого возраста, когда кожная сыпь не могла бы возникнуть на теле (хотя высыпаниям инфекционной природы все-таки более присуще появление в первые годы жизни, тогда как угревой – в юношестве).
Но именно детские высыпания на коже занимают одно из первых мест среди многочисленных причин родительского беспокойства, так как могут иметь самый разный характер и распространенность – от отдельных красных пятен на лице у грудничка до состояния, когда ребенок весь в красной сыпи, происхождение которой заставляет строить самые пугающие предположения.
Несмотря на то что часть причин для их существования может быть объяснена вполне логично, другая их часть (необъяснимая) может скрывать серьезную опасность для здоровья и даже жизни, посему благодушествовать не стоит – ребенок должен быть осмотрен врачом.
Причины появления красных пятен на лице у ребенка
Если отставить в сторону все причины врожденные (ведущие к появлению родинок, гематом, гемангиом и прочих опухолей и разрастаний кожи) или случайные (с временным ее повреждением), основанием для возникновения на лице пятен различных оттенков красного становятся поводы:
- инфекционные;
- аллергические;
- сочетания предыдущих в различных пропорциях.
Любое неблагоприятное воздействие извне (включая психологическое давление на личность) ведет к изменению уровня обмена веществ, следствием которого являются одновременно:
- аутоагрессия с разрушением биохимических соединений, входящих в структуры собственного тела – война организма с самим собой;
- ослабление защитных свойств организма, облегчающее укоренение инфекции (вирусной, бактериальной, паразитарной, грибковой, гельминтной либо представленной классом простейших: амебной, лямблиозной и прочей).
Существование этих двух основополагающих факторов являются причиной всего многообразия расстройств биохимии и биомеханики организма, проявляющегося внешне сыпью и изменениями на коже.
Все о дерматозах
Это название, общее для целой группы заболеваний, основанием для которых служит развитие в коже преимущественно аллергических реакций, проявляющихся сходными признаками:
- отеком;
- зудом;
- гиперемией (покраснением);
- расстройством трофики (питания тканей) в зоне поражения.
 Ввиду существования внутренних причин указанные изменения сохраняются годами и десятками лет с характерной особенностью поведения: либо очаги поражения возникают на новых местах с исчезновением в первоначальных, либо патологические очаги, раз возникнув, сохраняются в пределах одних и тех же областей, и заболевание характеризуется исключительно углублением и нарастанием интенсивности перерождения тканей (без образования новых очагов).
Ввиду существования внутренних причин указанные изменения сохраняются годами и десятками лет с характерной особенностью поведения: либо очаги поражения возникают на новых местах с исчезновением в первоначальных, либо патологические очаги, раз возникнув, сохраняются в пределах одних и тех же областей, и заболевание характеризуется исключительно углублением и нарастанием интенсивности перерождения тканей (без образования новых очагов).
Вследствие быстрого присоединения к аллергическим расстройствам воспаления дерматоз плавно перетекает в дерматит.
Поскольку грань перехода одного процесса в другой определить не представляется возможным, понятия «дерматоз» и «дерматит» в клинике часто смешиваются, отличия же могут прокомментировать лишь узкие специалисты (гистологи) на основании изменений в строении тканей.
К так называемым зудящим поражениям кожи – дерматозам (нейродерматозам) относятся случаи:
- дерматитов;
- почесухи (пруриго);
- крапивницы;
- экземы;
- полиморфной экссудативной эритемы.
В свою очередь, дерматиты подразделяются на категории:
- атопический;
- простой контактный (или артифициальный);
- аллергический контактный;
- токсико-аллергический (или токсидермия).
Почесуха также подразделяется на:

Еще более богатой вариантами является классификация экземы с существованием форм:
- микробной;
- варикозной;
- себорейной;
- профессиональной;
- дисгидротической (с образованием серозных «колодцев»);
- мозолевидной (или тилотической – роговой);
- сикозиформной;
- детской.
Вариантами крапивницы являются формы:
- остро развивающийся ограниченный отек (или отек Квинке);
- хроническая крапивница (подразделяющаяся на рецидивирующую и папулезную стойкую);
- солнечная.
Учитывая высокую актуальность и распространенность среди детей атопического дерматита с локализацией на лице, для знакомства с ним одного лишь фото и названия болезни явно недостаточно.
Видео от доктора Комаровского:
Атопический дерматит
Заболевание, причиной развития своей имеющее генетическую обусловленность в сочетании с избыточной аллергизацией организма (ввиду реакции на пищу, медикаменты и иное), наравне с общими чертами проявляет себя преобладанием того или иного синдрома в зависимости от возраста ребёнка.
 Так, в младенческий период развития для болезни типичным признаком является наличие на лице характерных участков-бляшек интенсивно красной окраски с желтоватым оттенком, блестящих вначале ввиду мокнутия их поверхности, а затем поделенных на отдельные сегменты – узкие полосы множеством радиально проходящих мелких бороздок, подобных поверхностным морщинам (см. фото).
Так, в младенческий период развития для болезни типичным признаком является наличие на лице характерных участков-бляшек интенсивно красной окраски с желтоватым оттенком, блестящих вначале ввиду мокнутия их поверхности, а затем поделенных на отдельные сегменты – узкие полосы множеством радиально проходящих мелких бороздок, подобных поверхностным морщинам (см. фото).
Красным лицо становится ввиду наличия существующих одновременно с бляшками других элементов сыпи, имеющих вид волдырей, папул, везикул с прозрачным содержимым.
Диагностику облегчает факт наличия у младенца красных пятен не только на лице, но и на теле (конечностях и ягодицах), а также постоянного мучительного зуда, приводящего не только к детскому беспокойству с расстройством сна и аппетита, но и к слабому набору веса либо, вообще, к его недобору.
По истечении 18-ти месяцев характер высыпаний меняется. Помимо меньшей отечности, они уплотняются, становятся мельче, исчезая с лица и размещаясь теперь на сгибах суставов (лучезапястных, коленных, локтевых), имея характер очагов – участков огрубения кожи в виде зудящих шелушащихся пятен буроватой окраски с выраженным кожным рисунком.
С вхождением в пубертатный возраст (началом взрослого этапа заболевания) уплотнения кожи на поверхности лица и других частях тела (верхних конечностях, туловища, а также шеи), истончившись, перестают отличаться цветом от окраски окружающих областей либо приобретают вид умеренно зудящих очаговых участков огрубения кожи розовато-лиловатого оттенка.
Лишай
Если для возникновения дерматита достаточно общего высокого уровня аллергического фона, то для появления лишайных пятен необходимо попадание спор в организм, ослабленный:
- первично хронической инфекцией;
- глистной инвазией;
- расстройствами питания или обмена веществ.
Проявления лишая на лице у ребенка характеризуются обязательным шелушением кожи независимо от вида возбудителя заболевания, его вызвавшего.
В случае стригущего лишая первым проявлением становится возникновение небольшой зоны покраснения на лице у ребенка (либо иной открытой области кожи: шеи, предплечья, волосистой части головы) по прошествии срока от 3 до 6 недель после контакта с животным или другим больным лишаем ребенком.
Область, где появилось красное пятно и шелушится кожа, заметно отличается не только своей окраской и наличием на ней корочек или чешуек, но и небольшим возвышением (выступанием) над общим уровнем кожного покрова, а при локализации пятна на волосистом участке – выпадением и обломанностью волос на нем на малой высоте (отсюда название).



Дополнительными диагностическими критериями могут стать недомогания ребенка в виде головной боли, слабости, расстройства сна и аппетита, возможно повышение температуры.
Другие виды грибка имеют свои особенности. Так, при розовом лишае поражение кожи лица выражается появлением овального розового пятна со словно бы «вспененной» поверхностью и четкими контурами. При наличии нескольких очагов возникший первым больше последующих.
Отрубевидный лишай с мелкими чешуйками, напоминающими отруби, располагается большей частью на теле, лицо «посещая» редко, а разноцветный отличается многоцветьем окраски в пределах одного очага, способного возникнуть как на лице, так и на теле.
Другие причины высыпаний
Ими могут стать как первичные изменения самой кожи, так и результат инфицирования расчесов на ней.
Так, маленькие красные точки на лице у ребенка, покрытые корочками, вытянутые в узкую, тонкую прямую линию, имеющую пунктирный характер, являются именно следами расчесов, а тот же признак с обильным поражением щек, создающий картину яркого румянца, свойственен аллергическому ответу на искусственное питание.
Маленькие красные пятна на лице могут быть дебютом инфекционного заболевания:
В этих случаях при диагностике принимают во внимание:
- густоту и характер сыпи (гнойничковая, геморрагическая);
- способность ее к подсыпанию;
- определенную последовательность возникновения на различных участках тела;
- общее состояние организма (выраженность интоксикации и расстройств функций систем);
- течение предшествующего появлению сыпи периода болезни.
Так, сыпь при ветряной оспе отличается высокой степенью полиморфизма, периодичностью, наличием феномена подсыпания, выраженной интоксикацией с обезвоживанием, четкой сменой фаз болезни, полным очищением кожи по завершении инфекционного процесса.
Фото кожной сыпи при различных заболеваниях:

При появлении у младенца красных пятен учитывают совпадение их появления со временем прорезывания зубов (когда выделение обильной слюны приводит к раздражению кожи подбородка с появлением сыпи в виде мелких точек).
Если появились красные пятна либо бесцветная (неокрашенная) сыпь на поверхности щек у ребенка грудного возраста с одновременным возникновением таких же высыпаний в окружности глаз, на коже носа и лба, это может свидетельствовать о становлении гормонального фона с появлением акне новорожденных, проходящим без посторонней помощи за нескольких недель.
Пятна на теле и лице могут также свидетельствовать о пеленочном дерматите, начинающемся с возникновения сливной красной сыпи в складках ягодиц, гениталий, шеи, эволюционирующей в пузырьки, а затем в эрозии, вызывающие шелушение и мокнутие кожи ребенка. При инфицировании пеленочный дерматит может стать входными воротами грибковой, стафилококковой либо иной опасной инфекции.
Способы лечения
Говорить о лечении пятен на коже детей какого бы то ни было возраста не имеет смысла – оно зависит от причин их появления, которые могут быть как уже известны родителям (обсыпание после употребления определенной пищи, пребывания на холоде), так и появиться впервые, став началом острого инфекционного процесса.
Приняв во внимание характеристики сыпи и все сопутствующие ей симптомы, составляют предварительное мнение о диагнозе, для окончательной постановки которого проводятся необходимые исследования.
По их завершении ребенок либо отправляется домой под надзор родителей, либо ему назначается лечение, полностью контролирующее протекание всех основных процессов в организме – лечение, направленное на:
- подавление возбудителя (при его наличии);
- нормализующее иммунный ответ на попадание провоцирующих реакцию агентов;
- восстановление функций систем организма и общего обмена веществ и достижение других целей.
Применяемый арсенал средств может включать как гормональные препараты (общего и местного действия) и иммуномодуляторы (при значительных расстройствах иммунитета), так и антигистаминные средства, препараты тканевой терапии, витаминотерапию, физиолечение и лечебное питание.
Видео от доктора Комаровского:
Иногда требуется переобучение родителей правилам гигиены новорожденного, которые могут быть как недовыполненными, так и «перевыполненными» в ущерб здоровью ребенка при слишком ретивом и скрупулезном следовании «бабушкиным методам».
Родителям следует твердо запомнить, что вопросами здоровья и гигиены должен ведать исключительно врач, рекомендации которого должны быть выполнены.
При отсутствии результата ребенка следует проконсультировать и обследовать повторно, ибо организм – динамическая система, которой сегодня требуется совсем не то что вчера или неделю назад, а завтра потребуется не то что является необходимым сегодня.
Сыпь. Инфекционные заболевания у детей.
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, "пузырьками"; или "бляшками" — она всегда одинаково пугает родителей, ведь найти причину "высыпаний" порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!

Ветрянка, или ветряная оспа
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Простой герпес
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
Синдром "рука-нога-рот"
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
Розеола
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период:
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
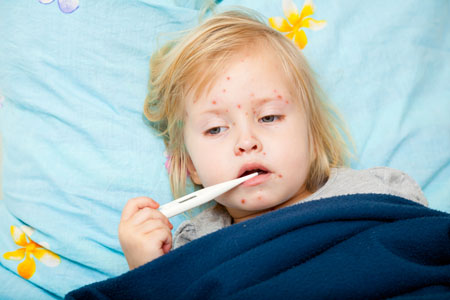
Краснуха
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые месяцев жизни.
Заразный период: С двух последних дней инкубационного периода до дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На день сыпь появляется на туловище, на на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Инфекционная эритерма, или пятая болезнь
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему "поправиться", как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют "гирлянды" на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Скарлатина
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН







