Опубликовано в журнале:
РУССКИЙ МЕДИЦИНСКИЙ ЖУРНАЛ »» ТОМ 14, № 4, 2006
д.м.н. В.В. Захаров
MMА им. Сеченова
Острые нарушения мозгового кровообращения представляют собой одно из наиболее распространенных патологических состояний в неврологической практике и клинической медицине в целом. По данным Всемирной федерации неврологических обществ, ежегодно в мире регистрируется не менее 15 млн. инсультов. Причем предполагается, что эти данные явно занижены, так как в развивающихся странах многие случаи инсульта не регистрируются или вовсе остаются без внимания врачей по причине недоступности медицинской помощи. В России заболеваемость инсультом составляет 3,4 на 1000 человек в год. В абсолютных цифрах это составляет более 450 000 новых инсультов в год [15,16].
В большинстве стран мира острые нарушения мозгового кровообращения входят в четверку самых частых причин смертности. Не менее трети инсультов приводят к летальному исходу в остром периоде. В течение последующего года летальность увеличивается еще на 10-15%. Инсульт является одной из наиболее распространенных причин инвалидизации. У 80% выживших после инсульта развивается та или иная степень ограничений в повседневной жизни [9]. При этом непосредственной причиной ограничений повседневной активности становятся не только двигательные и речевые расстройства, но и когнитивные нарушения. По эпидемиологическим данным, у 4-6% пациентов, перенесших нетяжелый инсульт, в последующие шесть месяцев развивается деменция. Через 5 лет этот показатель увеличивается до 20-25%. Еще более часто выявляются недементные легкие или умеренные когнитивные нарушения [18-21].
В настоящее время в России, равно как и в большинстве других стран мира, встречаемость ишемического инсульта (ИИ) значительно превышает встречаемость геморрагического инсульта и составляет 70% общего числа острых нарушений мозгового кровообращения. Согласно современным представлениям ишемический инсульт является полиэтиологическим и патогенетически разнородным клиническим синдромом. В каждом случае ИИ следует стараться установить непосредственную причину инсульта, так как от этого в немалой степени будет зависеть терапевтическая тактика, а также способы вторичной профилактики повторных инсультов [5,9].
В лечении инсульта принято выделять базисную (не-дифференциированную) и дифференциированную терапию. Базисная терапия не зависит от характера инсульта (ишемический или геморрагический) Дифференциированная терапия, напротив, определяется характером инсульта.
Базисная терапия ИИ
Базисная терапия инсульта направлена, по сути, на поддержание основных жизненноважных функций организма. Базисная терапия включает в себя обеспечение адекватного дыхания, поддержание кровообращения, контроль и коррекцию водно-электролитных нарушений, уменьшение отека мозга, профилактику и лечение пневмонии.
В первые 7-10 суток после манифестации симптомов ИИ следует воздерживаться от агрессивной антигипер-тензивной терапии. Показано, что повышение артериального давления в первые часы и дни инсульта носит рефлекторный характер и выполняет определенную са-ногенетическую роль. Снижение артериального давления в этих случаях может приводить к нарастанию выраженности неврологической симптоматики. По истечении 7-10 дней лечение артериальной гипертензии проводится в соответствии с общими принципами лечения этого заболевания [7,9]. Показано, что постепенная нормализация АД достоверно уменьшает риск повторных нарушений мозгового кровообращения [12].
Отек головного мозга является грозным осложнением ИИ и может приводить к повышению внутричерепного давления и, как следствие, к дислокации и сдавле-нию церебральных структур. Поэтому при появлении признаков отека мозга следует незамедлительно начинать противоотечную терапию. Препаратом выбора является маннитол (внутривенно 20% в первоначальной дозе 1 г/кг веса, а затем 0,25-1 г/кг до 140 г в сутки). Вероятно, несколько менее эффективен при ИИ дексамета-зон, который применяется в первоначальной дозе 10 мг, а затем по 4 мг каждые 6 часов. Для уменьшения отека мозга проводят также управляемую гипервентиляцию легких [7,9].
Дифференцированная терапия в остром периоде ИИ
Эпидемиологические исследования свидетельствуют, что не менее 70% ИИ связаны с тромбозом или тромбоэмболией церебральных артерий [13]. В этих случаях наиболее современным методом лечения является так называемый тромболизис, который достигается внутривенным или внутриартериальным введением активатора тканевого плазминогена.
Теоретическим основанием для применения тромбо-литической терапии являются новые данные о механизмах гибели нейронов при острой ишемии. Согласно исследованиям, проведенным в последние десятилетия XX века, лишь в относительно небольшой зоне церебральной ишемии гибель нейронов развивается быстро – в течение нескольких минут после артериальной окклюзии – в результате аноксической деполяризации мембран (так называемая «ядерная зона ишемии»). Гибель же большинства нейронов наступает отсроченно – через 6-12 часов – в результате более сложного каскада патохи-мических реакций на клеточном уровне (нейроны «ишемической полутени»). Таким образом, устранение артериальной окклюзии и восстановление кровотока в первые часы инсульта потенциально может предотвратить гибель нейронов «ишемической полутени», а следовательно, уменьшить размеры инфаркта мозга и выраженность неврологического дефекта [7,17].
К настоящему времени благоприятное влияние тромболизиса на исход ИИ доказан как в рамках контролируемых исследований, так и в повседневной клинической практике. Однако абсолютно принципиальным является вопрос о сроках проведения тромболизиса. На сегодня показан положительный эффект данного метода терапии, если он применяется в первые 3 часа после манифестации неврологических симптомов [22]. Это ставит перед практическим здравоохранением ряд весьма серьезных организационных проблем, которые пока еще нельзя считать решенными в России и во многих других странах. Речь идет о повышении информированности населения об инсульте и его клинических проявлениях с целью скорейшего обращения к врачу, обеспечении быстрой транспортировки пациента в неврологический стационар, а также быстрого и полного обследования, включая проведение компьютерной томографии для надежного исключения геморрагического инсульта. Вышеуказанные организационные сложности являются причиной того, что тромболизис в нашей стране проводится в единичных случаях. Следует также отметить, что данный метод лечения противопоказан при высокой гипертензии (артериальное давление 180/110 мм рт.ст. и выше), кровоизлиянии в мозг, других геморрагических нарушениях в анамнезе, расстройствах сознания.
Другой стратегией защиты нейронов «ишемической полутени» является фармакологическая интервенция в ишемический каскад патологических реакций, который приводит к отсроченной гибели нейронов. Исходя из теоретических представлений останавливать патологическую цепь нейрохимических реакций, а следовательно, осуществлять нейропротекцию способны препараты с антиоксидантной активностью, препараты, уменьшающие активность возбуждающих медиаторов, блокаторов кальциевых каналов, биологически активные полипептиды и аминокислоты (глицин, церебролизин). Однако применение нейропротекторов ограничено тем же терапевтическим «окном», что и тромболизис (3-6 часов после возникновения первых неврологических симптомов), что затрудняет проведение контролируемых клинических исследований. Поэтому в целом на сегодняшний день нейропротекторный эффект какого-либо препарата нельзя считать убедительно доказанным [7].
С целью улучшения реологических свойств крови в остром периоде ИИ широко применяется гемодилюция в виде внутривенных вливаний низкомолекулярного декстрана (например, реополиглюкин по 200-400 мл внутривенно капельно в течение 5-7 дней). Следует, однако, оговориться, что положительный эффект данного метода терапии доказан лишь при наличии лабораторно подтвержденной гемоконцентрации, о которой говорит повышение показателей гематокрита, азота мочевины и креатинина. Эмпирически широко применяют так называемые вазоактивные препараты (пентоксифиллин, ин-стенон, винпоцетин, блокаторы кальциевых каналов), хотя для подтверждения их клинической эффективности требуются дальнейшие исследования [7,9,15].
Ведение пациентов в восстановительном перивде ИИ
Как правило, при благоприятном течении ИИ, вслед за острым возникновением неврологической симптоматики, наступает ее стабилизация и постепенный регресс. Предполагается, что в основе уменьшения выраженности неврологической симптоматики лежит процесс «переобучения» нейронов, в результате которого интактные отделы головного мозга берут на себя функции пострадавших отделов. На клеточном уровне данный процесс обусловлен образованием новых дендритов и синапсов между нейронами, изменением электрофизиологических свойств нейрональных мембран. Очевидно, что данный процесс вызывает повышение энергетических и метаболических «затрат» на клеточном уровне.
Не вызывает сомнений, что активная двигательная, речевая и когнитивная реабилитация в восстановительном периоде ИИ благоприятно влияет на процесс «переобучения» нейронов и улучшает исход ИИ. Реабилитационные мероприятия следует начинать как можно раньше и систематически проводить, как минимум, в течение первых 6-12 месяцев после ИИ. В эти сроки темп восстановления утраченных функций максимален. Однако показано, что реабилитационные мероприятия оказывают положительный эффект и в более поздние сроки [9,15].
Из медикаментозных препаратов на процесс восстановления утраченных функций после ИИ благоприятное влияние оказывают средства, стимулирующие ней-рональный метаболизм. Подобным фармакологическим эффектом обладают вазоактивные препараты (винпоцетин, гинкго билоба, пентоксифиллин, ницерголин и др.), пептидергические и аминокислотные препараты (церебролизин и др.), предшественники нейромедиаторов (глиатилин) и производные пирролидона [9,10,11,13].
Первым производным пирролидона, который стал использоваться в клинической практике, был пираце-там. Данный препарат был специально синтезирован для медикаментозной коррекции нарушений памяти и других когнитивных функций, поэтому стал родоначальником так называемых ноотропных препаратов. В эксперименте было показано, что на фоне применения пираце-тама увеличивается количество интранейрональных рибосом, синтез белка, повышается утилизация глюкозы и кислорода. Назначение пирацетама способствует также увеличению кровоснабжения головного мозга, что, вероятно, является вторичным по отношению к увеличению церебрального метаболизма. Несмотря на принадлежность к «ноотропным» препаратам, очевидно, что вышеуказанные биохимические процессы потенциально могут способствовать регрессу не только когнитивных нарушений, но и других неврологических симптомов в восстановительном периоде ИИ. В клинической практике показана эффективность пирацетама при ИИ, в особенности при наличии небольших или средних ишемических очагов корковой локализации с клиникой афазии. При этом целесообразны высокие дозы препарата: 4-12 г на физиологическом растворе в виде внутривенных вливаний [1,8].
В последние годы наряду с пирацетамом все более активно применяются другие метаболические препараты из группы производных пирролидона. Так, одним из наиболее перспективных ноотропных препаратов является Фенотропил (М-карбамоил-метил-4-фенил-пирро-лидон). В последние три года данный препарат стал широко использоваться в неврологической практике как у пациентов с когнитивными расстройствами, так и при других последствиях ИИ.
В экспериментальных условиях было показано, что биохимическая и клиническая эффективность Фено-тропила значительно превосходит эффективность пирацетама, что позволяет использовать в лечении существенно меньшие дозы препарата. Кроме того, Фенотропил лишен некоторых побочных эффектов пирацетама. Так, Фенотропил не вызывает психомоторного возбуждения у пожилых лиц, нарушений сна или усиления судорожной активности головного мозга [1,2,3].
К настоящему времени известны результаты двух клинических исследований эффективности Фенотропи-ла в восстановительном периоде нетяжелого ИИ. Г.Н. Вельская и соавт. (2005) применяли Фенотропил в дозе 100 мг в сутки в течение месяца 30 пациентам в восстановительном периоде ИИ в течение месяца. Контрольную группу составили 12 пациентов, сопоставимых по возрасту и тяжести ИИ, которые получали пирацетам в дозе 1600 мг в сутки. Эффективность терапии оценивалась с помощью краткой шкалы психического статуса, шкалы неврологических расстройств Е.И. Гусева и В.И. Скворцовой, а также электроэнцефалографического метода исследования. Было показано, что на фоне терапии Фенотропилом достоверно уменьшается как выраженность когнитивных нарушений, так и очаговой неврологической симптоматики. Это сочеталось с оптимизацией биоэлектрической активности головного мозга по данным ЭЭГ. Причем эффективность Фенотропила достоверно превосходила эффективность пирацетама [4].
В работе М.М. Герасимовой и соавт. также оценивалась эффективность Фенотропила у пациентов, перенесших ИИ. В исследование вошли 20 пациентов с последствиями ИИ, из которых 7 имели выраженные, а 13 -умеренные неврологические нарушения. Фенотропил применялся в дозе 100 мг в сутки в течение 30 дней. На фоне указанной терапии полное восстановление утраченных функций отмечалось у 40% пациентов с выраженными нарушениями и у 85% пациентов с умеренными неврологическими нарушениями. Частичное уменьшение выраженности неврологической симптоматики отмечалось у 50% пациентов с выраженными нарушениями и 15% пациентов с умеренными нарушениями. На фоне проводимой терапии было отмечено также уменьшение титра антител к основному белку миелина, что может говорить о положительном влиянии метаболической терапии на церебральные иммунологические процессы [6].
Кроме восстановительного периода ИИ, Фенотропил в настоящее время широко применяется при когнитивных нарушениях различной этиологии, при последствиях черепно-мозговой травмы, астенических состояниях, нарушениях сна. Традиционный курс лечения представляет собой 50-100 мг Фенотропила 1-2 раза в сутки (в утреннее и дневное время) в течение 30 дней [2,3].
Вторичная профилактика повторных инсультов
Согласно современным представлениям ИИ является не самостоятельным заболеванием, но одним из осложнений различных заболеваний сердечно-сосудистой системы. Развитие ИИ свидетельствует о значительном поражении кровоснабжения головного мозга. При этом в отсутствие адекватной терапии основного заболевания риск повторных инсультов весьма высок. Поэтому одной из основных задач ведения пациентов, перенесших ИИ, является вторичная профилактика повторных нарушений мозгового кровообращения. Профилактические мероприятия следует начинать незамедлительно с первых часов манифестации ИИ.
При любом патогенетическом варианте ИИ с первых часов манифестации клинических симптомов необходимо назначить антитромбоцитарные препараты, что уменьшает риск повторных ишемических событий на 20-25%. Доказанным антиагрегантным действием обладает ацетилсалициловая кислота в дозе 75-150 мг в сутки. Однако в части случаев ацетилсалициловая кислота малоэффективна, а иногда даже способна усиливать агрегацию тромбоцитов. Поэтому эффективность данного препарата необходимо контролировать лабораторным исследованием агрегации тромбоцитов. Дипиридамол самостоятельным антиагрегантным эффектом не обладает, но при сочетанном применении усиливает эффективность ацетилсалициловой кислоты. Еще одним препаратом с доказанными антиагрегантными свойствами является клопидогрел. Из-за более высокой стоимости данный препарат обычно применяется при неэффективности или противопоказаниях к ацетилсалициловой кислоте [5,9,12].
Если непосредственной причиной ИИ является стеноз магистральных артерий головы, полная клиническая картина инсульта обычно формируется в течение некоторого, иногда достаточно продолжительного времени (до нескольких часов). Это связано с постепенно нарастающим тромбозом в месте атеросклеротического сужения крупного сосуда. Фаза нарастания неврологических нарушений при данном варианте острой церебральной
ишемии получила в литературе название «прогрессирующий инсульт» или «инсульт в ходу». Другим нередким клиническим проявлением выраженного стеноза крупной артерии являются повторные транзиторные ишемические атаки. Оба указанных состояния являются показанием к назначению прямых антикоагулянтов: гепарина и др., с целью предотвратить нарастание тромбоза и, следовательно, не допустить расширения зоны церебральной ишемии. Антикоагулянтная терапия показана также в первые дни ИИ, связанного с кардиоцеребраль-ной эмболией, так как в это время риск повторных тромбоэмболии очень высок. Гепарин вводится под кожу живота по 5000 ЕД каждые 4-6 часов или внутривенно, вначале 5000 ЕД, а затем по 1000 ЕД в час. Длительность применения прямых антикоагулянтов составляет от одной до двух недель. При этом обязательным является контроль времени свертывания крови. Целью гепарино-терапии является увеличение времени свертывания в 1,5-2 раза от исходного уровня. Противопоказания к применению прямых антикоагулянтов сходны с противопоказаниями к проведению тромболизиса: высокое АД (выше 180 мм рт.ст.), геморрагические осложнения в анамнезе, эпилептические припадки, язвенная болезнь желудка, нарушения сознания. В случае возникновения геморагических осложнений, антикоагулянты отменяют и назначают сульфат протамина внутривенно медленно по 5 мл 1% раствора на 20 мл физиологического раствора [5,9,12].
Методы сосудистой хирургии (эндартериоэктомия, стентирование) показаны при нетяжелом ИИ, связанном с атеросклеротическим стенозом сонных артерий [5,9].
При наличии мерцательной аритмии предсердий, клапанных пороков для профилактики тромбоэмболии в головной мозг, по окончании гепаринотерапии, показано назначение непрямых антикоагулянтов. Препаратом выбора является варфарин. Терапию данным препаратом необходимо проводить под регулярным контролем показателей международного нормализованного отношения [5,9].
Дальнейшая профилактика повторных ИИ должна быть нацелена на коррекцию основных факторов риска церебральной ишемии. Следует проводить адекватную антигипертензивную терапию, побудить пациента прекратить курение или уменьшить количество выкуриваемых сигарет, проводить коррекцию обменных нарушений (гипергикемии, гиперлипидемии), бороться с избыточным весом и гиподинамией [9,12].
Таким образом, лечение ИИ должно быть комплексным и включать в себя реперфузию ишемизированной мозговой ткани, осуществление нейропротекции, воздействие на церебральные репаративные процессы и вторичную профилактику повторных нарушений мозгового кровообращения. В будущем улучшение качества медицинской помощи при ИИ видится прежде всего в решении изложенных выше организационных проблем и разработке эффективных и безопасных нейропротек-торных препаратов.
Ишемический инсульт представляет собой очаговое неврологическое нарушение с клиническими проявлениями, сохраняющиеся в течение более 24 часов, вероятной причиной которого служит ишемия головного мозга. Современные лекарства при ишемическом инсульте позволяют быстро снять спазм сосудов, улучшить кровоток и восстановить нервные клетки вокруг очага инфаркта мозга. В Юсуповской больнице неврологи индивидуально подходят к лечению каждого пациента, назначают только наиболее эффективные препараты при ишемическом инсульте головного мозга.

- Ишемический инсульт. Медикаментозное лечение
- Лекарства при ишемическом инсульте
- Базисная антигипертензивная терапия у пациентов с острым ишемическим инсультом
- Острое нарушение мозгового кровообращения по ишемическому типу
- Базисная терапия инсульта
- Тромболитическая терапия при инсульте
- Лекарственные препараты для улучшения мозгового обращения
- Антиагреганты при инсульте
- Препараты от свертывания крови
- Видео
Ишемический инсульт. Медикаментозное лечение
Базисная терапия при ишемическом инсульте, которую проводят врачи клиники неврологии, ранняя, разносторонняя и комплексная. Проводят её в палатах интенсивной терапии, в условиях динамического наблюдения за состоянием пациента. Основное лечение направлено на поддержание жизненно важных функций организма.
Врачи проводят оценку и коррекцию нарушений со стороны дыхательной и сердечно-сосудистой системы, контролируют водно-электролитный баланс. В остром периоде инсультов у пациентов часто повышается внутричерепное давление, возникают приступы судорог. Отёк мозга обычно развивается в первые двое суток от начала ишемического инсульта и достигает своего пика на третьи – пятые сутки. После острого периода, симптомы отёка мозга у пациента начинают уменьшаться на 7-8 сутки.
Для уменьшения внутричерепного давления и отёка мозга врачи Юсуповской больницы вводят пациентам глицерол, маннитол, лазикс. Если терапия маннитолом оказывается неудачной для снижения повышенного внутричерепного давления, применяют гипертонический раствор соли – трис-гидроксиметил-амино-металл-буфер или гидроксиэтилового крахмала.
Для быстрого снижения внутричерепного давления применяют короткодействующие барбитураты (тиопентал), используют гипервентиляцию. При неэффективности вышеперечисленных методов для лечения отека мозга применяют гипотермию.
Судороги возникают в 4-7% случаев в первые сутки от начала инсульта, а также при наличии большого инфаркта с вовлечением коры головного мозга, обусловленных эмболией. Для лечения эпилептических приступов врачи Юсуповской больницы используют диазепам. При его неэффективности вводят внутривенно или дают принять внутрь через зонд фенитоин карбамазепин, вальпроат натрия (сироп). В дальнейшем противосудорожную терапию назначают лишь при повторных приступах.
При гипергликемии >10 ммоль/л для нормализации уровня глюкозы в крови назначают инсулин. Температуру тела >37,5°С снижают введением диклофенака, напроксена, ацетаминофена.
Лекарства при ишемическом инсульте
В механизме развития острой ишемии мозга основное значение принадлежит снижению мозгового кровотока, развитию кислородного голодания вследствие недостаточного поступления в нервную ткань глюкозы и кислорода. Врачи Юсуповской больницы для предотвращения необратимого повреждения мозгового вещества у пациентов с ишемическим инсультом используют наиболее перспективные методы восстановления локального мозгового кровотока (тромболитическая терапия) и метаболическую защиту мозга (нейропротекция).
Для восстановления тока крови в зоне ишемии используют тромбоцитарные и эритроцитарные антиагреганты:
- ацетилсалициловая кислота (тромбо АСС; кардиомагнил; кардиоаспирин; терапин);
- дипиридамол;
- тиклопидин (тиклид);
- клопидогрель (плавикс);
- пентоксифиллин (трентал, агапурин, флекситал).
Эффективными препаратами для лечения ишемического инсульта являются антикоагулянты. Неврологи Юсуповской больницы назначают пациентам антикоагулянты прямого действия (гепарин, низкомолекулярные гепарины, эноксапарин натрия), а далее – непрямого действия (фенилин, варфарин). Врачи применяют следующие вазоактивные препараты:
- винпоцетин (кавинтон);
- ницерголин (сермион);
- инстенон;
- аминофиллин (эуфиллин);
- вазобрал;
- циннаризин (стугерон).
К ангиопротекторам относятся пармидин (продектин), аскорутин, троксерутин, этамзилат. В остром периоде ишемического инсульта неврологи Юсуповской больницы проводят пациентам внутривенные инфузии биореологических препаратов: плазмы, альбумина, реополиглюкина (реомакродекса).
Нейропротекцию у пациентов с ишемическим инсультом осуществляют с помощью таких препаратов, как:
- блокаторы кальциевых каналов (нимодипин (немотан, нимотоп);
- антиоксиданты (эмоксипин, мексидол, милдронат, альфа-токоферола ацетат, аскорбиновая кислота;
- нейротрофического действия (пирацетам, луцетам, ноотропил, церебромедин, семакс, пикамилон);
- улучшающих энергетический тканевой метаболизм (цитохром С, актовегин, солкосерил, диавитол, рибоксин, липоевая кислота.
В Юсуповской больнице пациенты с ишемическим инсультом имеют возможность получать современные препараты, которые прошли все стадии клинического исследования.
Базисная антигипертензивная терапия у пациентов с острым ишемическим инсультом
Цель антигипертензивной терапии при ишемическом инсульте – поддержание оптимального уровня мозгового кровотока в наиболее уязвимых участках мозга. Врачи Юсуповской больницы подходят индивидуально к назначению препаратов, снижающих артериальное давление, пациентам с ишемическим инсультом. В отделении интенсивной терапии пациентам осуществляют динамический контроль: артериального давления, частоты сердечных сокращений, параметров электрокардиограммы, состояния центральной гемодинамики, линейной скоростью кровотока в тканях мозга
В случае резкого повышения артериального давления после развития, его осторожно снижают примерно на 10—15% при тщательном наблюдении за возможным появлением у пациента новых неврологических нарушений. Быстрое снижение артериального давления при приёме антигипертензивных лекарственных средств в некоторых случаях приводит к нарушению кровоснабжения ишемизированного участка мозга с последующим нарастанием неврологического дефицита.
С целью коррекции значимых нарушений сердечно-сосудистой системы, вызванных резким подъёмом артериального давления, при ишемическом инсульте врачи Юсуповской больницы применяют следующие гипотензивные препараты:
При выраженном снижении артериального давления пациентам с ишемическим инсультом в Юсуповской больнице вводят наиболее эффективные препараты:
- дофамин (допамин, допмин);
- преднизолона гемисукцинат (солю-декортин);
- гутрон.
При назначении дифференцированного лечения ишемического инсульта врачи клиники неврологии выбор конкретных препаратов проводят с учётом ведущего механизма развития заболевания: инсульт вследствие поражения крупных артерий, кардиоэмболический, лакунарный и неустановленной или смешанной природы. Вначале неврологи устанавливают по результатам комплексного клинико-инструментального обследования подтип инсульта, после чего назначают дифференцированную терапию.
Запишитесь на приём к неврологу Юсуповской больницы, позвонив по телефону. Профессора, врачи высшей категории обладают знаниями и опытом, необходимыми для того чтобы среди множества препаратов для лечения ишемического инсульта подобрать наиболее эффективные. Схему терапии подбирают индивидуально, после обследования с применением современных методов диагностики.
Мозговой инфаркт или инсульт ишемический – опасная болезнь с очень высоким уровнем летальности. Очень важно найти правильный подход к ее лечению, ведь это единственный способ спасти пациенту жизнь. Стоит подробнее рассказать об особенностях терапии этой патологии.
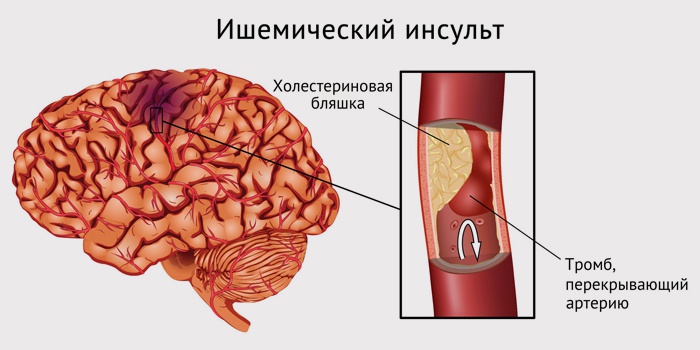

Острое нарушение мозгового кровообращения по ишемическому типу
При инсульте повреждаются и погибают нейроны определенного участка мозга. ОНМК по ишемическому типу вызывает неврологические расстройства, которые не исчезают спустя сутки. У человека может парализовать одну половину тела, сильно нарушается речь. Он может частично либо полностью утратить зрение. Происходит это, если артерии, обеспечивающие кровью мозг, перестают функционировать из-за тромба либо разрыва сосудов. Не получая ее, ткани органа начинают отмирать.
Когда у человека развивается ишемический инсульт, он резко меняется. Он становится менее активным, ведет себя потерянно. Возможен перекос лица. Если попросить больного улыбнуться, то вместо правильной улыбки будет лишь специфическая искривленная гримаса. Нарушаются двигательные функции, больному трудно ориентироваться в пространстве. Человеку трудно ответить на самые обыкновенные вопросы. Конечности перестают слушаться его.
Острое НМК может возникнуть по множеству причин, но все они тем или иным образом ведут к развитию болезней сердца и сосудов. Симптомы инсульта периодически проявляются на протяжении дня. Часто происходит это в ночное время. Инсульт – одна из главных причин того, что молодые трудоспособные люди становятся инвалидами. От того, насколько быстро будет выявлена болезнь и правильно выбрана тактика лечения, зависит, в какой степени человек сможет избавиться от неврологических расстройств, описанных выше.

Базисная терапия инсульта
Свое название получила потому, что применяется ко всем вариантам острых нарушений мозгового кровообращения. Направляется базисное лечение на то, чтобы поддерживать жизненные возможности пациента, пока не будет установлен тип инсульта, и начинается сразу же после его попадания в больницу. После него, когда характер заболевания будет установлен, проводится дифференцированная терапия. Базисное лечение – комплекс специализированных мероприятий, главные цели которого состоят в следующем:
- нормализовать функцию дыхания;
- стабилизировать работу сердца, сосудов (очень важно снизить артериальное давление раствором натрия и другими препаратами);
- поддерживать водный баланс;
- защитить клетки мозга от повреждений;
- предотвратить или устранить отек мозговой ткани;
- не допустить пневмонии;
- применить симптоматическое лечение.
Тромболитическая терапия при инсульте
Второе ее название – тромболизис. В настоящее время это единственный действительно эффективный метод вернуть человека к жизни после инсульта. Тромболитическое лечение направлено на то, чтобы в остром периоде восстановить кровоток в сосуде, который пострадал из-за тромба либо атеросклеротической бляшки. Это позволяет защитить ткани мозга от разрушения и увеличить шансы на благоприятный исход. При тромболизисе неврологические патологии исчезают быстро и практически полностью.
Тромболитическое лечение ишемического инсульта в остром периоде предполагает введение препаратов, которые растворяют тромбы, тем самым восстанавливая кровоток. Подходит терапия только для такого вида острого НМК. Процедура эффективна только тогда, когда с момента образования тромба не прошло 6 часов. Существует два типа тромболизиса:
- Стандартный. Устаревшая система, при которой пациенту просто ставили внутривенную капельницу с фармакологическими препаратами. Она проводилась только после длительного детального обследования, имела множество противопоказаний, последствий.
- Селективный. Препарат для растворения тромба вводят конкретно в канал поврежденной артерии, а не просто в вену, благодаря чему он работает быстрее и точнее.
Тромболитическое лечение ишемического инсульта в остром периоде категорически запрещено проводить при:
- кровотечениях любого происхождения;
- расслоении аорты;
- артериальной гипертензии;
- болезнях печени;
- недавнем оперативном вмешательстве;
- острой почечной недостаточности;
- беременности.
Тромболитическое лечение ОНМК проводят такими препаратами:
- Стрептокиназа, Урокиназа (1 поколение);
- Альтеплаза, Проурокиназа (2 поколение);
- Тенектеплаза, Ретеплаза (3 поколение).
Лекарственные препараты для улучшения мозгового обращения
Ишемический инсульт головного мозга лечится такими медикаментами:
- Пирацетам. Назначается практически при любых условиях, усиливает мозговой кровоток.
- Аминалон. Лекарство для нормализации микроциркуляции крови в мозгу, торможения неврологических патологий. Поможет быстрее выйти из острого периода.
- Фенотропил. Усиливает кровоток, поможет улучшить память и концентрацию.
- Винпоцетин. Вазоактивный препарат для улучшения кровообращения.
- Фенибут. Препарат для стимуляции мозговой деятельности.
- Глицин. Не только улучшает кровообращение в мозгу, но и способствует скорейшему прекращению острого периода, помогает бороться с депрессией.
- Вазобрал. Эффективно улучшает кровообращение.
- Церебролизин. Очень хороший препарат при обширном течении инсульта, который вводится внутривенно.
- Кортексин. Помогает в лечении ишемического инсульта в остром периоде, а также на стадии ранней стабилизации, когда назначается лечебный массаж.
- Пентоксифиллин.
- Инстенон. Улучшает мозговое кровообращение.
- Глиатилин. Лекарство от инсульта прописывают в остром периоде. Если больной находится в коме в отделении реанимации, то средство назначают обязательно.
- Кальциевые блокаторы.
Антиагреганты при инсульте
Эти препараты запускают процесс свертывания крови. Самыми известными среди них, применяемыми в лечении ишемического инсульта в остром периоде, считаются Аспирин, Дипиридамол, Сульфинпиразон, Тиклопидин. Все эти лекарства рекомендуются для профилактики повторного острого НМК. Стоит отметить, что целесообразность использования антиагрегантов при инсульте до сих пор остается под вопросом в медицине. Препараты применяются по таким принципам:
- Аспирин. В зависимости от ситуации назначают от 30 до 325 мг в день.
- Дипиридамол. 0,5 г трижды в сутки.
- Сульфинпиразон.
- Тиклопидин. 2,5 г трижды в сутки.
Антиагреганты имеют побочные эффекты, потому перед тем, как лечить инсульт, надо проконсультироваться с врачом, взвесить все риски и действовать только под контролем специалистов. Среди нежелательных действий выделяют такие:
- Аспирин вызывает проблемы с желудочно-кишечным трактом.
- Прием дипиридамола может вызвать головную боль, тошноту, слабость, сыпь, но побочные эффекты возникают очень редко.
- Сульфинпиразон ведет к разным осложнениям. В результате его приема может возникнуть гастрит, появляются камни в почках. Распространены сыпь и анемия.
- От тиклопидина могут возникнуть нарушения работы кишечника.

Препараты от свертывания крови
Второе название – антикоагулянты. Как правило, инсульт в остром периоде лечат Надропарином, Гепарином, Эноксапарином, Дальтепарином, Фраксипарином. Действие лекарств направлено на то, чтобы предотвратить рост тромбов и не дать неврологическим патологиям прогрессировать. Еще препараты от свертывания крови назначают для профилактики повторного инсульта. Имеют ряд противопоказаний, потому всегда назначаются с осторожностью. Важно понимать, что эти лекарства не способствуют уменьшению тромбов, а просто не дают им расти.
Гепарин – блокатор свертываемости крови прямого действия, который назначается первым. Его вводят в вену по несколько раз в сутки. Уколы под кожу или в мышцу тоже допустимы, но они далеко не так эффективны. Наряду с ним, а еще на реабилитационном этапе надо принимать непрямые антикоагулянты: Дикумарин, Пелентан, Синкумар, Фенилин. Все они выпускаются в таблетках. Дозировку рассчитывают отдельно для каждого пациента. Срок приема может составлять до нескольких лет.







