Боль после дефекации может быть вызвана разными причинами. Зачастую она характеризуется колющим чувством, которое сопровождается жжением. Такое состояние может также сопровождаться раздражением. О причинах и возможных заболеваниях, а также о профилактике этого явления рассказано в данной статье.
- Причины данной патологии
- Возможные заболевания, которые стали провоцирующим фактором
- Проведение лечения
- Меры профилактики данной патологии
- Кровь при дефекации – опасный симптом?
- Причины крови на фоне дефекации
- Как может выглядеть дефекация с кровью?
- Какие еще симптомы указывают на развитие патологии?
- Проведение диагностики
- К какому врачу обратиться при данной патологии?
- боль в кишечнике
- При каких заболеваниях возникает боль в кишечнике:
- Признаки патологии кишечника
- Кишечная боль
- Заболевания, при которых возникает кишечная боль
- Диагностика кишечной боли
- Лечение кишечной боли
- Как предотвращается кишечная боль?
- Особенности синдрома раздраженного кишечника и его лечение
- Причины синдрома раздраженной толстой кишки
- Симптомы синдрома раздраженной толстой кишки
- Синдром раздраженной толстой кишки: диагностика
- Толстый кишечник: лечение по этапам
- Синдром раздраженной толстой кишки: лечение
- Толстый кишечник: лечение диетой
Причины данной патологии
К болям при дефекации могут приводить следующие факторы:

- Частые запоры или диарея.
- Присутствие трещин слизистой заднего прохода.
- Наличие воспалений в области ануса, к примеру, при анальном свище, абсцессах и так далее.
- При наличии анальной экземы.
- При проявлении симптомов геморроя, когда воспаляются вены в районе прямой кишки.
- При тромбозах анальных вен. В этом случае в маленьких венах прямой кишки имеются тромбы. Могут быть и другие причины боли после дефекации.
- При синдроме раздраженного толстого кишечника.
- При наличии хронических воспалительных заболеваний кишечника, к примеру, при язвенном колите.
- Венерические патологии, которые сопровождаются воспалением прямой кишки.
- Присутствие генитальных бородавок.
- Из-за недержания стула.
- Вследствие недостаточной гигиены интимной области.
- Увлечение острыми блюдами.
При каких заболеваниях у человека может появляться боль?
Возможные заболевания, которые стали провоцирующим фактором
Такое явление, как боль после дефекации, может наблюдаться при наличии у человека тех или иных заболеваний. Итак, вот список патологий, при наличии которых могут возникать болевые ощущения после дефекации:
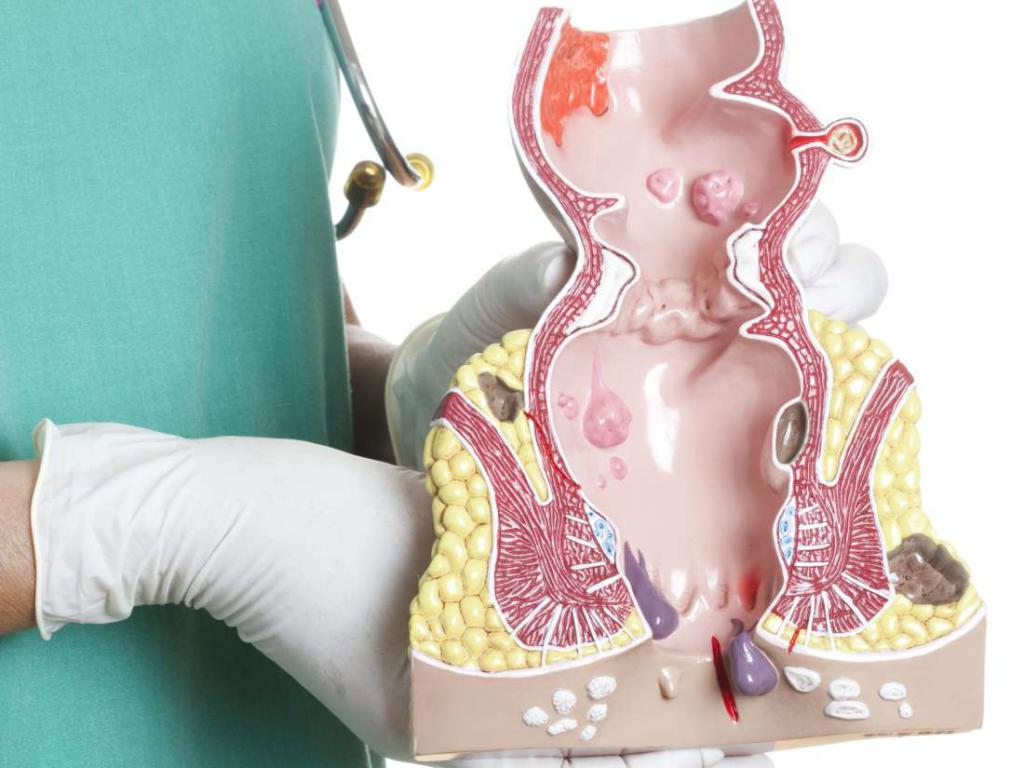
- При наличии аденокарциномы кишечника. Такая опухоль является онкологическим заболеванием, поражающим прямую кишку. Это самая распространенная форма онкологии кишечника. В группе риска находятся люди в возрасте от пятидесяти до семидесяти лет.
- При атоническом запоре. При этом происходят изменения в нормальной работе кишечника, из-за чего у человека наступает задержка дефекации. Такое состояние вызывается сбоем кишечной перистальтики. С данной проблемой женщины сталкиваются чаще мужчин.
- При наличии инфузорной дизентерии, являющейся гастроэнтерологическим заболеванием паразитарного характера. Его клиника характеризуется симптоматикой общей интоксикации. При этом у пациентов отмечаются язвенные дефекты толстой кишки.
- При болезни Крона, когда возникает гранулематозный воспалительный процесс. Из-за него поражению подвергаются разные отделы кишечника.
- При везикулите. Такое заболевание возникает в семенных пузырьках. Данная патология не имеет острых проявлений, что ведет к позднему обращению пациентов за оказанием медпомощи.
- При воспалении матки. На фоне этого заболевания довольно часто поражаются маточные трубы, а также яичники.
- Наличие у пациента геморроя.
- При гонорее у женщин и мужчин. Такое заболевание может передаваться половым путем или трансплацентарным способом. Его возбудителем служит патогенный гонококк.
- При остром простатите, являющимся заболеванием воспалительного характера, на фоне которого поражается предстательная железа. Оно может протекать самостоятельно или являться осложнением после аденомы. Эта патология у мужчин зачастую диагностируется в возрасте от двадцати до сорока пяти лет.
- Боль после дефекации в заднем проходе может быть также при перианальном дерматите, проявляющемся в виде воспаления кожных покровов в районе вокруг ануса.
- На фоне полипов толстой кишки.
- При наличии полипоза, являющегося заболеванием, которое характеризуется появлением множественных новообразований доброкачественного характера в различных органах.
- При свище прямой кишки, являющегося результатом течения парапроктита.
- При эндометриозе, который представляет собой неопухолевую патологию, которая сопровождается разрастанием эндометрия вне надлежащих пределов.
При наличии тех или иных вышеперечисленных заболеваний у людей могут наблюдаться болевые ощущения после дефекации.
Проведение лечения
Так как боли после дефекации представляют собой всего лишь симптом заболевания, основной целью терапии в данном случае является установление истинных причин недуга и их устранение.

В том случае, если причиной возникновения боли при дефекации является хронический запор, лечащий врач назначит подходящее лечение. В подобных ситуациях обойтись можно и без лекарств, так как для избавления от запора нередко помогает банальное повышение физической активности наряду с приемом пищи, которая должна быть богата клетчаткой. Также требуется пить достаточное количество жидкости.
Большинство недугов, связанных с болью в анальной области, прекрасно поддаются лечению с использованием свечей, мазей или клизм. Такие лекарства содержат в себе легкие слабительные вещества с эффективными компонентами, уменьшающими боли, воспаление и раздражение. К данным лекарствам относятся препараты кортизона наряду с расслабляющими мышцы медицинскими веществами и антибиотиками. Также прекрасно успокаивает слизистую оболочку и снимает боли после акта дефекации экстракт ромашки. Приемы сидячих ванн с экстрактом этого растения послужат эффективным дополнением лечения.
В том случае, если врачом был обнаружен геморрой, то терапии с применением свечей и мазей будет, разумеется, недостаточно. В подобных случаях пациентам потребуются дополнительные оперативные медицинские манипуляции.
Присутствие злокачественных опухолей в анальном районе и нижних областях кишечника, как правило, требует дифференцированной онкологической терапии в виде резекции. Кроме того, при необходимости может потребоваться дополнительное проведение химиотерапии или лучевого лечения.
Меры профилактики данной патологии
Боль после дефекации можно избежать, если следовать некоторым специальным рекомендациям, среди которых следующие:
- Необходимо следить за тем, чтобы стул был регулярным и обладал мягкой консистенцией. Для этого требуется сбалансированное питание. Рацион должен быть богат клетчаткой, также необходимо выпивать по два литра воды ежедневно. Клетчатка в большом количестве содержится в хлебе, испеченном из цельной зерновой муки, а также она имеется во фруктах, овощах, в льняных семенах и так далее. Такие продукты способствуют мягкой консистенции стула, стимулируя кишечную перистальтику и предотвращая ощущение тяжести, запоры и вздутие.
- Нужно избегать чрезмерного потребления сырых растительных продуктов, которые дополнительно отягчают кишечник. Отваренные овощи тоже содержат в себе все важные витамины и даже могут быть намного лучше переварены в человеческом организме.
- Следует использовать мягкую туалетную бумагу. Нужно, чтобы бумага была без каких-либо парфюмерных добавок.
- Очень важно следить за гигиеной в соответствующей интимной зоне. К примеру, хорошей гигиене способствуют гипоаллергенные влажные салфетки.
По каким причинам бывает кровь после дефекации без боли?

Кровь при дефекации – опасный симптом?
Такой симптом является весьма распространенным, однако люди на него часто не обращают никакого внимания. Когда ничего не беспокоит и не болит, а кровь все равно продолжает выделяться с калом, – это очень опасно. По одному этому симптому трудно установить точный диагноз. В подобном случае требуется комплексное обследование пациента. Но это вовсе не означает, что стоит дожидаться дополнительных признаков болезни. Любую болезнь лучше лечить в самом ее начале.
Причины крови на фоне дефекации
Многие не знают, почему данное явление происходит. Опасно ли это для жизни? Стоит ли поддаваться панике? Кровь после дефекации без боли выступает неотъемлемой частью начала развития серьезных заболеваний органов пищеварительной системы. Таким образом, чаще всего это происходит в результате развития какой-то определенной болезни.
Причины крови после дефекации без боли должен выявлять врач.
Итак, это может происходить в следующих случаях:
- При наличии рака толстого кишечника.
- На фоне образования полипов.
- При геморрое, в особенности в острой стадии.
- При наличии у человека трещин в анальном проходе или прямой кишке.
- На фоне дивертикулеза, то есть при выпячивании кишечных стенок.
- При наличии язвы кишечника.
- На фоне неспецифического язвенного колита.
- При опухолевом новообразовании в любом из районов кишечника. В этом случае чаще всего страдает толстый кишечник наряду с сигмовидной и прямой кишкой.
- На фоне синдрома раздраженного кишечника.
- При флебэктазии или эндометриозе толстого кишечника.
- На фоне развития ишемического колита.
- При болезни Крона.
- В результате поражения кишечника глистными инвазиями. Стоит отметить, что мужчины не так подвержены этому явлению, как женщины. А основной группой риска являются дети.
- При инфекционных болезнях кишечника, к примеру, при дизентерии, сальмонеллезе и так далее.
- На фоне хронических запоров.
- Женщины могут замечать кровь на туалетной бумаге, будучи беременными, что связано с изменением расположения ряда органов и их давлением на кишечник.
- При туберкулезе кишечника в редких случаях может наблюдаться стул с кровью.
Как может выглядеть дефекация с кровью?
Боль и кровь после дефекации могут проявляться по-разному. Существуют следующие возможные варианты:
- Кал обладает плотной консистенцией с небольшими кровяными сгустками.
- Кал плотной консистенции выходит с некоторой частью слизи, на которой видны следы крови.
- Стул очень твердый и напоминает по виду овечий кал – такой тип является характерным признаком запора.
- Капли крови не видны на кале, но остаются после дефекации на туалетной бумаге.
- Непосредственно после испражнения кровь выглядит как однородная масса, а стул имеет темный окрас.
- При поносе выходит слизь, а сами каловые массы напоминают желеобразную консистенцию.
- Кровь выходит с мягким калом и напоминает по форме тонкие красные нити.
- Крови не видно, а кал отличается черным окрасом. Такое явление наблюдается при наличии запора, когда кровотечение происходит в тонком кишечнике.
- Кал также может быть нормальной консистенции, но кровь выделяется из анального прохода вне зависимости от того, произошло кишечное опорожнение или нет.
- Кровотечение из кишечника может также быть сильным, а кал при этом – жидким.
Все вышеописанные вариации выделения кала с кровью говорят о развитии серьезного заболевания кишечника. Чаще всего речь идет об онкологии, геморрое, флебэктазии или глистных инвазиях. Возможна также другая причина – язвенное поражение желудка.
Чем еще может сопровождаться болью в животе после дефекации?
Какие еще симптомы указывают на развитие патологии?
На фоне дефекации с кровью человеку необходимо проанализировать свое самочувствие за последние дни. В том случае, если он отмечает у себя определенную симптоматику, это является поводом для обращения к врачу. Итак, признаками той или иной патологии являются следующие проявления:
- Наличие боли в животе, запора или диареи.
- Присутствие болевых ощущений при дефекации.
- В кале находится много слизи или гноя.
- Во время похода в туалет человек чувствует жжение в районе анального отверстия.
- Присутствие зуда в заднем проходе.
- Отхождение частей глистов с калом.
- Присутствие отрыжки, изжоги, вздутия или уплотнения мышц живота.
- В том случае, если после опорожнения у человека остается чувство незавершенного процесса.
Таким образом, в том случае, если при походе в туалет человек чувствует боль или отмечает у себя какое-либо изменения в консистенции кала – присутствие в нем примесей, а также замечает другие тревожные симптомы, то необходимо сразу же обратиться к доктору для установления причин и проведения лечения.

Но как же проводится диагностика при крови с болью после дефекации внизу живота и в заднем проходе?
Проведение диагностики
Когда наблюдается кровь из прямой кишки, многие не знают, что следует делать, хотя ответ в данном случае очевиден и очень прост – необходимо незамедлительно отправляться к лечащему врачу. Доктор должен провести осмотр пациента и отправить его на сдачу анализов. Как правило, больного отправляют на следующие процедуры обследования:
- Проведение копрограммы.
- Сдача анализа кала на скрытую кровь.
- Сдача общего анализа крови.
- Выполнение анализа кала на глистные инвазии.
- Проведение эндоскопии или колоноскопии прямой кишки согласно показаниям.
Но что делать, если после дефекации болит живот? К какому врачу следует обращаться?

К какому врачу обратиться при данной патологии?
В данной статье представлены все причины боли в заднем проходе после дефекации и способы ее устранения.
Когда наблюдается кровь при дефекации, пациенты зачастую даже не знают, к какому врачу следует обратиться. Самым верным решением является поход к терапевту, который должен выписать направление к таким специалистам, как проктолог, гастроэнтеролог и онколог. Порой может также понадобиться и гинеколог. Более узкие специалисты назначают больным лечение по установленному диагнозу.
боль в кишечнике
Боль в кишечнике является наиболее распространенной жалобой при заболеваниях кишечника. Она отличается от болей при заболеваниях желудка отсутствием связи с принятием пищи (исключением является воспалительный процесс в поперечно-ободочной кишке, при котором боли в животе возникают после приема пищи: боли в кишечнике связаны с рефлекторными сокращениями кишки при поступлении пищи в желудок).
Обычно боль усиливается перед актом дефекации, который приносит облегчение. Заболевание некоторых отделов кишечника сопровождается появлением болей во время акта дефекации.
Боли в кишечнике могут быть ноющими и схваткообразными (кишечная колика). Коликообразные боли характеризуются короткими повторными приступами. Ноющие боли носят стойкий характер, усиливаются при напряжении от кашля. Боли типичны для воспалительных заболеваний кишечника.
Как правило, боли при заболеваниях кишечника носят спастический характер, т.е. возникают вследствие спазма (резкого сокращения гладкой мускулатуры кишечника). Такое явление называется кишечной коликой и возникает при энтерите, колите, различных отравлениях, глистных инвазиях. Больные в момент кишечной колики чувствуют беспокойство. Пытаясь облегчить свое состояние, они обхватывают руками живот.
Боли в кишечнике могут возникать в результате растяжения кишечника газами при метеоризме, непроходимости кишечника (при опухолях, завороте кишок, узлообразовании). Такие боли, в отличие от спастических, более постоянны и имеют ноющий характер.
Часто при кишечной непроходимости к болям вследствие растяжения добавляются сильные схваткообразные боли, связанные с усиленной кишечной перистальтикой выше места препятствия.
При развитии спаечного процесса между петлями кишечника боли имеют тянущий характер, усиливаются при поднятии груза, зависят от положения тела, провоцируются клизмой.
При каких заболеваниях возникает боль в кишечнике:
Локализация болевых ощущений при заболеваниях кишечника зависит от того, какой отдел кишечника поражен:
– Так, при болезнях тонкого кишечника боль чувствуется в околопупочной области, при остром аппендиците – в правой половине живота, вначале возникая в области желудка и спустя несколько часов опускаясь вниз.
– При аппендикулярной колике боли могут отдавать в правую ногу.
– Боли в правой подвздошной области (область крыла подвздошной кости справа) возникают при аппендиците, раке кишки, воспалении кишки (тифлите).
– У больных дизентерией, непроходимости кишок, воспалении сигмовидной кишки,неспецифическим язвенным колитом, раком сигмовидной и нисходящей кишки боль отмечается в левой подвздошной области.
– При остром поражении левых отделов толстой кишки (дизентерии) боли иррадиируют в крестцовую область.
– При поражениях прямой кишки (геморрое, трещине заднего прохода, раке, проктита – воспаления прямой кишки) боли локализуются в промежности, усиливаясь при акте дефекации, сопровождаясь болезненными ложными позывами к дефекации (тенезмами).
– Появление болей перед дефекацией связано с заболеванием толстой кишки, сигмовидной кишки, во время дефекации – с геморроем, трещинами заднего прохода, раком.
– Боли в области пупка наблюдаются при воспалении тонкой кишки (энтерит), воспалении и раке толстой кишки.
– При непроходимости кишечника коликообразные боли сочетаются с постоянными болями. Для них характерны определенная локализация (область пупка или толстой кишки) и усиление в связи с кишечной перистальтикой.
– Боли при поражении кишечника могут отдавать в грудную клетку и приниматься за приступы стенокардии.
Признаки патологии кишечника
Боли при заболеваниях кишечника обусловлены, главным образом, нарушениями двигательной функции – спастическими сокращениями отдельных участков, растяжением кишечника газами. Определенное значение имеют также перипроцессы – образование спаек.
Локализация болей в животе неопределенная, характерным является как бы миграция места болевых ощущений. Условно считается, что для поражения тонкой кишки более характерны боли около пупка; поражения толстой – в левой и правой подвздошных областях, реже в эпигастрии. Боли могут быть периодическими, приступообразными и постоянными. Периодические боли возникают чаще всего во второй половине дня, они тупые, ноющие, распирающие, четко связаны с метеоризмом, урчанием, к ночи постепенно проходят. Боли не связаны с приемом пищи, но возникают или усиливаются после употребления молока, некоторых других продуктов, овощей, острых блюд. Перед дефекацией такие боли могут на короткое время становится схваткообразными. Боли могут иррадиировать в крестец, позвоночник. Боли при поражении кишечника могут быть приступообразными, по характеру они схваткообразные, сопровождаются метеоризмом, облегчаются после дефекациии, отхождения газов. Такой симптомокомплекс носит название кишечной колики. Чаще всего причины колики функциональные. Если приступы частые, продолжительные, следует предположить механическое препятствие в кишке. Иногда болевые приступы в животе четко провоцируются приемом пищи независимо от ее состава. Боли сильные, без четкой локализации, появляются через 40-90 минут после еды, длятся в течение часа и более, с трудом купируются. Наиболее вероятной причиной подобных приступов является поражение мезентериальных сосудов. Постоянные боли, которые локализуются в правой подвздошной области, усиливаются при физической нагрузке, после клизмы, не ослабевают после дефекации, характерны для специфического (туберкулезного) или чаще неспецифического мезоаденита.
Боли могут локализоваться в заднем проходе, они закономерно связаны с дефекацией. Боли перед дефекацией свидетельствуют о патологии прямой кишки, во время дефекации – о геморрое, трещинах прямой кишки, могут быть и при раке прямой кишки.
наверх
Урчание в животе, вздутия носят название кишечной диспепсии. Патогенез их сложен, но в целом они свидетельствуют о нарушениях пищеварительной, всасывательной и моторной функций кишечника.
Если указанные симптомы обусловлены в основном нарушениями переваривания и всасывания в тонкой кишке или внешнесекреторной недостаточностью поджелудочной железы, то они относительно постоянны, усиливаются во второй половине дня, после употребления в пищу молока, продуктов, богатых клетчаткой. После отхождения газов временно они уменьшаются. У ряда больных урчание и вздутия четко связаны с отрицательными эмоциями, имеют функциональный генез. Появление урчания и вздутия в виде приступов в течение относительно короткого времени – тревожный симптом, поскольку можно предполагать наличие механического препятствия на пути выделения газов.
наверх
Нарушения стула при патологии кишечника – постоянный и характерный симптом. Сюда относятся поносы, запоры и неустойчивый стул.
Понос – это учащение дефекаций и одновременно изменение консистенции кала, он становится жидким и кашицеобразным. Общие механизмы поноса – усиление секреции, снижение всасывания и ослабление перистальтических движений. Для поносов при поражении тонкой кишки характерны небольшая частота дефекаций – 4-6 раз в день. Стул обычно большого объема (полифекалия), в нем видны остатки не переваренной пищи, слизи, и крови практически нет. При поносах, вызванных патологией толстой кишки, стул обычно очень частый, кала мало, в нем часто обнаруживаются слизь, иногда прожилки крови. Характерны ложные позывы, когда кала нет совсем, а также болезненные позывы на дефекацию (тенезмы).
Запор – урежение дефекаций, задержка стула более 48 часов. Кал твердый и сухой, часто фрагментированный, после стула нет ощущения полного опорожнения кишки. К запору, следовательно, следует относить не только задержку стула, но также и те ситуации, когда стул ежедневно, но в крайне малом объеме. При запорах секреция в кишечнике уменьшается, всасывание усиливается, усиливается также перистальтическая активность кишки и уменьшается пропульсивная деятельность. Относительно чаще запоры встречаются при патологии толстой кишки, причины их могут быть функциональными и органическими. Своеобразная форма запоров – т.н. дишезические , когда дефекация не происходит из-за врожденного или приобретенного дефекта рецепторного аппарата прямой кишки.
Неустойчивый стул – это смена поносов и запоров, очень частый вид расстройств стула, характерный для хронических заболеваний кишечника различной этиологии. Поносы при этом бывают обычно в фазу обострения, запоры наблюдаются в течение более длительного времени.
наверх
Общие жалобы условно можно разделить на две группы:
1. обусловленные метаболическими расстройствами;
2. проявление нарушений психологического статуса больных.
Первая группа жалоб свидетельствует в пользу поражения тонкой кишки. Это снижение массы тела – интегральный показатель обменных нарушений; жалобы на мышечную слабость, парестезии, боли в языке, постоянно возникающие трещины в углах рта, выпадение волос, сухость кожи, нарушения менструального цикла у женщин, снижение потенции у мужчин. Вторая группа жалоб чаще встречается у больных колитами, особенно при выраженном болевом синдроме. Больные жалуются на повышенную раздражительность. Плаксивость, плохой сон, тревогу. Нередко у них развиваются стойкие ипохондрические и депрессивные расстройства, канцерофобия.
наверх
Объективно при общем осмотре хорошо выявляются признаки обменных нарушений, свойственные больным с патологией тонкой кишки. Главный из них – снижение массы тела. Часто определяются сухость кожи, снижение ее эластичности и тургора, бледность, нередко признаки дерматита. Характерными признаками полигиповитаминозов являются кровоточивость десен, геморрагические высыпания на коже, явления хейлита, глоссита, стоматита.
Определенное значение, особенно при патологии толстой кишки, имеют данные глубокой пальпации органов брюшной полости. Для воспалительных заболеваний характерны болезненность при пальпации отрезков толстой кишки, уменьшение их подвижности, спастические сокращения. Иногда удается пальпировать опухоль. Для распознавания мезоаденита имеет значение констатация положительного симптома Штернберга. У части больных с поражением тонкой кишки характерна болезненность в зоне Поргеса – слева и несколько выше пупка. В период обострения энтерита можно выявить симптом Образцова – громкое урчание и плеск при пальпации слепой и сигмовидной кишки.
Кишечная боль
Заболевания, при которых возникает кишечная боль
Все проблемы с кишечником возникают из-за нарушения его перистальтики, то есть, движения. В нормальном состоянии стенки кишечника находятся в постоянном движении, благодаря чему, пищевой комок передвигается, перемешивается и выводится из организма. В тех случаях, когда движение нарушено, пищевой комок останавливается на одном месте, из-за чего развивается непроходимость. Кишечник не опорожняется, пищеварение не проходит, возникает кишечная боль с последующим развитием воспалительного процесса. Помимо кишечной непроходимости, болезненность в области кишечника может возникать при следующих заболеваниях:
- воспалительные заболевания кишечника. При одних заболеваниях боль колющая, кратковременная и приступообразная. Другие сопровождаются стойкими, постоянными ноющими болями, которым свойственно усиливаться во время резких движений, приступов кашля. Боли такого рода достаточно устойчивы, оказывают на человека выматывающее действие;
- кишечная непроходимость и воспаление сигмовидной кишки дают острую боль в левом боку с локализацией в нижней части живота;
- аппендицит, раковые опухоли и воспаление кишки (тифлит) вызывают боль в правом боку – характер боли от незначительной и ноющей, до острой и приступообразной;
- энтерит (воспаление тонкого кишечника), колиты и рак толстой кишки сопровождаются болями, с основной локализацией в области пупка;
- рак и воспаление прямой кишки – кишечная боль в районе промежности. Боль усиливается в момент или сразу после опорожнения кишечника (акт дефекации);
- воспаление прямой и сигмовидной кишки дают сильную боль перед актом дефекации;
- резкая острая боль во время акта дефекации возникают при геморроидальных обострениях, раке и воспалении прямой кишки.
Постоянные и приступообразные боли в области кишечника часто перемежаются с болями иррадиирущего характера:
- при дизентерии боль отдает в область крестца;
- в грудную клетку (в область сердца) дают иррадиацию кишечные колики, вызывая подозрение на стенокардию;
- аппендицит – боль, отдающая в правую ногу.
Диагностика кишечной боли
При любых болезненных симптома в области живота, с любой их локализацией, в первую очередь стоит обращаться к врачу. Дело в том, что воспаления органов брюшной полости опасны своими осложнениями и даже незначительная кишечная боль, может быть первым признаком аппендицита. Если вовремя не обратить на ее внимание, можно спровоцировать разрыв аппендикса, излияние его содержимого в брюшную полость с последующим ее воспалением – перитонитом. Результатом может оказаться летальный исход. Поэтому, резкие приступообразные боли, постоянные и ноющие, спазмы в одном из боков есть показатель нарушений в кишечнике. Для обнаружения проблематичных зон необходимо сделать рентген органов брюшной полости с контрастным веществом и общий анализ крови. Дополнительно назначается УЗИ брюшных органов.
Есть ряд показателей, которые, при внешнем осмотре больного, указывают на развитие проблем с кишечником:
- сухой, обложенный белым налетом язык;
- при осмотре живота обнаруживается его неравномерное вздутие;
- при пальпации живота кишечная боль увеличивается;
- в некоторых случаях видна перистальтика кишечника (движение кишок) невооруженным глазом, сильное и частое урчание;
- в запущенных состояниях никаких звуковых и двигательных проявлений со стороны кишечника не наблюдается;
- ярко выражен симптом «раздраженной брюшины» – при легком прикосновении к передней брюшной стенки возникает болезненность, которая «разливается» по всей площади живота.
С проблемами кишечника следует обращаться к гастроэнтерологу, проктологу или онкологу, в зависимости от результатов диагностических исследований.
Лечение кишечной боли
Проблемы с кишечником могут возникнуть по разным причинам. В тех случаях, когда патология или воспаление имеют незначительную степень развития, показаны:
- правильная, сбалансированная диета, подобранная с учетом индивидуальных особенностей;
- лекарственная терапия, включающая прием ферментов, противовоспалительных препаратов и спазмолитиков;
- отказ от всех вредных привычек и правильный режим дня.
В тяжелых случаях, невозможно обойтись без оперативного вмешательства. Кроме того, есть заболевания, при которых хирургическое вмешательство является единственным средством решения проблемы. К таким заболеваниям относится, например, аппендицит.
Как предотвращается кишечная боль?
Здоровый образ жизни, правильное, сбалансированное питание, избегание частых стрессовых состояний позволят избежать многих проблем со здоровьем. Чтобы неполадки в организме не становились сюрпризами, раз в год, а после 40 лет и дважды в год, следует проводить полное обследование всех органов и систем. Кишечная боль, в некоторых случаях, может быть результатом глистных инвазий, в тех случаях, когда гельминты размножаются с большой скоростью, сбиваются в комок и создают закупорку в кишечнике. Во избежание подобных ситуаций, каждые 6 месяцев нужно пропивать противогельминтные средства, например, «Декарис».

Синдром раздраженного толстого кишечника является одним из функциональных нарушений работы кишечника и лечение его нужно проводить обязательно.
Основные симптомы этого состояния – боль или дискомфорт в животе, возникающие после опорожнения кишечника, – длятся не менее 10-12 недель подряд и относятся к психоэмоциональным и вегетативным расстройствам. Если у пациента в течение долгого времени диагностируется раздраженный толстый кишечник: лечение нужно произвести незамедлительно.
Особенности синдрома раздраженного кишечника и его лечение
Субъективно синдром раздраженного кишечника неприятен для пациента, но органической патологии (опухолей, полипов, нарушения строения кишечной стенки) и поражения кишечника при этом не выявляется. Стоит отметить, что с такой болезнью как синдром раздраженного кишечника лечение лучше всего начинать при первом дискомфорте.
По современным представлениям данная патология – это функциональное нарушение в кишечнике, то есть в основе болезни лежит нарушение взаимодействия между психосоциальной составляющей (то есть мозгом и подсознанием) и работой вегетативного отдела нервной системы (которая регулирует под контролем мозга работу внутренних органов).
В результате страдает чувствительность кишечника к разного рода воздействиям (химическим или физическим стимулам) и страдает его двигательная активность.
О функциональности синдрома раздраженной толстой кишки свидетельствует то, что:
- проявления болезни изменчивы;
- жалобы могут меняться по мере течения времени;
- проявления рецидивируют в сложные периоды жизни (особенно при стрессах, важных событиях);
- отсутствует прогрессирование болезни;
- нет потери веса и изменений в крови.
Кроме того, синдром раздраженной толстой кишки обычно сочетается с теми или иными подобного рода функциональными проявлениями: астеническим синдромом, ортостатическими расстройствами, неврозами, нейрогенной дисфункцией мочевого пузыря. Таким образом, при таком заболевании как синдром раздраженного кишечника, лечение его затрудняется появлением сторонних симтомов, являющимися реакцией человека на болезнь.
Причины синдрома раздраженной толстой кишки
Сегодня существуют несколько основных теорий, которые могут объяснить, почему возникает синдром раздраженного кишечника. Но пока ни одна из теорий не дает полного развернутого объяснения.
Большинство ученых сходятся во мнении, что для развития проявлений синдрома раздраженной толстой кишки необходимы генетическая предрасположенность и воздействие пусковых факторов.
При этом у пациентов выявляется характерный тип личности. Такие люди имеют сниженную устойчивость к стрессам, слабо адаптируются к смене условий.
У них нарушается чувствительность кишки к различным воздействиям, происходит нарушение моторики кишки, связь ее с нервной системой. Тогда в полной мере формируется и проявляется синдром раздраженной толстой кишки.
Выдвигают теорию, что синдром раздраженной толстой кишки – это не патология пищеварения, но и не патология нервной системы, и даже не психическое заболевание, скорее считают, что это особое состояние человека, дающее в экстремальных условиях чрезмерное восприятие импульсов и реактивность кишки.
Симптомы синдрома раздраженной толстой кишки
Синдром раздраженной толстой кишки может проявляться с превалированием одного типа нарушений:
- преобладание боли в животе и вздутия;
- преобладание диареи;
- преобладание запоров.
Однако разделение очень условно, так как у многих пациентов в разное время могут проявляться все симптомы сразу или по очереди. Это затрудняет диагностику. Однако при обнаружении у себя хотя бы нескольких симптомов синдрома разраженного толстого кишечника, стоит незамедлительно начать лечение.
- боли или дискомфорт в животе, проходящие после дефекации;
- изменение частоты или консистенции стула;
- расстройства акта дефекации с ложными позывами, тенезмами, чувством неполного опорожнения кишечника, дополнительными усилиями при дефекации;
- с калом происходит выделение слизи и метеоризм.
Характер боли при синдроме может быть различным: от легкой боли или дискомфорта до терпимой ноющей боли. Иногда боли бывают интенсивными, постоянными и даже имитирующими кишечные колики.
Боли возникают сразу после еды, может быть вздутие живота, перистальтика резко усиливается. Может появиться урчание, задержка стула или диарея. Болей не бывает по ночам, они стихают после посещения туалета или отхождения газов.
Обычно приступы диареи бывают по утрам, после завтрака, и в первой половине дня, по ночам диареи не бывает. При этом у пациентов не возникает потери веса, анемии, лихорадки и изменений в анализе крови, что было бы при соматических болезнях или органической патологии.
Синдром раздраженной толстой кишки: диагностика
Для того, чтобы как можно скорее начать лечение синдрома раздраженного кишечника,необходимо как можно скорее поставить диагноз. На приемах у врача больные предъявляют очень много жалоб, они очень эмоциональны, имеют специфические черты личности. Жалобы условно можно разделить на три группы.
- Неврологические симптомы и вегетативные расстройства – мигрени, боли в пояснице, ощущения кома в горле, сонливость или, наоборот, бессонница, проявления расстройств мочеиспускания, нарушения менструации, потенции.
- Симптомы функциональных заболеваний пищеварения в виде тяжести в животе, тошноты или рвоты, болей в правом боку.
- Признаки психологических расстройств: депрессия, тревожность, фобии, истерия, могут быть приступы панических атак и ипохондрия.
Основой диагностики является совокупность клинических проявлений и жалоб пациента при полном исключении органической патологии. Проводят эндоскопическое исследование, копрограмму, посев кала на флору.
Толстый кишечник: лечение по этапам
В связи со сложностью диагностики приняты специальные критерии:
- первый этап – постановка предварительного диагноза;
- второй этап – выделение преобладающего симптома и клинической формы синдрома;
- третий этап исключает симптомы тревоги, проводится дифференциальный диагноз с органическими и другими заболеваниями;
- четвертый этап – завершается скрининг с проведением диагностических тестов;
- пятый этап – назначение первичного курса лечения на шесть недель, по результатам которого проводят оценку правильности диагноза.
Диагноз окончательно устанавливается методом исключения других патологий.
Синдром раздраженной толстой кишки: лечение
Если пациенту был диагностирован раздраженный кишечник, лечение будет состоять, как правило, из двух этапов. В программу лечения входит первичная терапия и последующая поддерживающая терапия. Первичный курс назначают минимум на 6-8 недель, базовую терапию — не менее чем на 1-3 месяца. Выбор конкретной программы определяется врачом с учетом ведущего симптома, его тяжести и снижения качества жизни пациента, его поведения и психологического состояния.
Толстый кишечник: лечение диетой
Основой терапии является диета, исключающая раздражающие и газообразующие продукты, корректирующая таким образом запоры или диарею.
Важное место в лечение раздраженного кишечника занимает психокоррекция и социальная адаптация такого больного, для него очень важно работать с психологом. Ему необходимо внушать, что его болезнь вполне излечима и не смертельна.
Медикаментозное лечение раздраженного кишечника подбирается симптоматически, единых стандартов и препаратов нет, подбор терапии осуществляют исходя из ведущих симптомов. Это могут быть спазмолитики, препараты для регуляции моторики, ветрогонные средства, антихолинергические средства.
Важно проводить седативную терапию, применять антидепрессанты и транквилизаторы. При упорных запорах назначают слабительные препараты и прокинетики. Дополняется все это лечебной физкультурой, гипнотерапией и санаторно-курортным лечением.







