Под диастолической дисфункцией подразумевают патологию, которая сопровождается нарушением кровообращения во время расслабления сердца. Подобная проблема диагностируется преимущественно среди женщин престарелого возраста. И чаще встречается именно диастолическая дисфункция левого желудочка.
- Что это такое?
- Классификация
- Лечение
- Прогноз
- Диастолическая дисфункция и диастолическая сердечная недостаточность
- Диастолическая дисфункция левого желудочка
- “Расслабляемость” миокарда
- Причины и механизмы развития диастолической дисфункции
- Артериальная гипертензия
- Первичная гипертрофия желудочка
- Абсолютная коронарная недостаточность (ишемия миокарда)
- Инфильтративная кардиомиопатия
- Анализ диастолической дисфункции с помощью петли «давление-объем»
- Введение
- Дефиниция фенотипов ХСН
Что это такое?
 Сердце осуществляет свою работу в режиме систолы (сокращения) и диастолы (расслабления). О дисфункции говорят, если существуют сбои функционирования органа.
Сердце осуществляет свою работу в режиме систолы (сокращения) и диастолы (расслабления). О дисфункции говорят, если существуют сбои функционирования органа.
Когда нарушена диастолическая функция левого желудочка, мышечные ткани миокарда утрачивают способность расслабляться в момент диастолы. В результате этого желудочек не получает необходимое количество крови. Чтобы компенсировать ее недостаток, левое предсердие вынуждено усиливать свою работу, пытаясь вобрать в себя больше крови.
Все это негативно сказывается на состоянии предсердия, постепенно приводит к перегрузке, его увеличению в размерах. На фоне систолической дисфункции может произойти застой в венозной системе и легких, что влечет за собой сбои кровоснабжения всех органов человеческого организма. Переход данного патологического состояния в более тяжелую форму способен привести к возникновению сердечной недостаточности хронического характера.
Диастола имеет важное значение, потому что благодаря ей сердечная мышца получает необходимый кислород, который разносится по кровеносной системе через коронарные артерии.
Если она не способна в полной мере выполнять свои задачи, левый желудочек страдает от дефицита кислорода. Это ведет к нарушению обмена в тканях миокарда и ишемии.
Затяжная ишемия губительна по отношению к клеткам, вместо которых образуется соединительная ткань. Такой процесс называют склерозом или фиброзом. Измененная структура тканей становится причиной затрудненного сокращения левого желудочка. В конечном итоге происходит и сбой систолы.
Классификация

Первый вид заболевания – самый распространенный. Он таит в себе серьезную опасность, поскольку на начальной стадии развития протекает практически без каких-либо симптомов. Для него характерно снижение способности перегонять кровь в желудочек из парного кровеносного сосуда легочного ствола. Причиной тому становится недостаточная эластичность стенок миокарда.
Второй вид недуга проявляется на фоне увеличения давления со стороны левого предсердия, что ведет к нарушению функции диастолы. Также его называют псевдонормальным.
Самым тяжелым считается рестриктивный вид патологии, когда существует угроза жизни человека, в связи с серьезными нарушениями в сердце. В подобных ситуациях обычно проводится трансплантация сердца.
Если у человека имеется диастолическая дисфункция левого желудочка по 1 типу, об этом могут свидетельствовать отеки, которые наблюдаются преимущественно вечером. Подобное состояние обусловлено застоем жидкости в организме. Отечность обычно отмечается на нижних конечностях.
При этом пациент может жаловаться на боли в сердце, вызванные ишемией миокарда. Нередко после физической активности появляется одышка. Диастолическая дисфункция левого желудочка 1 типа не должна оставаться без внимания, она требует медикаментозной коррекции.
На начальном этапе развития болезнь может даже не проявляться. При отсутствии должного лечения она будет прогрессировать, в результате чего могут появиться следующие признаки диастолической дисфункции левого желудочка:
 одышка в состоянии покоя или после незначительных физических нагрузок;
одышка в состоянии покоя или после незначительных физических нагрузок;- учащение сердечного ритма;
- чувство сдавленности в области грудной клетки и нехватки кислорода;
- отечность нижних конечностей;
- синюшный окрас кожных покровов;
- быстрая утомляемость;
- сердечная боль.
Крайне редко у пациентов может отмечаться кашель, который возникает вечером. Его появление указывает на наличие застойных явлений в легких.
Кровоток в сердце проходит 3 этапа:
- мышечное расслабление (диастола);
- медленное наполнение левого желудочка кровью, обеспеченное разницей давления внутри предсердий;
- заполнение левого желудочка оставшейся кровью после сокращения сердца.
Речь идет о диастолической дисфункции, когда происходит какой-либо сбой в такой отлаженной системе. Патология данного типа может возникать по причине наличия следующих факторов:
- престарелый возраст;
- перенесенный инфаркт миокарда;
- нарушение кровотока в сердечно-сосудистой системе;
- избыточная масса тела;
- гипертония;
- дисфункция миокарда.
Отклонения в работе сердца провоцируют пагубные привычки в виде курения и употребления алкоголя. Не лучшим образом на состоянии сердечной мышцы сказывается любовь к кофеиносодержащим напиткам.
Как утверждают специалисты в области медицины, основным провоцирующим фактором данного заболевания является ухудшение сокращающей и расслабляющей способности миокарда. Это обычно обусловлено плохой эластичностью его мышечных тканей. Подобное состояние может привести к возникновению ряда болезней, включая инфаркт, гипертрофию миокарда и артериальную гипертонию.
Диастолическая дисфункция также может поражать новорожденных детей. Если у ребенка отмечается усиленное кровоснабжение легких, это может стать причиной того, что:
- увеличится размер сердца;
- случится перегрузка предсердий;
- появится тахикардия;
- ухудшится сокращение сердца.
Такое состояние не считается патологическим, поэтому не требует особого лечения, если возникает у детей сразу после появления на свет. Но если ребенок перенес гипоксию, либо был рожден раньше положенного срока, такая проблема может сохраняться в течение двух недель.
Лечение
Поставить диагноз «диастолическая дисфункция левого желудочка» по 1 типу, 2 или 3, можно только после прохождения пациентом ряда обследований. Для этого необходимо будет сдать общий анализ мочи, биохимию крови. Также может потребоваться проверка работы щитовидной железы, почек, печени.
Самый информативный способ исследования при наличии аномалии сердца – это ЭКГ.
Продолжительность процедуры составляет всего 10 минут. Во время ее проведения на область грудной клетки больного крепятся электроды, которые считывают необходимую информацию. При этом важно, чтобы тело было расслабленным, а дыхание – спокойным. Исследование рекомендуется проводить по прошествии 2-3 часов после еды.
 Дополнительно может быть назначено проведение УЗИ сердца. Этот метод диагностики позволяет определить состояние органа, а также проверить кровоток. Никакой подготовки ультразвуковое исследование не требует.
Дополнительно может быть назначено проведение УЗИ сердца. Этот метод диагностики позволяет определить состояние органа, а также проверить кровоток. Никакой подготовки ультразвуковое исследование не требует.
Только после получения результатов комплексного обследования доктор ставит диагноз и определяет дальнейшую тактику лечения. Основные задачи терапии заключаются в следующем:
- нормализовать сердечный ритм;
- не допустить возникновение аритмии;
- вылечить ишемическую болезнь сердца;
- стабилизировать давление.
Для нормализации сердечного ритма используются бета-блокаторы, представленные такими препаратами, как «Конкор» и «Атенололл». Ишемия сердца лечится нитратами. Артериальное давление позволяют привести в норму диуретики типа «Гипотиазида» или «Спиронолактона».
При диастолической дисфункции также показан прием ингибиторов АПФ. Их действие направлено на нормализацию давления. Они обычно назначаются гипертоникам. Ингибиторы, помимо снижения давления, защищают сердце и способствуют расслаблению стенок миокарда. К препаратам этой группы относятся «Каптоприл» и «Фозиноприл».
В профилактических целях врачом может быть рекомендован прием «Аспирина Кардио». С его помощью разжижается кровь, благодаря чему сводятся к минимуму риски закупорки сосудов.
Прогноз
Диастолическая дисфункция левого желудочка по 1 типу, в подавляющем большинстве случаев, имеет благоприятный прогноз, чего нельзя сказать о переходе болезни в рестриктивную форму. Она сопровождается высоким давлением в предсердии и осложняется сопутствующей сердечной недостаточностью. Прогноз в этом случае не всегда утешителен. Чтобы справиться с патологией, может потребоваться трансплантация сердца.
Случаи повторной госпитализации пациентов с диагнозом диастолическая дисфункция составляют 50%. Смертность при такой патологии – 3-7% в год.
Чтобы не допустить развития необратимых процессов, следует повышенное внимание уделять профилактическим мероприятиям. Очень важно правильно питаться, ограничить потребление соли, контролировать прием воды. В рационе должны преобладать свежие овощи, мясо нежирных сортов, крупы и кисломолочные продукты. Блюда будут полезнее, если их готовить на пару или запекать в духовке. Также необходимо полностью отказаться от жареной и острой пищи, алкоголя, курения.
Для подготовки материала использовались следующие источники информации.
Диастолическая дисфункция и диастолическая сердечная недостаточность

Понятия «диастолическая дисфункция» и «диастолическая сердечная недостаточность» в современной кардиологии не являются синонимами, т. е. означают различные формы нарушения насосной функции сердца: диастолическая сердечная недостаточность всегда включает диастолическую дисфункцию, но ее наличие еще не свидетельствует о сердечной недостаточности. Представленный ниже анализ сердечной недостаточности сфокусирован на кардиогенной (в основном, «метаболически детерминированной») аномалии миокарда, приводящей к неадекватной насосной функции желудочков, т. е. к желудочковой дисфункции.
Желудочковая дисфункция может быть результатом слабости сокращения желудочков (систолическая дисфункция), их патологического расслабления (диастолическая дисфункция) или ненормального утолщения стенок желудочка, приводящего к затруднению оттока крови.
Одной из основных проблем современной кардиологии является хроническая сердечная недостаточность (ХСН).
В традиционной кардиологии главной причиной возникновения и развития ХСН считали снижение сократительной способности миокарда. Однако в последние годы принято говорить о различном «вкладе» систолической и диастолической дисфункции в патогенез хронической сердечной недостаточности, а также о систоло-диастолических взаимоотношениях при сердечной недостаточности. При этом нарушение диастолического наполнения сердца играет не меньшую, а может быть, даже большую роль, чем систолические расстройства.
Диастолическая дисфункция левого желудочка
К настоящему времени накопилось большое количество фактов, ставящих под сомнение «монопольную» роль систолической дисфункции как главной и единственной гемодинамической причины, ответственной за возникновение ХСН, ее клинические проявления и прогноз больных с этой формой патологии. Современные исследования свидетельствуют о слабой связи систолической дисфункции с клиническими проявлениями и прогнозом больных хронической сердечной недостаточностью. Недостаточная сократимость и низкая фракция выброса левого желудочка не всегда однозначно предопределяют тяжесть декомпенсации, толерантность к нагрузкам и даже прогноз больных ХСН. Вместе с тем, получены весомые доказательства того, что показатели диастолической дисфункции в большей степени, чем сократимость миокарда, коррелируют с клиническими и инструментальными маркерами декомпенсации и даже с качеством жизни больных ХСН. Одновременно установлена прямая причинно-следственная связь диастолических расстройств с прогнозом больных хронической сердечной недостаточностью.
Все это заставило переоценить значение систолической дисфункции левого желудочка как единственного и облигатного фактора ХСН, и по-новому взглянуть на роль диастолических нарушений в патогенезе данной формы патологии.
Разумеется, в настоящее время систолической функции, которую оценивают главным образом по фракции выброса левого желудочка, по-прежнему отводят роль независимого предиктора прогноза больных ХСН. Низкая фракция выброса левого желудочка остается надежным маркером повреждения миокарда, а оценка сократимости обязательна для определения риска оперативного вмешательства на сердце и может быть использована при определении эффективности лечения.
Пока оценка диастолической функции еще не стала обязательной процедурой, что во многом обусловлено отсутствием проверенных и точных методов ее анализа. Тем не менее уже сейчас не вызывает сомнения, что именно диастолические расстройства ответственны за тяжесть декомпенсации сердечной деятельности и выраженность клинических проявлений хронической сердечной недостаточности. Как оказалось, диастолические маркеры точнее систолических отражают функциональное состояние миокарда и его резерв (способность к выполнению дополнительной нагрузки), а также надежнее других гемодинамических параметров могут быть использованы для оценки качества жизни и эффективности лечебных мероприятий.
Кроме того, существуют все предпосылки к использованию диастолических индексов в качестве предикторов прогноза при сердечной недостаточности. Наблюдающаяся тенденция в смещении акцента с систолической дисфункции на диастолическую не удивительна, если взглянуть на этот вопрос с эволюционной точки зрения. В самом деле, если сравнить взаимоотношения процессов сократимости и расслабляемости миокарда с другими аналогичными т.н. антагонистическими процессами в организме (например, прессорная и депрессорная системы регуляции уровня АД, процесс возбуждения и торможения в ЦНС, свертывающая и антисвертывающая системы крови и т. п.), то можно обнаружить неравенство потенциала таких «антагонистов»: в самом деле прессорная система мощнее депрессорной, процесс возбуждения сильнее процесса торможения, свертывающий потенциал превышает противосвертывающий.
В продолжение такого сравнения сократительность миокарда «мощнее» его расслаблямости и иначе быть не может: сердце прежде всего «обязано» сокращаться, а потом уже расслабляться («диастола без систолы бессмысленна, а систола без диастолы немыслима»). Эти и другие подобного рода «неравенства» эволюционно выработаны, а превосходство одного явления над другим имеет защитно-приспособительное значение. Естественно, при повышенных требованиях организма к названным и другим «антагонистам», диктуемых условиями жизнедеятельности организма, в первую очередь «выбывает из игры слабое звено», что и наблюдают в сердце. Диастолическая дисфункция левого желудочка зачастую возникает раньше его систолической дисфункции.
Рассмотрим подробнее патогенетическую сущность понятий “систолическая дисфункция” и «диастолическая дисфункция» с учетом того, что данные понятия в отечественных медицинских учебных и учебно-методических материалах встречаются не очень часто (во всяком случае, несравненно реже, чем в зарубежной аналогичной литературе).
Чаше всего сердечную недостаточность ассоциируют с уменьшением сократительной функции сердца. Вместе с тем, примерно у трети пациентов симптомы сердечной недостаточности развиваются при фактически нормальной функции левого желудочка в результате аномального его наполнения, которое принято называть диастолической дисфункцией (в данном случае левожелудочковая).
Основным критерием диастолической дисфункции левого желудочка является его неспособность заполняться объемом крови, достаточным для поддержания адекватного сердечного выброса при нормальном среднем давлении в легочных венах (ниже 12 мм рт. ст.). Согласно этому определению, диастолическая дисфункция является следствием такого повреждения сердца, при котором для адекватного заполнения полости левого желудочка требуется повышенное давление в легочных венах и левом предсердии.
Что же может препятствовать полноценному наполнению левого желудочка?
Установлены 2 основные причины уменьшения его заполнения кровью при диастолической дисфункции: 1) нарушение активного расслабления («расслабляемости») миокарда левого желудочка и 2) снижение податливости («растяжимости») его стенок.
Вероятно, диастолическая дисфункция является чрезвычайно распространенной формой патологии. По данным Фремингемского исследования (заметим в скобках: все что известно в медицинском мире о факторах риска любой формы патологии сердца и сосудов было получено именно в данном исследовании), такой косвенный маркер диастолической дисфункции, как гипертрофия левого желудочка, наблюдается у 16—19% населения и не менее чем у 60% пациентов с гипертонической болезнью.
Чаще диастолическую дисфункцию обнаруживают у пожилых людей, которые менее резистентны к данному заболеванию и ишемической болезни сердца, обусловливающим диастолические расстройства. Кроме того, с возрастом увеличивается масса миокарда и ухудшаются его эластические свойства. Таким образом, в перспективе в связи с обшим старением населения очевидно повысится роль диастолической дисфункции как предшественника хронической сердечной недостаточности.
“Расслабляемость” миокарда
Сокращение кардиомиоцитов – это активный процесс, который невозможен без потребления энергии макроэргичсских соединений. В равной мере данное положение относится к процессу расслабления кардиомиоцитов. По аналогии с понятием «сократимость» эту способность следовало бы назвать «расслабляемостью» миокарда. Однако в медицинском лексиконе такое понятие отсутствует, что не способствует его научно обоснованному анализу и использованию. Тем не менее, в рамках обсуждаемой проблемы термин представляется адекватным для обозначения способности кардиомиоцитов к расслаблению.
Сократимость и расслабляемость миокарда — это две стороны одной медали, т.е. сердечного цикла. Как уже отмечено, диастолическое наполнение камер сердца в норме и при его повреждении определяется двумя основными факторами — расслабляемостыо миокарда и податливостью (жесткостью, растяжимостью) стенки камеры.
Расслабление миокарда зависит не только от энергообеспеченности кардиомиоцитов, но и от целого ряда других факторов:
а) нагрузки на миокард во время его сокращения;
б) нагрузки на миокард во время его расслабления;
в) полноты разъединения актиномиозиновых мостиков во время диастолы, детерминируемого обратным захватом Са2+ саркоплазматическим ретикулумом;
г) равномерности распределения нагрузки на миокард и разъединения актиномиозиновых мостиков в пространстве и во времени.
О способности миокарда желудочков к расслаблению прежде всего можно судить по максимальной скорости падения внутрижелудочкового давления в фазу изометрического расслабления (-dp/dt макс) или по средней скорости падения давления (-dp/dt среднее), т.е. индексу изоволюмической рассла-бляемости (ИР).
Этот индекс, например, можно рассчитать по формуле:
где ДЦ аорт. — диастолическое давление в аорте; ФИР — длительность фазы изометрического расслабления желудочка.
Диастолическая дисфункция может сочетаться с сохраненной или незначительно сниженной систолической функцией. В таких случаях принято говорить о «первичной» диастолической дисфункции, которую очень часто в отечественной медицине ассоциируют исключительно с гипертрофической кардиомиопатией, констриктивным перикардитом или рестриктивными (от англ, restrict — ограничивать) формами патологии миокарда — миокардиодистрофией, кардиосклерозом, инфильтративной кардиомиопатией. Хотя в подавляющем большинстве случаев диастолическая дисфункция с сохраненной систолической функцией свойственна самым распространенным заболеваниям сердечно-сосудистой системы — гипертонической и ишемической болезни сердца.
Причины и механизмы развития диастолической дисфункции
Прежде всего необходимо, иметь в виду, что «диастолическую дисфункцию» не наблюдают у пациентов с митральным стенозом, у которых, как и у пациентов с диастолической дисфункцией, повышено давление в левом предсердии и нарушено заполнение левого желудочка, но не вследствие повреждения миокарда, а из-за механического препятствия току крови на уровне атриовентрикулярного отверстия.
Артериальная гипертензия
Артериальная гипертензия — увеличение постнагрузки. При постоянной системной артериальной гипертензии увеличивается постнагрузка на левый желудочек. Длительная постнагрузка может вызывать т.н. параллельную репликацию саркомеров с последующим утолщением кардиомиоцитов и стенки желудочка, т. е. концентрическую гипертрофию, без сопутствующего увеличения объема его полости. Развитие такой гипертрофии может быть объяснено на основе одного из положений закона Лапласа: при заданном объеме желудочка увеличение внутрижелудочкового давления повышает напряжение отдельных кардиомиоцитов сердечной стенки.
Общее напряжение стенки зависит не только от внугриполостного давления, но и от внутреннего радиуса желудочка и толщины стенки желудочка. В условиях продолжительного повышенного внугриполостного давления под держание постоянного напряжения стенок обеспечивается увеличением их толщины без сопутствующего повышения внутрижелудочкового объема. Утолщение стенки уменьшает растяжимость и податливость левого желудочка. Отдельные кардиомиоциты начинают разделяться обширной разветвленной сетью коллагеновых волокон. Кроме того, в разных экспериментальных моделях было доказано, что содержание макроэргических фосфатов в перегруженном давлением сердце уменьшается.
В гипертрофированном сердце диастолическая дисфункция предшествует систолической. Во время систолы Са2+ быстро высвобождается из саркоплазматического ретикулума по электрохимическому градиенту, а во время диастолы, наоборот,происходит экструзия (от лат. extrusio — выталкивание) Са++ через сарколемму и обратное его поступление в саркоплазматический ретикулум. Это перемещение (по сути, депонирование) Са++ является энергопотребляющим и, следовательно, лимитированным процессом. Данный факт свидетельствует о том, что возможности для релаксации кардиомиоцитов меньше, чем для процесса их сокращения.
Первичная гипертрофия желудочка
Гипертрофия желудочка может быть генетически детерминированной формой патологии, называемой гипертрофической кардиомиопатией. Некоторые формы гипертрофической кардиомиопатии связаны с дефектом межжелудочковой перегородки, приводящей к нарушению внутрисердечной гемодинамики и аномальному наполнению левого желудочка.
Абсолютная коронарная недостаточность (ишемия миокарда)
Другой важной причиной диастолической дисфункции является абсолютная коронарная недостаточность (ишемия миокарда). В связи с тем что релаксация кардиомиоцитов является энерготребовательным процессом, снижение в них содержания макроэргов приводит к уменьшению депонирования Са++ и его накоплению в саркоплазме, нарушая взаимосвязь между актином и миозином миофиламентов. Таким образом, ишемия детерминирует уменьшение не только растяжимости желудочка, но и соответственно, объема его наполнения.
Инфильтративная кардиомиопатия
Наиболее распространенными из данной формы патологии являются саркоидоз, амилоидоз, гемохроматоз, для которых характерна инфильтрация межклеточного пространства миокарда веществами некардиогенного генеза, что приводит к увеличению его жесткости и развитию диастолической дисфункции.
Анализ диастолической дисфункции с помощью петли «давление-объем»
Как правило, патогенетической основой таких расстройств являются ненормальные растяжимость левого желудочка и его кровенаполнение. В большинстве клинических случаев диастолическая дисфункция связана со снижением растяжимости, т.е. эластичности стенки желудочка, и уменьшением комплаенса, т. е. зависимости между внутрижелудочковым давлением и объемом полости желудочка. Механизмы такой дисфункции могут быть объективизированы с помощью ее графического изображения, т. е. путем построения и анализа петли «давление-объем».
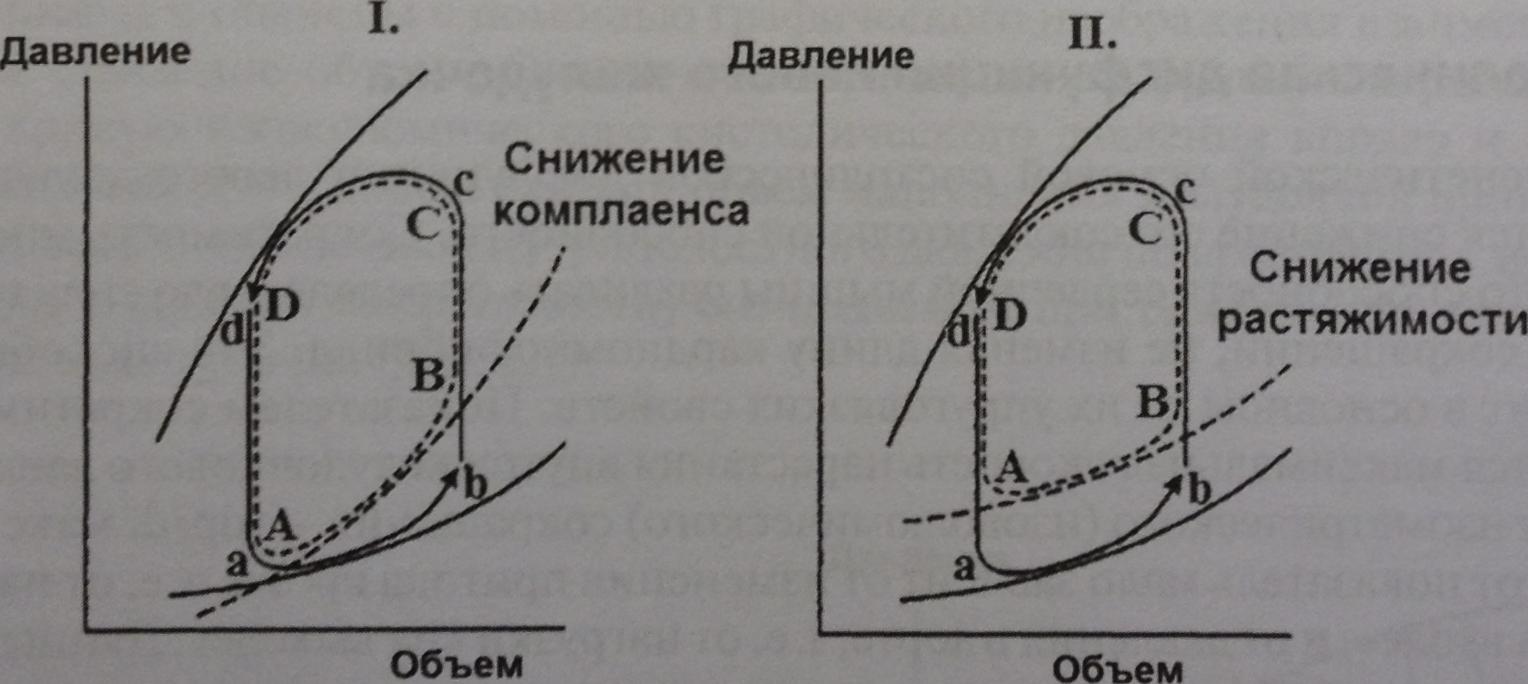
Анализ диастолической дисфункции левого желудочка с помощью петли «давление-объем»
На I фрагменте — снижение комплаенса левого желудочка детерминирует более крутой начальный подъем кривой его диастолического наполнения [сравнить уклоны отрезков а—b и А — В); степень уклона обратна пропорциональна комплаенсу; на II фрагменте — уменьшение растяжимости также характеризуется сдвигом вверх кривой диастолического давления в желудочке [сравнить положения а — b и А – В].Снижения комплаенса или растяжимости не обусловливают уменьшение ударного объема [с—d = С – D], но при этом оба этих фактора детерминируют повышение конечного диастолического давления [точки В]. В большинстве клинических случаев диастолическая дисфункция связана с уменьшением растяжимости и снижением комплаенса желудочка сердца
В норме диастолическое наполнение левого желудочка вызывает весьма незначительное повышение внутриполостного давления, хотя объем желудочка при этом увеличивается. Другими словами, кривая диастолического давления обычно достаточно «пологая». Однако при понижении комплаенса желудочка графически, в координатах петли «давление-объем», наклон кри-вой диастолического давления становится круче.
Петля «давление-объем» для нормального желудочка представлена циклом a-b-c-d. Если желудочек становится менее податливым, то его диастолическое наполнение начнется в точке А, а завершится в точке В. При этом повышенное конечное диастолическое давление в точке В вызовет увеличение давления в левом предсердии. Анализируя петлю «давление — объем», можно также понять разницу между комплаенсом желудочка и его растяжимостью. При уменьшении растяжимости желудочка для его заполнения до заданного объема требуется более высокое давление, что приводит к сдвигу вверх кривой диастолического давления, однако ее наклон остается неизменным, т. е. соответствие между AV и АР не изменяется. Повышение конечного диастолического давления является патофизиологической основой клинических проявлений сердечной недостаточности, развившейся в результате диастолической и систолической дисфункций.
Итак, наиболее распространен в клинической практике сочетанный вариант дисфункций. При этом сниженная сократимость всегда сопровождается нарушениями диастолического наполнения сердца, т. е. систолическая дисфункция всегда (!) возникает на фоне нарушенной диастолической функции. Не случайно поэтому снижение систолической функции является самым частым маркером диастолических расстройств. Диастолическая дисфункция может развиваться первично в отсутствие систолической дисфункции.
Резюме. Настоящий обзор посвящен обсуждению клинических, патофизиологических, прогностических различий у пациентов с двумя фенотипами хронической сердечной недостаточности (ХСН), представленными как систолическая или диастолическая дисфункция миокарда. Рассматриваются концептуальные модели формирования ХСН исходя из возможности существования двух различных в патогенетическом и прогностическом аспекте фенотипов дисфункции миокарда. Представлены данные о биомаркерной идентификации риска пациентов с ХСН в зависимости от величины фракции выброса левого желудочка.
Введение
Хроническая сердечная недостаточность (ХСН) как потенциально фатальная стадия любого кардиоваскулярного заболевания не только демонстрирует устойчивый рост в общей популяции, но и отличается существенными экономическими затратами системы здравоохранения в отношении улучшения клинического статуса пациентов, повышения качества их жизни, снижения риска наступления неблагоприятных клинических исходов (Mosterd A., Hoes A.W., 2007; McMurray J.J., 2010). Существенное снижение вероятности 5-летней выживаемости у пациентов с ХСН ишемического или неишемического генеза по сравнению с лицами без дисфункции миокарда придает этой проблеме высокую социальную значимость (Stewart S. et al., 2001; Brouwers F.P. et al., 2013). К сожалению, современные методы лечения ХСН пока не в состоянии обеспечить снижение смертности таких пациентов до популяционного порога независимо от возраста пациентов и этиологической природы заболевания (Yamamoto K. et al., 2009; Oudejans I. et al., 2011).
Одним из ключевых индикаторов тяжести дисфункции миокарда у пациентов с ХСН является величина глобальной фракции выброса левого желудочка (ФВ ЛЖ), характеризующая его сократительную способность (Kirkpatrick J.N. et al., 2007). В рутинной клинической практике ФВ ЛЖ достаточно просто детектируется с помощью трансторакальной эхокардиографии, которая отличается высокой чувствительностью к воспроизведению при повторных измерениях (Popescu B.A. et al., 2009). В соответствии с действующими клиническими соглашениями, величина ФВ ЛЖ 35–40%, а также те больные, у которых в результате терапии ХСН эта величина изменилась в сторону повышения и составила >45% (Blecker S. et al., 2014). Отметим, что клиническая оценка тяжести ХСН, основанная на верификации функционального класса (ФК) по классификации Нью-Йоркской кардиологической ассоциации (New York Heart Association — NYHA), часто не коррелирует с величиной ФВ ЛЖ и уровнем таких прогностических биологических маркеров, как галектин-3, фактор роста фибробластов-15 и N-терминальный фрагмент (N-terminal prohormone — NT-pro) мозгового натрийуретического пептида (NT-pro-МНУП) (Jarolim P., 2014; Yin Q.S. et al., 2014). Кроме того, подходы к диагностике и лечению двух фенотипических вариантов ХСН также существенным образом различаются (Dunlay S.M. et al., 2014; Subzposh F. et al., 2014). В этой связи складывается впечатление, что ХСН со сниженной и сохраненной ФВ ЛЖ, вероятно, не столько стадии эволюции одного заболевания, сколько различные фенотипы последнего со свойственными им клиническими исходами и прогнозом. Дискуссия вокруг этого предположения не проявляет исключительно академический характер, поскольку от точки зрения на этот вопрос зависит выбор тактики и стратегии лечения обоих фенотипов ХСН. Настоящий обзор посвящен обсуждению вопроса о патофизиологических эквивалентах формирования и прогрессирования двух фенотипических форм ХСН, представленных как преимущественно систолическая и диастолическая дисфункция миокарда.
Дефиниция фенотипов ХСН
ХСН определена как синдром, развивающийся в результате различных кардиоваскулярных заболеваний, приводящих к неспособности сердца обеспечить системный кровоток адекватно метаболическим потребностям организма, что сопровождается внутрисердечными и периферическими гемодинамическими сдвигами, кардиоваскулярным ремоделированием и нарушениями нейрогуморальной регуляции кровообращения (McMurray J.J.V. et al., 2012; Yancy C.W. et al., 2013). ХСН может являться результатом относительно длительной эволюции кардиоваскулярного заболевания. Вместе с тем прогрессирование ХСН может проявляться либо внезапным, либо постепенным усилением или появлением новых клинических симптомов дисфункции миокарда (Lindenfeld J. et al., 2010). Острая декомпенсация ХСН, повлекшая за собой госпитализацию, как правило, обусловлена сочетанием нескольких факторов, а именно: прогрессирование дисфункции миокарда, нейрогуморального дисбаланса, прогрессирование системного воспаления (McMurray J.J.V. et al., 2012; Yancy C.W. et al., 2013). При этом остро декомпенсированная ХСН рассматривается как самостоятельный синдром вне острой сердечной недостаточности (Gupta A. et al., 2014).
В зависимости от состояния глобальной сократительной способности миокарда принято выделять ХСН со сниженной ( 50%) ФВ ЛЖ. Можно согласиться с тем, что границы обоих фенотипов ХСН представляются достаточно условными, а попытки их четко определить выглядят несколько натянутыми (таблица). Тем не менее, рациональность подобного подхода все-таки имеет место быть. Предполагалось, что оба фенотипа представляют собой разные патогенетические стадии эволюции ХСН (Curtis J.P. et al., 2003). В качестве доказательства обычно приводили данные проспективных и обсервационных исследований, демонстрирующих различия в величине ожидаемой продолжительности жизни, показателях смертности и потребности в госпитализации вследствие прогрессирования ХСН у пациентов с сохраненной и сниженной ФВ ЛЖ (Cleland J.C.F. et al., 2000; Fonorrow G.C. et al., 2007; Ambedkar A.V. et al., 2009). Причем отмеченные различия сохранялись даже при коррекции данных в зависимости от основных причин смерти пациентов с ХСН, включая ишемические и неишемические (Iyngkaran P. et al., 2012; Grzywa-Celińska A. et al., 2013; Snyder M.L. et al., 2014).
| Характеристика | Фенотип «систолическая дисфункция» | Фенотип «диастолическая дисфункция» |
|---|---|---|
| Возраст пациентов | Превалируют лица молодого и среднего возраста | Превалируют пациенты пожилого и старшего возраста |
| Гендерные особенности | Превалируют мужчины | Превалируют женщины |
| Преобладающая этиология | ИБС, ДКМП, СД, АГ | АГ, анемия, ожирение, СД, ХОБЛ, ХБП, ГКМП |
| Глобальная ФВ ЛЖ | 45–50% | |
| КДО | Значительно увеличен | Не изменен, реже уменьшен |
| КСО | Значительно увеличен | Может быть увеличен |
| КДД ЛЖ | Значительно повышено | Повышено |
| Дилатация ЛП | Значительная | Умеренная |
| Тип ремоделирования ЛЖ | Эксцентрическая гипертрофия | Концентрическая гипертрофия, концентрическое ремоделирование |
| «Жесткость» ЛЖ | Не изменена или умеренно повышена | Значительно повышена |
| Соотношение E/Em | Обычно >15 ед., реже >8 ед. | Обычно >8 ед. |
| Концентрация МНУП/NT-pro-МНУП с отрицательным диагностическим значением | Обычно | |
О.Є. Березін
Резюме. Огляд присвячений обговоренню клінічних, патофізіологічних, прогностичних відмінностей у пацієнтів із двома фенотипами хронічної серцевої недостатності (ХСН), представленими як систолічна чи діастолічна дисфункція міокарда. Розглядаються концептуальні моделі формування ХСН виходячи з можливості існування двох різних у патогенетичному і прогностичному аспекті фенотипів дисфункції міокарда. Наведено дані щодо біомаркерної ідентифікації ризику пацієнтів із ХСН залежно від величини фракції викиду лівого шлуночка.
Ключові слова: хронічна серцева недостатність, систолічна дисфункція, діастолічна дисфункція, прогноз, клінічні наслідки.
Summary. The review is devoted to discussion of clinical, pathophysiological, prognostic differences in patients with two phenotypes of chronic heart failure (CHF), represented as systolic or diastolic myocardial dysfunction. The conceptual model of the formation of CHF based on the possible existence of two different pathogenetic and prognostic aspects of the phenotypes of myocardial dysfunction is discussed. Data on the biomarker risk identification in patients with CHF as a function of left ventricular ejection fraction are presented.
Key words: chronic heart failure, systolic dysfunction, diastolic dysfunction, prognosis, outcomes.
Адрес для переписки:
Березин Александр Евгеньевич
69121, Запорожье, а/я 6323
Запорожский государственный
медицинский университет,
кафедра внутренних болезней № 2







