Тазобедренный сустав — соответствует тип 1, подтипы А и В. Тип 2 А выявляется у детей в возрасте до 3 месяцев с физиологической задержкой оссификации крыши вертлужной впадины. Тип 2 В определяется у детей в возрасте после 3 месяцев, развитие сустава у этих детей требует наблюдения ортопеда. Тип 2 С соответствует предвывиху бедра, такие дети нуждаются в лечении, обеспечивающем условия для правильного развития сустава. Тип 3 А соответствует подвывиху бедра, в этом случае ультрасонографически определяют нормальную структуру хрящевой части крыши вертлужной впадины. При типе 3 В имеются признаки изменения этой структуры, что является плохим прогностическим признаком. Тип 4 — вывих, головка бедренной кости находится вне вертлужной впадины.
Лечение дисплазии Т. с. начинают с момента выявления патологических изменений. Новорожденным с первых же дней для устранения контрактуры приводящих мышц проводят лечебную гимнастику, заключающуюся в отведении ножек, согнутых в коленных и тазобедренных суставах. Пеленание ножек должно быть свободным. Для удержания их в разведенном положении применяют различные прокладки, подушку и конверт Фрейки. С этой же целью используются отводящие (абдукционные) раздвижные функциональные шины ЦИТО и другие, сохраняющие возможность движений в суставах нижних конечностей (кроме приведения бедер), что способствует формированию крыши вертлужной впадины. Наиболее благоприятный возраст для начала функционального лечения детей от 2–3 недель до 5–6 месяцев. Абдукционную шину снимают в среднем через 4–7 мес. Продолжительность лечения определяется сроками формирования крыши вертлужной впадины. При раннем начале лечения больные с дисплазией или подвывихом становятся на ноги и начинают ходить в те же сроки, что и здоровые дети. Удовлетворительные результаты могут быть достигнуты и при применении абдукционной шины на втором году жизни ребенка.
При вывихе бедра с высоким стоянием головки и резкой контрактурой приводящих мышц (т.е. чаще всего при поздней диагностике) лечение следует начинать сразу с вертикального вытяжения, используя абдукционную шину. Постепенно наращивают груз и увеличивают степень разведения конечностей. Начинать вытяжение следует с небольшого груза (300–500 г) на каждую ногу, ежедневно наращивая его на 100–200 г. Максимальный груз определяется по положению ягодиц (при поднимании их над кроватью). Срок применения вытяжения — от 3 до 12 нед. При раннем начале лечения врожденного вывиха бедра больные становятся на ноги еще в абдукционной шине в возрасте 8–11 месяцев. Ходить начинают или в шине, или после ее снятия, обычно в возрасте 12–15 месяцев. Однако консервативные методы лечения дисплазии Т. с. не всегда эффективны, например в случае интерпозиции капсулы сустава. Оперативные вмешательства при большинстве вывихов производят у детей старше 2 лет. Оперативное лечение показано также при невправимых вывихах уже в возрасте 1–2 лет, а также при осложнениях, которые отмечают после ранее вправленных с помощью консервативных методов вывихов.
Все оперативные вмешательства при врожденном вывихе бедра делят на внутрисуставные и внесуставные. К внутрисуставным операциям относятся передняя капсулотомия по Лудлоффу, открытое вправление без углубления впадины, открытое вправление с углублениями впадины, открытое вправление с корригирующей остеотомией бедра, операция по Скальетти и др. Внесуставными являются реконструктивные операции на основании подвздошной кости, реконструктивные операции на верхнем конце бедренной кости (варизирующие и деторсионно-варизирующие остеотомии), паллитивные операции.
При хорошо сформированной вертлужной впадине и развитой головке бедренной кости возможно простое открытое вправление. Операция эффективна в возрасте 2–4 лет при невыраженной антеторсии шейки бедренной кости. В случае недоразвития Т. с. открытое вправление вывиха сочетается с углублением впадины или формированием ее верхнего края.
При остаточных подвывихах бедра нестабильность Т. с. у детей в возрасте от 3 до 5 лет в 2/3 случаев обусловлена нарушением развития проксимального отдела бедренной кости и лишь в 1/3 — недоразвитием передневерхнего края вертлужной впадины. К 7–8 годам уже в 50% случаев, а к 10–12-летнему возрасту почти в 100% случаев показано оперативное вмешательство не только на бедренном, но и на тазовом компоненте сустава.
При умеренном недоразвитии вертлужной впадины у детей до 7–8-летнего возраста эффективны полные остеотомии в области основания подвздошной кости. Операция Киари предусматривает после остеотомии смещение головки бедренной кости вместе с вертлужной впадиной кнутри, операция Солтера — разворот впадины кнаружи (в последние годы ей отдается предпочтение). При мелкой впадине применяются двойная остеотомия таза по Поздникину (также в возрасте до 7 лет) и перикапсулярные ацетабулопластики по Пембертону, Коржу и др. (до 8–12 лет). У подростков и взрослых при подвывихах головки бедренной кости удовлетворительные результаты отмечены при корригирующей остеотомии бедра для центрации головки и остеотомии таза по Андрианову (пластика крыши впадины).
При высоком стоянии головки, сформировавшемся неоартрозе оперативное ее вправление с 8–10-летнего возраста мало перспективно Целесообразнее проведение корригирующей подвертельной двойной остеотомии с удлинением по Шанцу–Илизарову–Каплунову, позволяющей создать дополнительную точку опоры, сохранить подвижность в неоартрозе и ликвидировать функциональное укорочение конечности.
Лечебная физкультура применяется на всех этапах как консервативного, так и оперативного лечения врожденного вывиха бедра. Общими задачами использования средств ЛФК являются активизация деятельности основных систем организма и профилактика осложнений, связанных с гипокинезией; улучшение условий кровообращения в суставе и нижних конечностях: восстановление статико-динамических нарушений функции опорно-двигательного аппарата (восстановление подвижности в тазобедренном суставе и укрепление околосуставных мышечных групп). Родители ребенка должны быть проинформированы о необходимости выполнения специальных упражнений многократно в течение дня на протяжении всего курса лечения.
В период фиксации конечностей ребенка различными ортезами или шинами специальные физические упражнения направлены на укрепление отводящих мышц бедра. Детям до 3 лет рекомендуются пассивные и активно-пассивные движения в Т. с. на отведение. В первые месяцы жизни используют рефлекторные упражнения. В более старшем возрасте упражнения выполняются самостоятельно с постепенно возрастающей нагрузкой, например свободное разведение согнутых в коленных суставах ног проводится с дополнительным внешним сопротивлением движению за счет рук методиста или матери, растяжения резинового бинта, которым связывают бедра на уровне коленных суставов. Специальные упражнения делают несколько раз в день в сочетании с легким расслабляющим массажем (поверхностное поглаживание, потряхивание) приводящих мышц бедра. Помимо описанных выше специальных упражнений выполняют дыхательные и общеразвивающие упражнения для пояса верхних конечностей.
После завершения лечения в ортезах или отводящих шинах необходимо провести курс ручного массажа (12–15 процедур) ягодичных мышц и ног. Рекомендуются езда на велосипеде с широко поставленными педалями, физические упражнения в теплой воде, плавание, систематическое выполнение упражнений. Лечебная гимнастика направлена на восстановление функции сустава и повышение его стабильности. Используются свободные упражнения на сгибание, разгибание, отведение, внутреннюю ротацию в Т. с. в положении лежа: Одновременно назначают упражнения для укрепления отводящих мышц бедра. Не следует форсировать обучение ребенка ходьбе. Он встанет и пойдет самостоятельно, когда его нервно-мышечный аппарат будет готов к вертикальной нагрузке.
Основной целью восстановительного лечения после внутрисуставных операций на Т. с. является создание условий для перестройки структурных элементов сустава и его функций. Специальными задачами используемых средств ЛФК являются восстановление подвижности сустава, тренировка околосуставных мышц, постепенная подготовка к выполнению опорной и локомоторной функции.
При оперативных методах лечения врожденного вывиха бедра в послеоперационном периоде (иммобилизация) применяют общеразвивающие дыхательные упражнения, изометрическое напряжение мышц под гипсовой повязкой, свободные и свободные с отягощением движения в неиммобилизированных суставах.
После прекращения иммобилизации или использования стабильного остеосинтеза при остеотомии бедра или таза физические упражнения направлены на быстрейшее восстановление функции сустава. Для этого выполняются облегченные (активные с самопомощью) движения в тазобедренном суставе, физические упражнения в гидрокинезотерапевтической ванне в сочетании с ручным и подводным массажем. По мере восстановления подвижности в суставе добавляют упражнения, направленные на укрепление околосуставных мышечных групп и электростимуляцию ягодичных мышц. Необходимо помнить, что в результате остеотомии бедра может произойти перемещение точек прикрепления отводящих мышц бедра и наружных ротаторов, что приводит к их функциональной недостаточности. Поэтому большое внимание уделяют специальным физическим упражнениям, направленным на тренировку абдукторов бедра с постепенно возрастающим сопротивлением. Лечебная гимнастика проводится в положении лежа на спине, боку, животе, а также в коленно-кистевом положении (на четвереньках). Осевую нагрузку на ногу увеличивают постепенно при хорошей подвижности, функции ягодичных мышц, восстановлении костной структуры головки бедренной кости.
Варусная деформация шейки бедра (соха vara) проявляется функциональным уменьшением шеечно-диафизарного угла. В основе лежит патологическая перестройка на протяжении шейки бедренной кости или непосредственно в области ростковой зоны. Клинически отмечаются хромота, относительное укорочение нижней конечности, наружная ее ротация и приведение. Симптом Тренделенбурга положительный. Большой вертел смещается выше линии Розера–Нелатина, нарушена симметричность линии Шемакера и равнобедренность треугольника Брайента. Движения в Т. с. ограничены, особенно внутренняя ротация и отведение.
В раннем детском возрасте предпринимаются попытки остановить прогрессирование патологической перестройки в области шейки бедренной кости путем длительной разгрузки сустава в сочетании с лечебной гимнастикой, физиотерапевтическим и санаторно-курортным лечением. Консервативное лечение эффективно лишь при ранней диагностике. У детей старшего возраста и взрослых выполняют корригирующие остеотомии проксимального отдела бедра или операции, направленные на восстановление его опорности.
Врожденная вальгусная деформация (соха valga) характеризуется увеличением шеечно-диафизарного угла, встречается значительно реже. Клинически выявляются более низкое расположение большого вертела, некоторое удлинение конечности. При нарушении функции показана межвертельная варизирующая остеотомия.
Повреждения тазобедренного сустава — ушибы, травматические вывихи бедра, переломы головки и шейки бедренной кости, вертлужной впадины. Ушибы проявляются локальной болезненностью, ограничением подвижности в суставе. Возможны кровотечения в мягкие ткани, межмышечные гематомы Лечение консервативное.
Травматические вывихи бедра возникают обычно в результате непрямой травмы. В зависимости от положения головки бедренной кости по отношению к вертлужной впадине различают задние, передние и центральные вывихи. Помимо болей и ограничения функции сустава обращает на себя внимание вынужденное положение конечности (см. Вывихи). При задних вывихах конечность находится в положении сгибания, приведения и внутренней ротации, при передних — выпрямлена (или слегка согнута), отведена и ротирована кнаружи. Нередко удается пальпировать головку бедренной кости. При центральном вывихе с протрузией головки отмечается западение большого вертела.
На рентгенограммах головка бедренной кости выявляется вне вертлужной впадины. Для задних вывихов характерно увеличение длины рентгенологического изображения шейки бедренной кости (в результате ее внутренней ротации), для передних — увеличение размеров малого вертела, проекционное уменьшение длины шейки и увеличение шеечно-диафизарного угла (признаки наружной ротации бедра). При центральных вывихах различают трещины дна впадины и оскольчатые ее переломы с протрузией головки.
Лечение пострадавших проводится в стационаре. Перед транспортировкой осуществляют иммобилизацию, не изменяя фиксированного положения конечности. При свежих вывихах бедра вправление чаще производят по методу Кохера. Последующая разгрузка сустава осуществляется с помощью скелетного вытяжения с грузом 3–4 кг. Ходить с помощью костылей разрешают через 5–6 нед., нагружать конечность — не ранее чем через 3–4 мес. При трещинах дна вертлужной впадины применяют разгрузочное скелетное вытяжение по оси бедра. При переломах с протрузией головки для ее извлечения прибегают к вытяжению по оси шейки бедра.
В период пребывания больного на скелетном вытяжении после травматического вывиха бедра физические упражнения направлены на профилактику гипостатических осложнений, улучшение кровообращения в конечности. На фоне общеразвивающих упражнений используются свободные движения во всех суставах неповрежденных конечностей и голеностопном суставе травмированной ноги, кратковременные изометрические напряжения мышц бедра, ягодичных мышц на стороне поражения.
После снятия вытяжения разрешается ходьба при помощи костылей с частичной нагрузкой на ногу. Восстановление подвижности сустава проводится параллельно с повышением его стабильности за счет укрепления связочно-мышечного аппарата. Для увеличения подвижности в суставе в исходном положении лежа выполняют свободные движения (сгибание разгибание, отведение, ротация) в тазобедренном суставе без отрыва стопы от постели или кушетки. Для укрепления мышц используются длительные изометрические напряжения ягодичных мышц и мышц бедра, статическое удержание поднятой, отведенной, разогнутой ноги и др. Не разрешается выполнение движений махового характера и на растяжение связочного аппарата сустава, а также тренировка мышц с осевой нагрузкой на ногу.
При переломовывихах Т. с. лечебная гимнастика направлена на профилактику развития посттравматического коксартроза. Рекомендуется более длительная разгрузка сустава за счет костылей (до 6 мес. после травмы). В дальнейшем при длительной ходьбе и наличии болевого синдрома ходить рекомендуется с дополнительной опорой на трость.
После прекращения иммобилизации показаны физические упражнения в воде с использованием упражнений у бортика бассейна и элементов плавания, подводный и ручной массаж ягодичных мышц и мышц бедра, теплолечение, ультразвук. Лечебная гимнастика проводится в положениях лежа на спине, на боку, животе с применением свободных движений в тазобедренном суставе. Для укрепления мышц бедра применяется исходное положение стоя на здоровой ноге на возвышении. Выполняются удержание поднятой ноги вперед (в сторону, назад) в течение 3–5 с в чередовании со свободными маховыми движениями расслабленной ногой. В дальнейшем при проведении этих упражнений на область голеностопного сустава укрепляют манжету с грузом 250—500 г. В поликлинических условиях необходимо повторять курсы лечения 1–2 раза в год.
Заболевания. Воспалительные изменения в Т. с. преимущественно инфекционного происхождения (см. Коксит), могут протекать с преобладанием экссудативных или пролиферативных процессов. Возможно первичное поражение синовиальной оболочки с последующим вовлечением в процесс головки бедренной кости и вертлужной впадины либо вторичное (первично-костные формы коксита).
Наиболее ранними клиническими проявлениями являются боли в области сустава, ограничение подвижности с формированием миогенной контрактуры, повышение местной температуры. При гнойном и туберкулезном коксите в дальнейшем происходит разрушение костных структур, нередко с вывихом бедра, укорочением конечности и усилением ее порочного положения. Последствием гнойного коксита часто является костный анкилоз в порочном положении конечности. Для туберкулезного коксита более характерен фиброзный анкилоз. При разрушении суставной капсулы формируется абсцесс или флегмона параартикулярных тканей. Возможен переход в хроническую форму с образованием свищей.
Одним из первых рентгенологических признаков является остеопороз. Наличие очагов деструкции в костных элементах сустава указывает на активный воспалительный процесс. В последующем наблюдается разрушение суставных поверхностей. Важное значение имеет бактериологическое исследование экссудата. Пунктируют сустав спереди в проекции головки бедренной кости или снаружи над большим вертелом.
В остром периоде показана антибактериальная терапия в сочетании с иммобилизацией сустава. К оперативному вмешательству прибегают чаще при остром и гнойном коксите (артротомия с дренированием сустава). При обширных разрушениях проводят резекцию пораженных отделов, обычно головки и шейки бедра (т.е. дренирующая резекция) При исходе в анкилоз Т. с. в порочном положении конечности применяют внесуставные вмешательства (корригирующие остеотомии).
Дистрофические процессы в суставе развиваются чаще на фоне дисплазии, последствий травм, воспалительных процессов и обменных нарушений (см. Коксартроз).
Хондроматоз Т. с. встречается редко; проявляется периодической блокировкой и резкой болью. Лечение оперативное — удаление внутрисуставных тел (см. Хондроматоз).
Причины возникновения асептического некроза (см. Некроз кости асептический) головки бедренной кости различны. Проявляется он болями, хромотой, ограниченным движением (см. Пертеса болезнь). При неэффективности консервативного лечения (разгрузка сустава, физиотерапевтические процедуры) прибегают к оперативному вмешательству (корригирующие остеотомии, эндопротезирование, артродез).
Опухоли могут исходить из капсулы сустава (см. Синовиома), хрящевой и костной ткани. В проксимальном отделе бедра наблюдаются остеобластокластома, остеома, хондробластома, хондрома, хондросаркома, остеогенная саркома (см. Суставы, опухоли). Лечение оперативное: резекция с костно-пластическим замещением дефекта или эндопротезированием проксимального отдела бедра, экзартикуляция бедра.
Операции. Для дренирования и ревизии прибегают к артротомии. Остеосинтез или эндопротезирование осуществляются при медиальных переломах шейки бедренной кисти. С целью улучшения статики проводят корригирующие остеотомии проксимального отдела бедра. Артропластика применяется для восстановления подвижности сустава. С этой целью осуществляются различные варианты эндопротезирования. Для восстановления опорности бедра производится артродез (см. Суставы). При дисплазиях Т. с. помимо корригирующих остеотомий проксимального отдела бедра показаны реконструктивные операции на тазовом компоненте с целью увеличения степени покрытия головки бедра.

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
УЗИ тазобедренных суставов у грудничков до 6 месяцев считается совершенно безопасным и наиболее точным способом диагностики патологий врожденного типа при развитии опорно-двигательного аппарата. УЗИ дает достоверные и точные результаты даже в самом начале развития болезни, благодаря чему можно начать своевременное лечение. У маленьких детей это различные патологии, связанные с развитием тазобедренного сустава, это, в частности, дисплазия и недоразвитие. При наличии симптомов болезни врач назначает УЗИ.
Дисплазия у ребенка — это недоразвитость сустава, которая вызвана неправильным развитием и приводит к вывиху или подвывиху головки бедренной кости.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Причины и признаки дисплазии
Причиной появления заболевания может стать
- наследственность;
- недоношенность;
- многоплодная беременность;
- тазовое предлежание.
Такой тип диагностики проводится, если у ребенка есть следующие признаки
- разная длина ножек, заметно даже при визуальном осмотре;
- ограничение в бедре движения ножки ребенка;
- когда при разведении ножек слышны щелчки;
- асимметричность кожных складок;
- повышенный тонус в ногах.
Детям, у которых есть хотя бы один из этих признаков, делают УЗИ. Диагностика является абсолютно безопасной и проводится, как только грудничку выполнился 1 месяц.
Подготовка к УЗИ
Этот тип диагностики требует определенной подготовки. Чтобы получить достоверные результаты, малыш должен пребывать в неподвижном положении. За 30 минут до УЗИ нужно покормить ребенка.
Делать обследование лучше, когда малыш здоров и у него ничего не болит. А еще хорошо, чтобы он поспал и был в отличном настроении.
Проводить УЗИ тазобедренного сустава можно детям месячного возраста, так как этот метод не оказывает на детское здоровье негативного влияния. Ребенка кладут на кушетку, маме стоит взять одеяло, чтобы постелить, далее наносится на обследуемую область специальный гипоаллергенный гель. Доктор аккуратным движением проводит датчиком и осматривает бедра, мягкие ткани и прилегающие кости.
Противопоказания к проведению УЗИ
К данному методу диагностики существуют противопоказания, и их стоит учитывать. Главной причиной, по которой категорически не рекомендуется проверять нормы углов на УЗИ, это окостенение головки бедренной кости. Патология развивается у детей от 2 до 7 месяцев. Именно из-за этого специалисты рекомендуют делать диагностику, когда ребенку исполнился 1 месяц.
Если отклонения нормы углов выявлены на ранней стадии, то успешное и быстрое лечение обеспечено, и через некоторое время у малыша восстановится подвижность в правильном анатомическом порядке.
Как проводится расшифровка результатов?
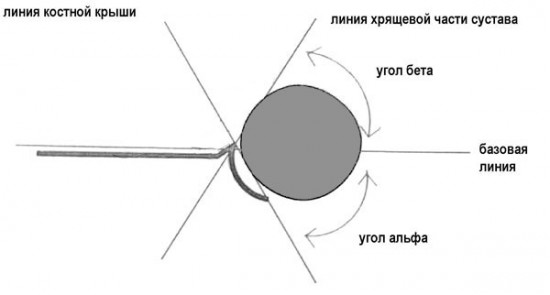
Расшифровка нормы углов осуществляется врачом-ортопедом. При помощи специальных фигур, которые сравниваются с распечаткой результатов, такой способ помогает определить, есть ли у ребенка дисплазия и какая ее степень. Основное внимание концентрируется на главной линии, ее проводят вначале ягодичной мышцы и по поверхности подвздошной кости.
Дисплазия у детей определяется, исходя из нормы углов бета и альфа. Бета углы нужны для оценки развития хряща в вертлужной впадине, а углы альфа — для костного купола. Только после оценки результатов врач может сделать выводы о том, на какой стадии пребывает дисплазия. Все данные сравниваются с таблицей нормы углов для детей.
Результаты
Такой тип исследования помогает врачу определить данные углов для детей до 8 — месячного возраста. Выяснить тип патологии сустава.
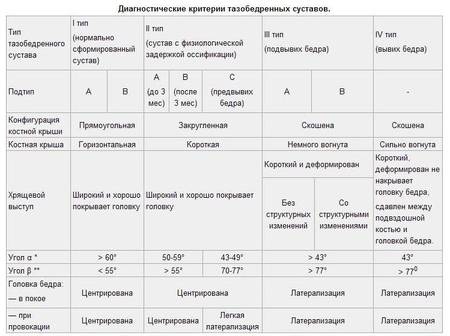
Классификация нормы углов
- Тип 1б — когда костный выступ находится в сглаженном состоянии, 1а — когда костный выступ заостренный. В этом случае дисплазия у детей не наблюдается. Норма углов: бета ниже 55, альфа выше 60 градусов.
- Следующий тип 2а и 2б выявляется у 3 месячного малыша — тазобедренный сустав считается незрелым. Углы: бета выше, чем 55, альфа градус — от 50 до 59. В данном случае наблюдается округлый костный выступ, головка центрированного типа, широкий хрящ, а костная часть покатая. Такая дисплазия требует наблюдения до 4 месяцев, после чего при необходимости можно начинать лечение.
- Тип 2с считается предвывихом — крыша костной части закруглена, однако, хрящевая часть плохо покрывает центрированную головку. Показатели углов: бета от 70 до 77, альфа 43 до 50 градусов. У детей данный показатель не является нормой и требует лечения.
- 3 тип — это подвывих. Угол бета выше 77, альфа выше 43. Хрящ практически не заметен, а головка в эксцентричном положении. У таких детей, начиная с 3 месяцев есть риск развития процессов дегенеративного типа, которые могут привести к появлению коксартроза.
- Последний 4 тип — это вывих бедра. Бета выше 77, альфа является равным 43 градусам. Такие показатели можно расценивать, как значительное превышение нормы. В таком случае ацетабулярная впадина пуста, а головка расположена вне суставной полости. Таким детям требуется незамедлительное лечение.
Итак, зачем же нужно УЗИ тазобедренных суставов для грудничков? Такой тип диагностики является практически единственным и наиболее точным для выявления дисплазии. Если патология выявлена на первом месяце жизни ребенка, ее можно легко вылечить при помощи специальных массажей.
2016-04-28
Врожденные отклонения вроде подвывиха, вывиха и дисплазии обнаруживаются благодаря проведению УЗИ тазобедренного сустава у грудничков.
Чаще эти болезни встречаются у недоношенных детей, но иногда заболевания передаются по наследству.
Диагностировать это отклонение в развитии ребенка важно. Игнорирование дисплазии чревато появлением артроза.
Что сигнализирует о дисплазии сустава?
Причиной врожденной неполноценности сустава может быть такое положение ребенка в утробе, когда он сидит тазом вниз.
У малыша может появиться дисплазия, если он полный и весит более 5 кг. Также эту болезнь может провоцировать токсикоз у беременной девушки юного возраста.
Грудничка, находящегося в группе риска, постоянно наблюдают, хотя он может оказаться совершенно здоровым.
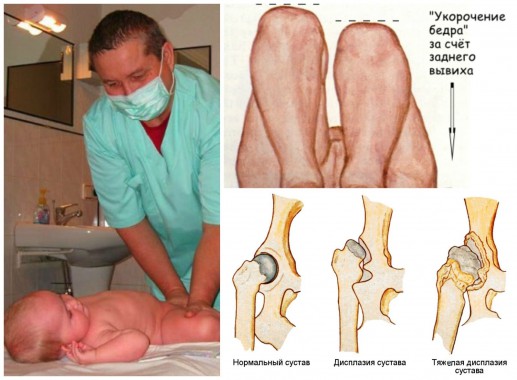
Обязанность следить за тем, не нарушена ли у новорожденного подвижность тазобедренных суставов, возлагается на ортопеда. Осмотры на предмет врожденной дисплазии будут проводить в течение года после рождения ребенка.
О дисплазии соединения тазовой и бедренной кости у новорожденных свидетельствует неправильные размещение и глубина кожных складок.
Врачебному осмотру подвергаются складочки под обеими ягодицами, под коленями и в паху. Дисплазию можно исключить, если все складочки схожи и образуются по одной линии.
Но по этому признаку точно диагностировать неполноценность сустава нельзя. У большинства новорожденных складочки на одной ягодице могут быть глубже, чем на другой.
Они становятся идентичны только через три месяца после рождения. Иногда дисплазия имеется и на левом, и на правом суставе, поэтому определить ее сложно.
При сравнении расположения коленных чашечек ортопед может заметить, что одна ножка у малыша несколько короче другой. Это уже очевидный симптом нарушения функциональности суставов.
Но он встречается редко, так как характерен только для новорожденных с тяжелой формой заболевания. В этом случае бедро уже вывихнуто, смещена назад головка кости.
Врач сможет точно определить дисплазию по симптому соскальзывания или «щелчка». Для этого ортопеду необходимо положить ребенка на спину и развести его ножки.
Если сустав работает полноценно, бедра новорожденного коснутся стола, образуя прямой угол в 90 градусов.
О наличии нарушений «скажет» особый щелчок, причем ножки будет невозможно развести до конца. Когда врач отпустит ножки ребенка, они вернутся в изначальное положение, совершая резкое движение.
Определить патологию вывиха этим способом можно только в течение двух первых недель после рождения малыша.
Что бедро новорожденного ограничено в движении, можно выявить через три недели после рождения ребенка.
При игнорировании этих симптомов дисплазии у новорожденного болезнь может прогрессировать. Ребенку будет трудно передвигаться.
Степень вывиха бедра и виды дисплазии
У новорожденных детей кости и хрящики еще хрупкие, развиты не до конца. Головку бедренной кости фиксируют на своем месте связки и хрящевой ободок, окружающий вертлужную впадину.
Если у грудничка имеются анатомические нарушения, хрящевой ободок недоразвит, вертлужная впадина плоская, а не шарообразная.
Дисплазия может быть разной степени выраженности. Собственно дисплазия суставов, то есть неполноценность их функционирования, выявляется только после проведения обстоятельной диагностики.
Предвывих можно обнаружить, если капсула сустава растянутая, а головка бедра смещена в сторону, но легко погружается на свое место.
Подвывих бедра – это следствие незначительного смещения головки кости относительно суставной впадины. В результате связки головки бедренной кости напрягаются и растягиваются.
О полном вывихе бедра грудничка свидетельствует максимальное смещение головки кости. Она выходит за границу вертлужной впадины, вверх или вперед.
Из-за этого верхняя часть хрящевого ободка приплюснута к головке кости и загнута внутрь. Оттого капсула сустава растягивается.
Дисплазия тазобедренного сустава представлена несколькими видами. Заболевание называется ацетабулярным, если нарушена функциональность исключительно вертлужной впадины.
В этом случае впадина перестает быть выпуклой и уменьшается, а ободок хряща выглядит недоразвитым.
Дисплазия бедренной кости у новорожденных – заболевание, при котором уменьшен или увеличен угол между шейкой бедра и его телом.
Ротационная дисплазия представляет собой нарушение конфигурации движения сустава. Все суставы бедра должны двигаться по своей траектории, тогда это норма.
Все перечисленные состояния позволяет диагностировать ультразвуковое обследование.
Если вовремя принять меры и сделать УЗИ, получится избежать перехода предвывиха в вывих и серьезных осложнений – искривления осанки, плоскостопия, сколиоза и остеохондроза.
Диагностика дисплазии суставов ультразвуком
На ультразвуковом обследовании соединительной ткани между бедренной костью и тазом новорожденного малыша нужно положить на бочок.
Затем ребенку необходимо помочь согнуть ножки и подержать их в таком положении, пока врач проводит осмотр.
Определенные участки бедра ребенка обработают гелем, не вызывающим аллергии, а затем начнут водить по ним датчиком ультразвукового оборудования.
После обследования одного бедра новорожденного перекладывают на другой бок и повторяют те же действия.
С целью увидеть на экране монитора сдвинута ли от центра головка сустава, бедро ребенка поднимают, прижимают к животику и поворачивают.
Так УЗИ тазобедренных суставов у детей позволяет точно диагностировать врожденную неполноценность сустава.
УЗИ желательно делать через полчаса после кормления ребенка, чтобы он случайно не срыгнул молоко во время процедуры.
Ультразвуковое обследование будет результативнее, если новорожденный малыш будет чувствовать себя комфортно и спокойно, то есть будет сытым и здоровым.
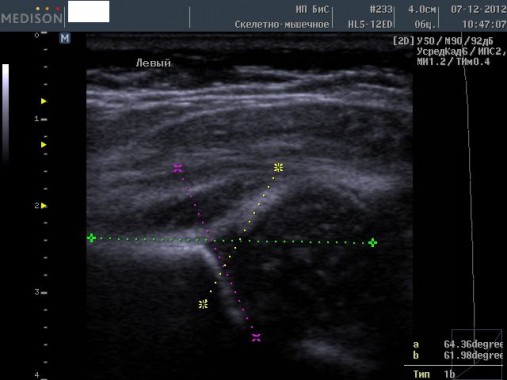
В ходе проведения УЗИ тазобедренных суставов у детей врач делает снимок, который отражает состояние сустава в переднезадней проекции. По полученному изображению врач измерит показатели альфа и бета углов.
Альфа-угол свидетельствует о степени подвижности и наклоне костной ткани вертлужной впадины.
Бета-угол отражает то же самое, но касательно хрящевой ткани. Норма первого показателя – более 60 градусов, второго – менее 55.
Расшифровка протокола УЗИ, если обнаружен подвывих, включает иные показатели углов.
Углы α и β будут отклоняться от нормы более чем на 20 градусов, то есть α составит более 43 градусов, а β – более 77.
Когда у ребенка вывих, расшифровка содержит следующие показатели углов: α – ровно 43 градуса, β – от 78 градусов.
Но если вертлужная впадина сустава у новорожденных еще не скошенная, а полукруглая, то наблюдается не подвывих или вывих, а дисплазия. При дисплазии определяют особые значения углов. Альфа-угол составит 43 – 59 градусов, а бета – 55 – 77.
Помимо этого, врач должен указать в протоколе обследования степень повреждения соединительной ткани бедра. Отметки «I тип A» или «I тип B» в заключении УЗИ – это норма.
Буква A говорит о том, что сустав сформирован нормально, а B – лимбус слегка укорочен, но центр не смещен.
Если норма развития суставов у новорожденных нарушена, врач поставит в протоколе II тип A (задержка развития), III тип A (крыша вертлужной впадины плоская, но структуру хряща нормальная) или III тип B (серьезные структурные изменения).
Дисплазия IV типа – самая тяжелая. При этом костная крыша сильно согнута внутрь, а хрящ – деформированный и укороченный.
Сделать УЗИ суставов новорожденному можно два раза за один месяц. Этот вид обследования бесполезно делать после 2-х месячного возраста малыша, потому что с этого момента головка бедренной кости начинает окостеневать.
Новорожденного, который относится к группе риска по дисплазии суставов или у которого имеются явные признаки этой болезни, стоит срочно осмотреть ультразвуком. Этот метод обследования не причинит ему вреда и предоставит точную информацию.







