Глубокие вены, которые находятся под мышцами, могут быть поражены заболеванием острого течения. Да, это именно тромбоз нижних конечностей , способный отравить жизнь любого человека.
Проявляется болезнь в виде образования сгустков, которые могут достигать размера, способного полностью закупорить просвет в сосуде.
При быстром течении, заболевание приводит к инвалидности. Если не предпринять мер по устранению патологии, то все может закончиться летальным исходом.
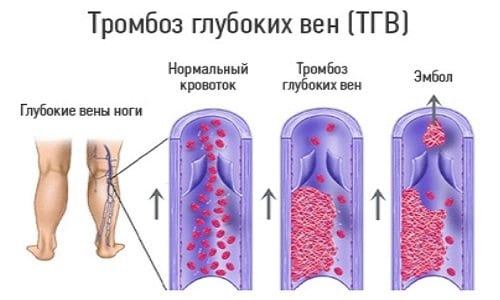
Более других не способны противостоять возникновению подобных сгустков сосуды голени. Образовавшиеся тромбы стараются прикрепиться к сосудистой стенке. Первые сутки они еще очень слабые и зачастую мигрируют с током крови.
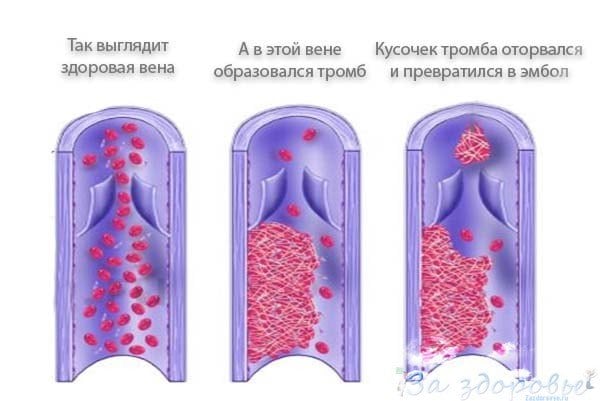
После того, как сгусток набирает достаточную твердость, его тело плотно прилегает к одной из стенок вен. Отсюда и возникает тромбоз глубоких вен нижних конечностей.
Проще говоря, болезнь представляет собой воспалительный процесс в месте, где образовался тромб. После чего, вследствие, сильного воспаления, возникают дополнительные сгустки. Их локализация происходит выше места, где закреплен первичный флеболит. Трансформация тромбоза в тромбофлебит происходит за 7 дней.
- Признаки и симптоматика
- От чего зависит течение болезни?
- В какой момент нужно посетить специалиста?
- Почему возникает тромбофлебит?
- Можно ли вылечить тромбофлебит глубоких вен?
- Физиотерапевтическое лечение заболевания
- Какие операции показаны при тромбозе
- Как питаться при тромбозе?
- Диагностика тромбофлебита
- Профилактические меры
- Что ждет пациента с тромбофлебитом?
- МКБ-10
- Общие сведения
- Причины тромбоза
- Симптомы тромбоза
- Осложнения
- Диагностика
- Лечение тромбоза глубоких вен
- Профилактика
- Факторы, способствующие тромбозу глубоких вен
- Клинические формы тромбоза глубоких вен
- Тромбоз вен голени
- Тромбоз подколенной вены
- Тромбоз подвздошно-бедренного сегмента (илеофеморальный флеботромбоз)
- Тромбоз нижней полой вены
- Диагноз глубокого венозного тромбоза
- Лечение тромбоза глубоких вен
Признаки и симптоматика
Ранние стадии предполагают, что тромбоз глубоких вен нижних конечностей протекает без явных симптомов. У каждого второго пациента болезнь развивается типично, первым проявлением считают легочный тромбоз.
Главные симптомы проявления болезни:
- температура тела в области пораженного участка выше, чем всего тела;
- боль распирающего характера в области пораженной вены;
- общая температура тела может достигать 39 градусов;
- ниже сгустка определятся внушительный отек, присутствует тяжесть в ногах;
- кожа может иметь синюшный оттенок с глянцем;
- поверхностные сосуды хорошо видны через кожный покров, так как часть крови из тромбированной вены отправляется в них.
Первые 48 часов пациент может отмечать слабые боли в икрах, которые становятся сильнее при пальпации или движении. Внизу голени может визуализироваться слабая отечность. Остальные симптомы могут вообще отсутствовать и проявиться лишь через несколько дней.
Подозрение на тромбирование предполагает проведение тестов Хоманса и Ловенберга. Пациент должен согнуть стопу в верх, при подобной патологии должна отмечаться боль в голени. Если сдавить пораженную конечность тонометром, то визуализируется боль при значении 80/100. Отсутствие патологии предполагает болезненность, если показатели почти в 2 раза больше.
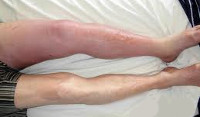
Если возникают проблемы всех глубоких вен нижних конечностей симптомы усиливаются. Боль становится резкой и почти не затихает, больная нога имеет внушительный отек, а кожа синеет (цианоз).
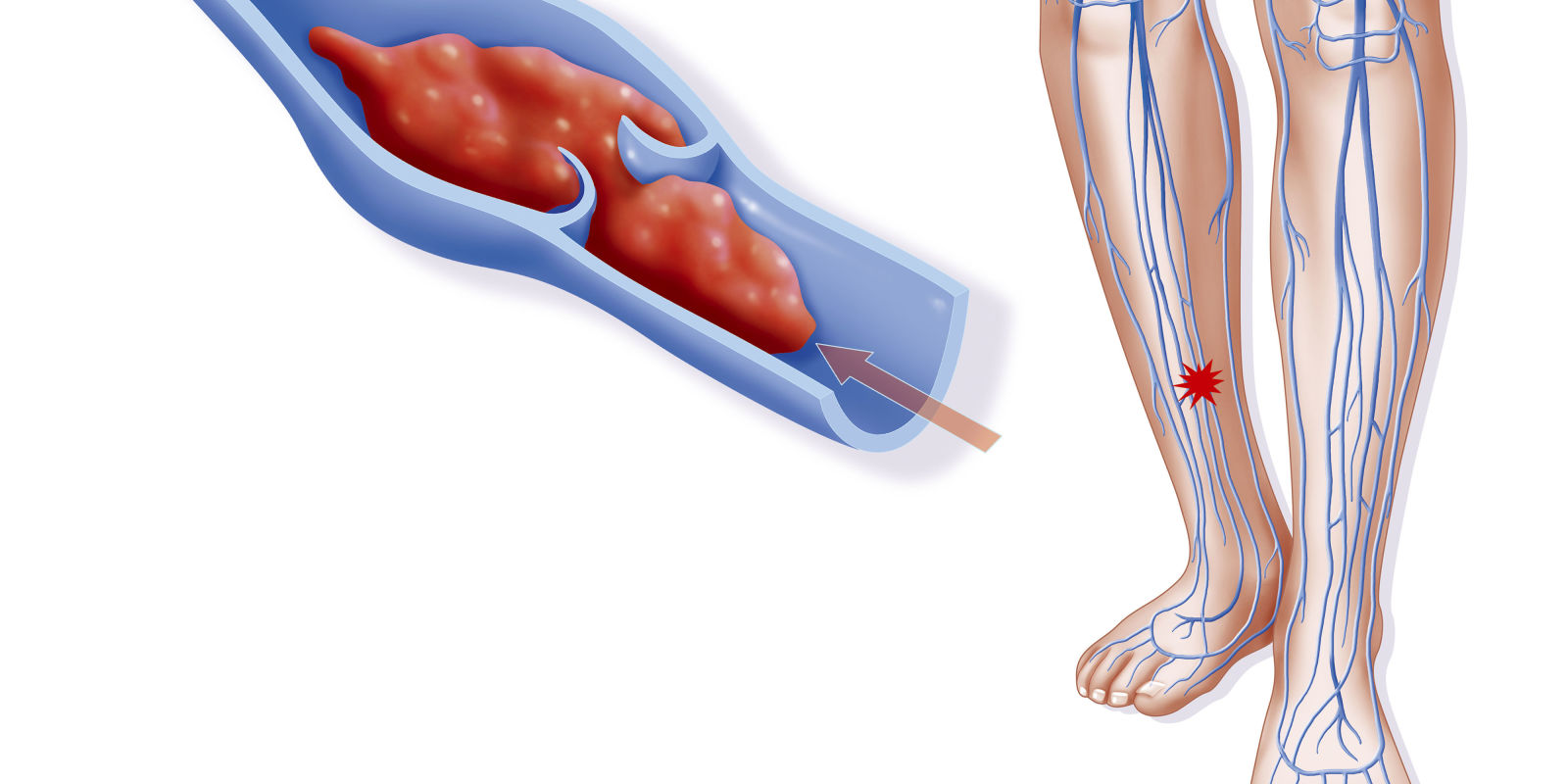
Выражение симптоматики обычно зависит от локализации тромбированного участка. Если патология расположена в верхней части, то цианоз, отек и болезненность будут гораздо сильнее. В такой ситуации очень велик риск, что тромб оторвется и повлечет за собой развитие ТЭЛА.
От чего зависит течение болезни?
Очень важна локализация флеболита , данное значение имеет влияние на дальнейшее развитие тромбоза.
Илеофеморальная форма предполагает отек нижней конечности от пятки до области паха, при этом боль и синева кожного покрова не проходят.
Если тромб расположился внизу голени, то боли у пациента слабые и приносят, лишь небольшой дискомфорт. Возможно их усиление из-за активных движений и физической нагрузки.
В первое время кожный покров будет отличаться глянцем и бледностью, в месте ниже возникновения тромбоза. Уже через несколько дней можно заметить выступившие поверхностные вены.
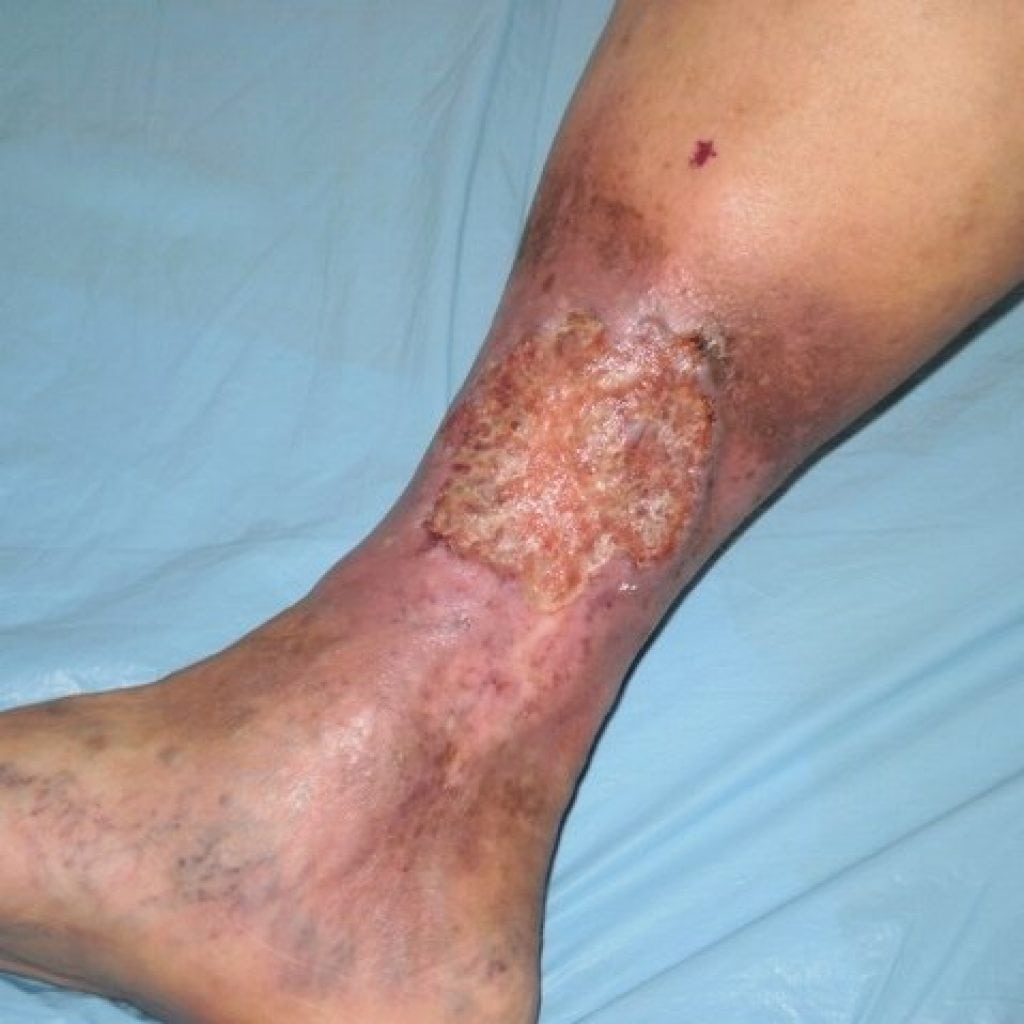
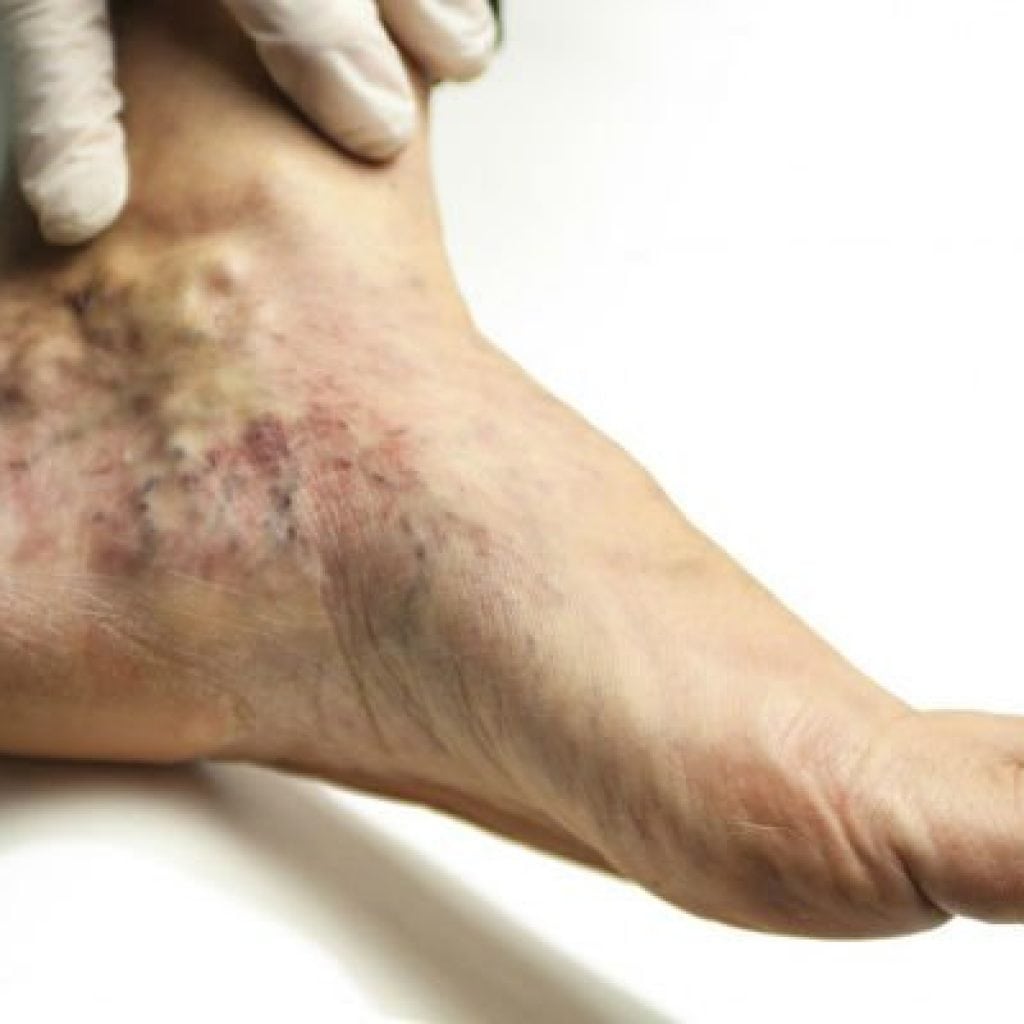
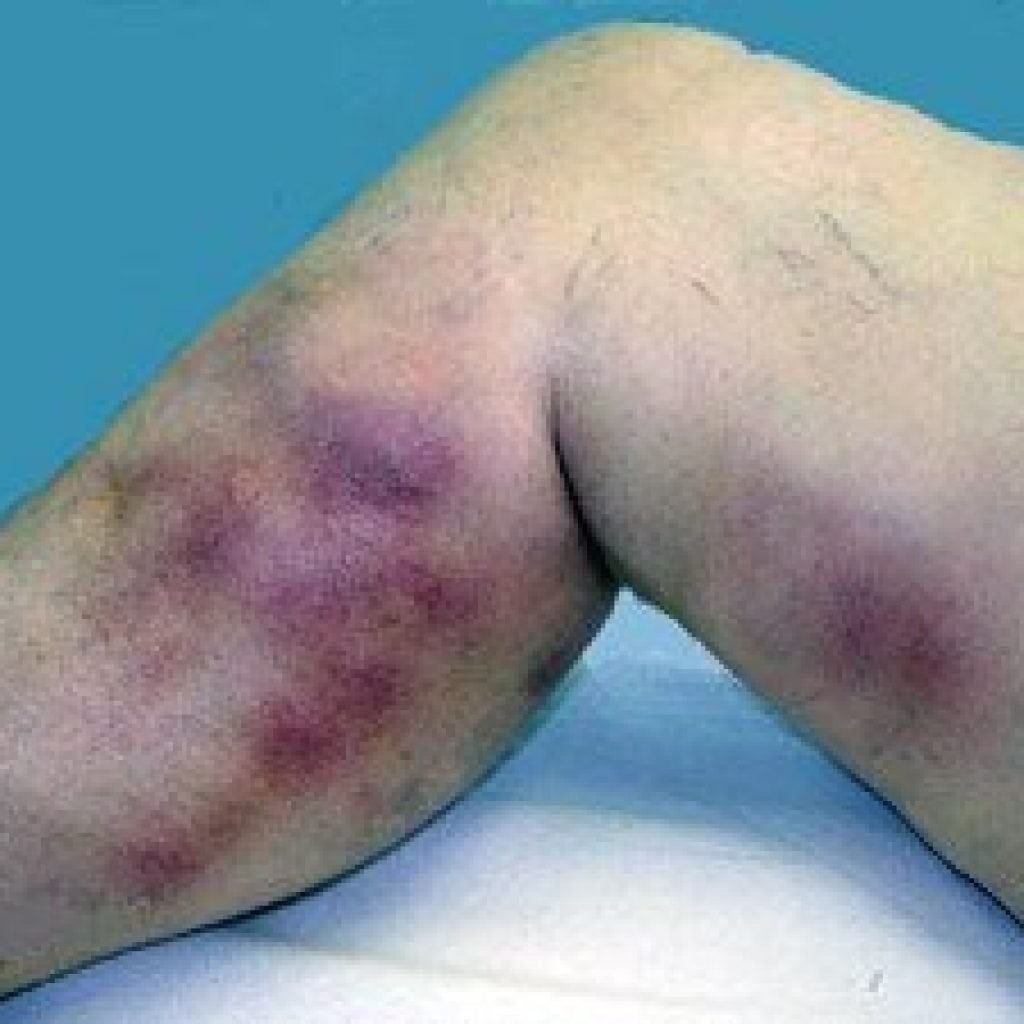
Больной не должен игнорировать симптомы коварной болезни, так как, на фото вы можно видит последствия. Лечение обязательно производить в стационаре, чтобы больной получил полный комплекс лечебной терапии.
В какой момент нужно посетить специалиста?
Тромбоз относят к смертельно опасным заболеваниям, которое требует обязательного посещения флеболога.
Важным фактором для срочного обращения к врачу считают излишне высокую свертываемость крови. При этом для данного явления нет никак внушительных оснований.
Обычно настораживают боли в нижней конечности, изменение оттенка кожного покрова. Не всегда при тромбозе отмечают синюшность, иногда патологию характеризует излишняя бледность в месте пораженной вены.
Почему возникает тромбофлебит?
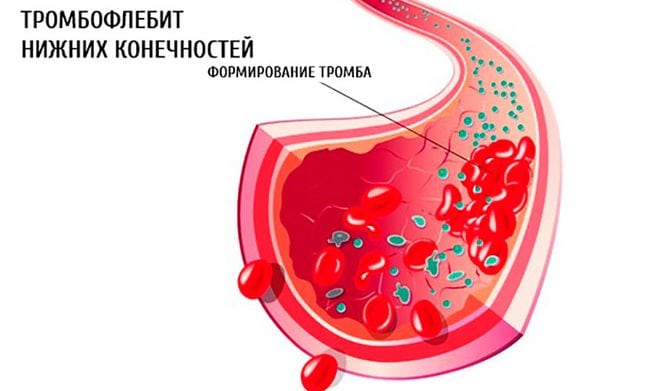
Заболевание относят к воспалительному процессу, который может проявиться, как осложнение варикозной болезни вен нижних конечностей, если её не лечили должным образом.
В большинстве случаев тромбоз проявляется с одной стороны, не затрагивая вторую конечность. Воспаление на проблемном участке возникает именно из-за образования флеболита.
Факторы, способствующие развитию тромбоза:
- онкологические заболевания;
- длительный постельный режим;
- наследственная предрасположенность;
- высокая свертываемость крови;
- постоянное нахождение в положении стоя или сидя;
- преклонный возраст или избыточный вес;
- период вынашивания ребенка.
Классификация по форме течения тромбоза
- Мигрирующий тромбофлебит. Отличается одновременным поражением группы сосудов. Воспаленные очаги возникают регулярно, но способны исчезать через промежуток времени. При этом после их рассасывания от них не остается следов.
- Острый тромбофлебит. Способен развиться всего за несколько часов, при этом будет резко выражена вся симптоматика.
- Хронический тромбофлебит. Течение заболевания постепенное, развитие патологии почти незаметно. Обострения возникают довольно редко.
Можно ли вылечить тромбофлебит глубоких вен?
Как только появляются первые симптомы заболевания, специалисты предполагают применение лечебной терапии для их устранения. В зависимости от анамнеза больного, лечение может быть консервативным или хирургическим. Для правильного выбора понадобится познакомиться с особенностями организма (ниже фото и лечение).



Меры, позволяющие значительно улучшить состояние пациента:
- Больная конечность должна находиться в состоянии покоя. Лучше, чтобы нога находилась на некой возвышенности по отношению ко всему телу.
- Препаратами первой помощи считают антикоагулянты , они активно борются с тромбами, не позволяют образоваться новым сгусткам крови. Чтобы применять подобные лекарственные средства, нужно иметь на руках показатели гемостаза. Последующий их контроль обязателен. Из препаратов медики отдают предпочтение таблеткам Варфарина, инъекциям Фраксипарина и Гепарину в различных формах выпуска.
- Для получения высокого терапевтического эффекта предполагается использование комплекса различных лекарств. Требуется назначить пациенту капсулы для обезболивания, снимающие воспаление, антиоксиданты, противомикробные средства, витаминные составы. Хорошо помогают растворы для улучшения реологических свойств крови.
- Назначение Пентоксифиллина позволит улучшить микроциркуляцию.
- Тромбофлебит нижних конечностей сложное заболевание, поэтому для снятия боли и улучшения качества свертываемости крови, недостаточно применять препараты в виде мази или геля. В дополнение всегда принимают таблетки и уколы.
- После указанных выше манипуляций идет новая стадия лечебного процесса. Пациенту подбирают компрессионное белье и предполагают наличие активных движений в его жизни. Эластичный бинт позволяет снять отечность в проблемной области и снизить болевые ощущения. Длина корректируется с учетом индивидуальной особенности, а компрессию выбирают от 23 до 32 мм. рт. ст . Если у больного тромбофлебит в бедренной вене, то приобретают длинные чулки, они достигают паховых складок. Если предполагают постоянное ношение подобного белья, то модель не будет зависеть от типа заболевания. В таком случае специалисты предполагают белье компрессионного типа не выше коленного сустава.
Подобное лечение способно дать хорошие результаты, у пациентов уходят отеки и исчезают болезненные ощущения. Гиподинамия всегда влечет за собой образование новых тромбов, по этой причине больного просят больше ходить.
Если у больного первично выявлен тромбоз нижних конечностей, то на лечении он должен находиться 6 месяцев. Повторное проявление заболевание увеличивает длительность терапии до года. Обострение при тромбофлебите предполагает госпитализацию с постельным режимом длительностью 10 дней.
Физиотерапевтическое лечение заболевания
Если у пациента отсутствуют индивидуальные реакции на пиявок, то с недугом хорошо справляется гирудотерапия. Уже после нескольких сеансов отмечается облегчение состояния больного. Конечно, специалисты чаще обращаются за помощью к стандартным процедурам.
- магнитотерапия –магнитные поля положительно влияют на качество кровяного состава;
- электрофорез – препарат лекарственного назначения поступает через кожный покров при помощи электрического тока;
- парафиновые аппликации – оказывают лечебный эффект, если присутствует риск образования трофической язвы. Острое течение заболевания не предполагает использование этой терапии;
- УВЧ – электрические поля высокой частоты благотворно воздействуют на пораженный участок. Происходит стимуляция оттока лимфы, улучшается кровообращение;
Какие операции показаны при тромбозе
При условии, что консервативная терапия не дала положительного результата, а у пациента присутствует угроза образования эмболических осложнений, обращаются за помощью к хирургам.
Возможно проведение операции открытого типа или эндовасклярных.
- Пришивание нижней вены. При отсутствии возможности имплантации фильтра, наличии большого количества тромбов или частых рецидивах прибегают к данной методике. На область патологического участка накладывают профильный зажим и пришивают его. Таким образом, перекрывается часть канала, остается лишь просвет для осуществления нормального кровотока. Конечно, у методики есть и недостаток, отток кровяной массы из вен нижних конечностей будет осуществляться не так качественно.
- Кава-фильтры. Эти «ловушки» устанавливают в вену, когда тромбы производят активное движение по вене. Методика стала спасением для больных, которые не могут принимать антикоагулянты. Когда отсутствует эффективность от приема медикаментов, больному имплантируют фильтр в нижнюю полую вену. Тем самым, обеспечивают гарантию от развития тромбоэмболии. Чаще всего операция проводится через нижнюю полую вену, но в практике медиков есть случаи, когда фильтр вводили через верхнюю вену.
- Пликация нижней полой вены. Подразумевает пришивание стенки пораженного сосуда при помощи металлических скрепок.
- Тромбоэктомия. Обычно хорошо справляется с тромбами на ранней стадии тромбоза. Если у пациента уже развился тромбофлебит, то подобные манипуляции запрещены.
- Катетер Фогарти. Его установка позволит удалить тромбы, с момента образования которых не прошло недели. Незафиксированные сгустки хорошо поддаются этой терапии.
После любой из перечисленных операций требуется ношение эластичного бинта или компрессионного трикотажа. Первые 3 дня после хирургического вмешательства снимать их категорически запрещено. Слишком велик риск образования новых сгустков в пораженной области.
Несмотря на множество народных советов, обращаться к их помощи не нужно! Самолечение сомнительными настоями и отварами может повлечь летальный исход. Тромбофлебит должен наблюдаться специалистом и предполагает постоянный контроль за показателями крови.
Как питаться при тромбозе?
Эффект от лечения будет зависеть от рациона больного, так как подобным пациентам показана лечебная диета. В рацион должно быть включено достаточно фруктов и овощей. В них содержится много клетчатки, а она способствует укреплению стенок сосудов.
Про соленую и острую пищу стоит забыть, подобные блюда препятствуют естественному выведению жидкости из организма. Также, объем циркулирующей крови способен расти из-за вредной еды, что негативно сказывается на самочувствии.
Чтобы предотвратить образование новых сгустков и помочь разжижению крови, важно включить в рацион продукты, в которых много витамина Е. Сюда относят льняное масло, рыбий жир и морепродукты. Вопросы по питанию и разрешенным продуктам стоит задать своему врачу, он выдаст памятку с советами по сбалансированному рациону.
Диагностика тромбофлебита
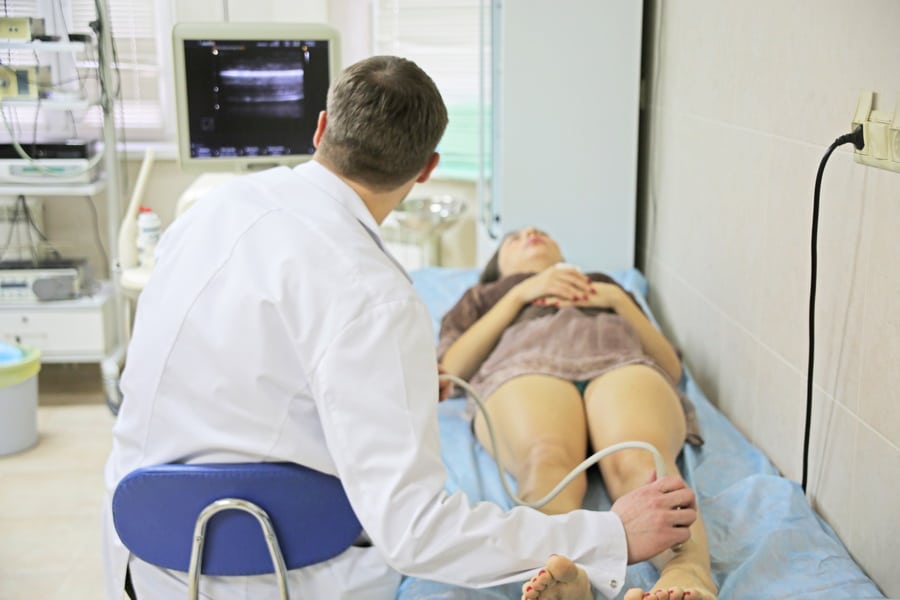
На сегодняшний день выявлены 2 результативные методики по диагностированию состояния сосудов. Специалисты полагаются на результат дуплексного сканирования и анализ крови на Д-димер.
Когда описание дуплексного исследования не вызывает доверия, то предстоит проведение рентгеноконтрастной флебографии. Также, к этой методике обращаются, если у пациента подозревают тромбоз выше паховой складки.
Для того, чтобы на снимке точно определялась локализация тромба, предстоит введение контраста через вену. У такого простого способа больше информативности, чем у ультразвукового исследования. Особые случаи предполагают проведение МРТ или КТ-ангиографии.
Из-за того, что проявление заболевания может быть схоже с иными патологическими процессами, предполагают дополнительное обследование. К примеру, только метод дифференциальной диагностики поможет исключить наличие кисты Бейкера, болезни Бюргера, острой эмболии.
Часто болезненность икорных мышц возникает из-за неврологических процессов в седалищном нерве. Подобная боль преследует пациента постоянно, можно отметить проблемы с чувствительностью, небольшое атрофирование тканей.
При опухолевых процессах, артрите, лимфостазе, миалгии и миозите может быть отмечена схожая клиническая картина. По этой причине только комплексное обследование поможет найти истинную причину воспалительных процессов и закупорки вен.
Профилактические меры
После прохождения лечебной терапии больной не должен забывать про осторожность. Теперь ему не стоит носить неудобную обувь или одежду, которая оказывает излишнее давление на зону нижних конечностей. Лучше заняться спортом, но не силовыми видами. Особенно хорошо принимать эту меру пациентам с избыточным лишним весом.
Больной должен понимать, что наличие тромбоза предполагает полный отказ от всех вредных привычек. Из-за пагубных пристрастий можно получить плачевные последствия.
Отмечается, что спать хорошо с приподнятыми ногами, в такой позе конечности отдыхают. Если нет противопоказаний, то допустимо иногда делать массаж проблемной области.
Из всего написанного следует, что тромбоз глубоких вен нижних конечностей не позволяет легкомысленности.
Возможные осложнения слишком серьезны, чтобы заниматься самолечением. Важно вовремя посетить сосудистого специалиста и начать лечебную терапию. Это поможет в дальнейшем быть активным и жизнерадостным человеком.
Что ждет пациента с тромбофлебитом?
Как и при любом заболевании, только своевременное и верное лечение может позволить давать благоприятные прогнозы. Если у пациента не последовало лечебной терапии после диагностирования, то пятая часть больных, в скором времени, получает тромбоэмболию легочной артерии . К сожалению, у ряда пациентов этой группы все заканчивается летальным исходом.
Также, коварен и недолеченный тромбоз, ведь следующие 3 месяца после такого лечения, есть риск получения ТЭЛА. Дополнительная патология диагностируется у половины подобных больных.
К осложнениям тромбофлебита относят гангрену, инфаркт, инсульт.
Как отмечают сами пациенты, терапевтический эффект достигает своего пика, если обращение к флебологу было произведено на ранней стадии. У них не успевают образоваться множественные сгустки, которые приходиться убирать радикально. Но, даже запущенные случаи могут хорошо закончиться.
Больные после хирургического вмешательства отметили, что реабилитационный период не был затяжным. При этом все проблемы, связанные с тромбозом, исчезли, и болезни ног для них ушли в прошлое.
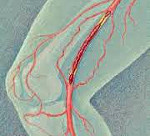
Тромбоз глубоких вен – это состояние, при котором в венах образуются кровяные сгустки (тромбы), препятствующие нормальному току крови. Клиническая симптоматика тромбоза глубоких вен включает распирающие боли, отечность, синюшность кожи, поверхностную гипертермию, болезненность при пальпации пораженной вены, набухание поверхностных вен. Окончательный диагноз устанавливается по данным УЗДГ вен нижних конечностей и дуплексного сканирования; для оценки микроциркуляции проводится реовазография. Лечение тромбоза глубоких вен проводится гепарином под контролем коагулограммы; при необходимости осуществляется хирургическое удаление образовавшегося тромба.
МКБ-10
Общие сведения
Тромбоз глубоких вен – это патология в основе которого лежит нарушение венозного кровообращения вследствие закупорки сосуда кровяным тромбом. В клинической флебологии тромбоз глубоких вен нижних конечностей встречается чаще, чем венозные тромбозы других локализаций. Тромбы могут образовываться не только в глубоких, но и в поверхностных венах, однако тромбоз поверхностных вен (поверхностный тромбофлебит) редко становится источником серьезных проблем. В отличие от тромбофлебита, тромбоз глубоких вен требует неотложной медицинской помощи в связи с риском развития опасных для жизни пациента осложнений.

Причины тромбоза
Для развития заболевания необходимо сочетание нескольких факторов:
- повреждение внутренней выстилки венозной стенки в результате воздействия механического, химического, аллергического или инфекционного агента;
- нарушение системы свертывания крови;
- замедление тока крови.
При некоторых обстоятельствах вязкость крови увеличивается. Если на стенках вены есть препятствия для нормального тока крови, увеличивается риск образования тромбов. Мелкий тромб, образующийся на венозной стенке, вызывает воспаление и дальнейшее повреждение стенки вены, которое становится причиной образования других тромбов.
Возникновению тромбоза глубоких вен способствуют застойные явления в венах нижних конечностей. Причиной застоя становится неподвижность или малоподвижность человека в течение долгого времени. Пусковые факторы при тромбозе глубоких вен:
- травма, операция, чрезмерное физическое напряжение;
- инфекционное заболевание;
- длительная неподвижность при состояниях после хирургического вмешательства, неврологических и терапевтических заболеваниях;
- период после родов;
- прием пероральных гормональных контрацептивов;
- злокачественные опухоли (особенно – рак желудка, легких и поджелудочной железы);
- ДВС-синдром.
Риск развития заболевания увеличивается при продолжительном неподвижном положении с опущенными вниз ногами. Так, на Западе существуют термины «синдром экономического класса» и «телевизионный тромбофлебит». В первом случае речь идет о людях, у которых тромбоз глубоких вен развился после длительного перелета. Во втором – о пожилых пациентах, у которых заболевание появилось после долгого сидения перед телевизором. И в том и в другом случае пусковым фактором стало длительное пребывание в позе сидя с согнутыми ногами, при котором создаются препятствия нормальному венозному оттоку.
Возврат крови по венам в значительной степени обеспечивается сокращением мышц. После операций и при некоторых хронических заболеваниях пациент долгое время остается практически неподвижным. В результате в нижних конечностях развиваются застойные явления, приводящие к тромбозу глубоких вен.
При приеме оральных контрацептивов, болезнях крови, злокачественных опухолях тромбоз в значительной степени обусловлен гиперкоагуляцией (повышенной свертываемостью крови). В отдельных случаях нарушение кровотока в глубоких венах может свидетельствовать о болезни Бюргера (облитерирующем тромбангиите аллергического генеза).
Как правило, тромбоз глубоких вен развивается в области нижних конечностей. Однако, иногда наблюдаются и тромбозы глубоких вен в области рук, которые возникают при воздействии следующих пусковых факторов:
- катетеризация вен верхних конечностей. Катетер, находящийся в вене длительное время, вызывает раздражение венозной стенки и приводит к образованию тромба;
- имплантированный кардиофибриллятор или электрокардиостимулятор;
- злокачественное новообразование в области вены;
- чрезмерная нагрузка на верхние конечности у спортсменов (бейсболистов, пловцов, тяжелоатлетов). Заболевание развивается из-за сдавления глубоких вен верхних конечностей натренированными мышцами плечевого пояса.
Симптомы тромбоза
Симптомы зависят от локализации тромба. Примерно в половине случаев кровь через систему коммуникантных вен оттекает в подкожные вены, кровоток частично восстанавливается, и тромбоз глубоких вен протекает бессимптомно. У остальных больных наблюдается один или несколько следующих симптомов в различных сочетаниях:
- распирающие боли в пораженной конечности;
- боль при пальпации, усиливающаяся по ходу вены, в которой образовался тромб;
- отеки;
- местная гипертермия;
- синюшность кожных покровов пораженной конечности;
- набухшие поверхностные вены.
О перенесенном тромбозе могут свидетельствовать развитые венозные коллатерали в нижней части живота, в области тазобедренных суставов, бедра и голени.
Осложнения
Исходом тромбоза глубоких вен может стать хроническая венозная недостаточность, в результате которой развиваются отеки нижних конечностей и нарушения трофики (липодерматосклероз, экзема, трофические язвы).
Самым опасным осложнением тромбоза глубоких вен является тромбоэмболия легочной артерии. Оторвавшиеся кусочки тромбов вместе с током крови двигаются в легкие, попадают в легочную артерию и вызывают ее эмболию (закупорку). Нарушение кровотока в легочной артерии приводит к развитию острой дыхательной и сердечной недостаточности и может стать причиной смерти пациента. В случае, когда кусочком тромба закупоривается мелкая ветвь легочной артерии, развивается инфаркт легкого.
Диагностика
Современная флебология располагает хорошей технической базой для проведения оценки венозного кровотока и диагностики тромбоза глубоких вен. Как правило, диагноз устанавливает флеболог. Он проводит жгутовые пробы (эластическое бинтование ног по специальной методике), в том числе – маршевую пробу, при которой на ногу больного от пальцев до паха накладывается эластический бинт. Затем пациент некоторое время ходит. Распирающие боли и не спавшиеся после проведения пробы подкожные вены указывают на тромбоз.
Для оценки кровотока в глубоких венах применяется флебография, дуплексное сканирование и УЗДГ вен нижних конечностей и радионуклидное сканирование. Оценка состояния микроциркуляции проводится по данным реовазографии нижних конечностей.
Лечение тромбоза глубоких вен
В связи с риском развития опасных осложнений больные с тромбозом глубоких вен обязательно госпитализируются. Назначается строгий постельный режим. Пораженной конечности придают возвышенное положение. Чтобы предотвратить образование новых тромбов, пациенту назначают гепарин (обычно – в течение недели). Затем больного переводят на «мягкие» антикоагулянты (варфарин). Курс лечения варфарином продолжается 6 месяцев. Для контроля за состоянием системы свертываемости крови пациенту периодически проводится коагулограмма.
Тромболитические препараты эффективны только на ранних стадиях формирования тромба. В поздние сроки тромболитическая терапия опасна из-за возможной фрагментации тромба и развития тромбоэмболии легочной артерии. При выраженных нарушениях кровообращения в конечности показана тромбэктомия.
Профилактика
Мероприятия, направленные на предупреждение тромбоза глубоких вен, заключаются в исключении факторов риска, использовании эластических чулок, ранней двигательной активности пациентов в послеоперационном периоде. В ряде случаев после операции назначают малые дозы ацетилсалициловой кислоты и гепарина, уменьшающих свертываемость крови.

По современным представлениям тромбоз глубоких вен (ТГВ) и его осложнение – тромбоэмболия легочной артерии (ТЭЛА) являются проявлениями одного заболевания – венозной тромбоэмболии. Ежегодно в 25 странах Европы регистрируют более 680 000 случаев ТГВ, более 430 000 случаев ТЭЛА, более 540 000 человек погибают вследствие тромбоза глубоких вен. ТЭЛА является причиной примерно 10–12% всех смертей в стационарах. При этом у 70–80% этих больных клинический диагноз ТЭЛА не устанавливается, поскольку в большинстве случаев ТГВ протекает бессимптомно. Нередко массивная ТЭЛА возникает внезапно и является первым проявлением тромбоза глубоких вен. Таким образом, ТГВ и ТЭЛА безусловно относятся к широко распространенным и социально значимым заболеваниям.
Глубокие вены нижних конечностей располагаются между мышцами. По ним осуществляется основной отток крови, до 85-90%. По количеству их обычно шесть, и располагаются они рядом с соответствующими артериями. Кроме того, имеются и дополнительные венозные образования, залегающие в мышцах, так называемые венозные синусы, в которых депонируется некоторое количество крови. Глубокие вены связаны с поверхностными посредством перфорантных вен, которые по размерам небольшие, содержат клапаны. Количество клапанов в глубоких венах различно, их больше на голени, меньше на бедре. Самым узким местом является подколенная вена, так как в этой области нет других глубоких вен. Именно при ее тромбозах возникают наибольшие проблемы с венозным оттоком.
Почему развивается венозный тромбоз
Основная причина тромбозов глубоких вен – застой крови, травматические повреждения, склонность крови к гиперкоагуляции. Часто тромбы образуются после переломов голени и бедра, особенно если методом их лечения является операция. Но даже и без операции можно предположить, что вены травмируются отломками костей, что вызывает воспалительные изменения с присоединением локального тромбоза. Кроме того происходит сдавление сосудов излившейся кровью из места перелома. Известно, что при переломах костей голени в межмышечный массив может излиться до 1 литра крови, при переломах бедра до 1.5 литров.
После хирургического лечения других заболеваний на органах брюшной полости, грудной полости и.т.п. – возникают условия для повышения способности крови к свертыванию.
Врожденные изменения венозной стенки или клапана, когда имеются дополнительные образования внутри сосуда, нити, хорды и т. п., которые изменяют ламинарное течение крови в этих местах. К сожалению, диагностика таких причин тромбозов еще очень редка, в связи с тем, что для распознавания нужны суперсовременные УЗИ аппараты.
В группе риска развития тромбозов находятся лежачие больные, обезвоженные, переносящие большие операции, травмы, имеющие изначально хроническую венозную недостаточность, опухолевые процессы.
Наиболее частыми факторами риска тромбоза, составляющими около 50% всех случаев, являются хирургические вмешательства, травма и иммобилизация. Примерно 20% случаев связано с онкологическими заболеваниями. Оставшиеся 30% составляют так называемые идиопатические тромбозы (с невыясненной причиной). Однако при систематическом поиске у больных с тромбозами у 25–50% из них могут определяться те или иные генетически обусловленные нарушения факторов свертывающей системы крови – тромбофилии. Больные с наследственными и приобретенными формами тромбофилий имеют чрезвычайно высокий риск тромбоэмболических осложнений. Однако до первого манифестирования тромботических осложнений тромбофилии обычно не диагностируются.
Симптомы и диагностика тромбоза глубоких вен

При подозрении на этот диагноз, как правило, нужна госпитализация. При сомнениях в диагнозе – часто может помочь ультразвуковая диагностика. Тромбозы мелких вен даже таким способом увидеть не удается. Допплерография, как правило, малоинформативна при тромбозах глубоких вен. Лечение лучше проводить в стационаре.
Диагностика тромбозов крайне трудна. В первую очередь это связано с отсутствием клинической симптоматики. По некоторым данным на 1000 венозных тромбозов только 100 имеют какие-либо клинические проявления. Из них у 60 пациентов разовьется ТЭЛА, но только в 10 случаях она будет иметь клинические признаки. Следует признать, что на сегодня не существует ни одного клинического симптома, лабораторного или инструментального признака, которые со стопроцентной достоверностью говорили бы о наличии ТЭЛА и ТГВ. Клинические проявления тромбоза и результаты ультразвукового исследования могут быть основанием для правильной диагностики венозных тромбозов. Клиника тромбоза глубоких вен складываются из комплекса симптомов, характеризующих внезапно возникшее нарушение венозного оттока при сохраненном притоке артериальной крови конечности. Отек, цианоз конечности, распирающие боли, локальное повышение кожной температуры, переполнение подкожных вен, боли по ходу сосудистого пучка характерны в той или иной степени для тромбоза любой локализации. Движения в суставах конечности и чувствительность практически не изменяются. Общие признаки – такие, как субфебрилитет, слабость, адинамия, небольшой лейкоцитоз встречаются у большей части больных. Диагноз тромбоза во многом зависит от локализации поражения, т.е. от уровня распространения тромботических масс.
Однако, несмотря на современные возможности диагностики, процент выявления венозной тромбоэмболии остается низким. Это можно объяснить не только недостаточной своевременной доступностью лабораторных и инструментальных методов диагностики, но еще и тем, что более 50% больных ТЭЛА погибают в течение 30 минут от начала развития заболевания.
Следует сразу сказать, что существуют немые тромбозы, то есть совершенно бессимптомно протекающие. В этом кроется большая опасность. Проблема эта встает все острее, ибо с расширением УЗИ обследования вен признаки бывшего ранее тромбоза находят все чаще. По мнению некоторых флебологов, к пожилому возрасту большинство людей переносят такие бессимптомные тромбозы глубоких вен. По количеству они даже превышают те, которые доступны диагностике без применения ультразвуковых методов. Больной даже не чувствует проблем со здоровьем, а серьезные осложнения наступают среди полного благополучия, в случае увеличения тромба и закрытия основных вен. Нередко, когда заболевание находят только после смерти больного от этих осложнений. С этой позиции, если нет признаков болезни, и вы находитесь в группе риска, выход один – надо направить все силы на профилактику.
Осложнения венозного тромбоза
Тромбоэмболия легочной артерии (ТЭЛА) – отрыв тромба из глубокой вены и перенос его в легкие. ТЭЛА вызывает тяжелые осложнения в виде перегрузки сердца и сердечной недостаточности. В более легких случаях ТЭЛА вызывает гибельучастка легкого с развитием пневмонии (инфаркт-пневмония). У больного развивается тяжелая дыхательная недостаточность. Тромбоэмболия легочной артерии требует экстренной госпитализации в реанимационное отделение и проведение активного хирургического или тромболитического лечения.
Синяя или белая флегмазия – полная блокада венозного оттока из ноги, которая может привести к венозной гангрене или сердечной недостаточности из – за скопления большого количества крови в ноге с развитием циркуляторного шока. Лечение только хирургическое и очень активное. Своевременная помощь позволяет улучшить состояние у большинства больных.
Лечение тромбоза глубоких вен
Основа лечения – назначение гепарина в инъекциях, для профилактики дальнейшего увеличения тромба. Процесс как бы замораживается на существующей стадии. Среди гепаринсодержащих препаратов есть выбор. Современные аналоги их лучше, удобнее для применения, контроля, но очень дороги. Однако при их использовании и локализации процесса на голени возможно амбулаторное лечение. В последующем назначается варфарин в дозе, обеспечивающей МНО от 2 до 3.
В случае угрожающего венозного тромбоза необходимо срочное хирургическое лечение – удаление тромба или установка ловушки, предотвращающей тромбоэмболию легочной артерии.
Лечение венозных тромбозов и эмболий может быть консервативным и хирургическим. При подозрении на тромбоз глубоких вен, если позволяют условия, пациент должен быть помещен в специализированный ангиохирургический стационар. До инструментального обследования нужно исходить из предположения, что у больного имеется флотирующий тромб. В связи с этим, транспортировка больного в стационар должна осуществляться в положении лежа и до обследования необходим постельный режим. Пациенты с тромбозами без угрозы тромбоэмболии могут быть активизированы с применением эластической компрессии конечности для улучшения венозного оттока, включения мышечных коллатералей, предотвращения варикозной трансформации подкожных вен. Назначение длительной эластической компрессии конечностей является непреложным правилом консервативной терапии тромбоза как глубоких, так и поверхностных вен (подкожный тромбофлебит).
Технология Aspirex Straub. Уникальный швейцарский метод удаления тромбов из глубоких вен. На сегодняшний день наша клиника единственная, где отработаны показания к этому методу. Специальный зонд проводится через тромб и полностью его отсасывает. На время процедуры в нижнюю полую вену устанавливается специальная ловушка, не допускающая тромбоэмболии. Выполнение этой процедуры при тромбозе глубоких вен приводит к полному избавлению от тромба и предотвращает развитие осложнений тромбофлебита и посттромботической болезни.
Для консервативного лечения применяются тромболитические препараты и антикоагулянты. Хирургическими способами являются эмболэктомия или же фрагментация и удаление тромба с помощью зонда.
Наиболее реальной профилактикой угрожающей ТЭЛА является эффективное лечение острого венозного тромбоза. Лечение острого венозного тромбоза включает в себя немедленное назначение гепаринов с параллельным приемом антивитаминов К. При прогрессирующем росте тромба и угрозе эмболизации следует рассмотреть возможность установки съемного кава-фильтра с последующим удалением тромба хирургическим путем.
Очень важно своевременно и адекватно оценить риск тромбоза в каждом отдельном случае. Последствия отсутствия профилактики тромбозов приводят к гибели от ТЭЛА, увеличению риска повторных эпизодов венозных тромбоэмболий, развитию посттромботической болезни. В настоящее время имеются все возможности для проведения эффективных профилактических мероприятий по предупреждению тромбоэмболий. Предупреждение и лечение тромбоза глубоких вен должно рассматриваться в качестве профилактики ТЭЛА.
Восстановление после глубокого венозного тромбоза
Процесс восстановления нормальных размеров ноги длительный. Иногда отек сохраняется на всю оставшуюся жизнь.
При лечении с использование препаратов, влияющих на свертываемость крови, необходим регулярный контроль над уровнем протромбина крови (МНО). К сожалению, это доступно не всем амбулаторным больным из-за неудобств в результате постоянной необходимости ходить в поликлинику и сдавать анализ крови. Большая часть больных этого не соблюдает.
Прием непрямых антикоагулянтов может в несколько раз снизить возможность повторных тромбозов. В последнее время появилась возможность контролировать их прием с помощью аппарата для домашнего использования. Нужна лишь капля крови и анализ готов через несколько минут. При связи с лечащим врачом необходимость в частых посещениях поликлиники отпадает.
Повторные тромбозы, к сожалению, тоже встречаются. К таким пациентам следует относится очень внимательно, ведь для рецидива заболевания существуют какие-то предпосылки, и их выявлением обязательно следует заняться. Особенно, если пациент заболел среди вроде бы полного здоровья. К изменениям свертывающего потенциала крови приводят онкологические заболевания и генетические аномалии свертывающей системы.
Не следует думать, что пролежав в стационаре 3 недели, болезнь излечена. Посещения флеболога должны быть регулярными, особенно в ближайшее после выписки время.
 Тромбоз глубоких вен – острая закупорка просвета магистральной вены тромботическими массами, ведущая к развитию острого венозного застоя и угрожающая развитием смертельно-опасного осложнения – тромбоэмболия легочной артерии (ТЭЛА). Тромб в вене может быть закупоривающим (окклюзионный тромбоз) или свободно располагаться в просвете (флотирующий тромбоз), что особо опасно в плане ТЭЛА.
Тромбоз глубоких вен – острая закупорка просвета магистральной вены тромботическими массами, ведущая к развитию острого венозного застоя и угрожающая развитием смертельно-опасного осложнения – тромбоэмболия легочной артерии (ТЭЛА). Тромб в вене может быть закупоривающим (окклюзионный тромбоз) или свободно располагаться в просвете (флотирующий тромбоз), что особо опасно в плане ТЭЛА.
Факторы, способствующие тромбозу глубоких вен
- Врожденная склонность к тромбозам – тромбофилия
- Онкологические заболевания в поздних стадиях
- Малоподвижный образ жизни
- Злоупотребление алкоголем
- Большие хирургические операции
- Длительные перелеты
- Прием гормональных контрацептивов
Клинические формы тромбоза глубоких вен
Тромбоз вен голени
Жалобы на отек стопы, боли и напряжение в икрах, болезненность при надавливании на икроножные мышцы. Если тромбоз не распространяется, то протекает почти бессимптомно. Иногда бывает тромбоэмболия мелких ветвей легочной артерии с кашлем и развитием воспаления легких (пневмонии). Лечение тромбоза вен голени можно проводить амбулаторно, под наблюдением флеболога с контрольными УЗИ исследованиями.
Тромбоз подколенной вены
Имеет яркую клиническую картину. Сильный отек и напряжение голени, вздутые подкожные вены, выраженная боль при ходьбе. Тромбоз подколенной вены очень опасен частыми тромбоэмболиями легочной артерии, поэтому лечение лучше проводить в условиях сосудистого стационара. Чаще всего проводится консервативная терапия антитромботическими препаратами (гепарин). Если у пациента была тромбоэмболия, то необходимо срочное хирурургическое лечение – перевязка бедренной вены выше тромба.
Тромбоз подвздошно-бедренного сегмента (илеофеморальный флеботромбоз)

Тромбоз нижней полой вены
Наиболее опасное заболевание. Клинически проявляется тяжелым общим состоянием, отеком обеих ног. Нередко развивается почечная недостаточность, кровь в моче. При тромбозе печеночного сегмента развивается печеночная недостаточность с исходом в синдром Бада-Киари. Лечение острого тромбоза нижней полой вены должно быть активным. Необходимо удалить тромботические массы, так как у выживших больных может развиться тяжелый синдром нижней полой вены. Для этого хорошо использовать наши инновационные методы и системный тромболизис. Эффективность такого лечения весьма высокая.
Диагноз глубокого венозного тромбоза
Диагностика тромбозов крайне трудна. В первую очередь это связано с отсутствием клинической симптоматики. По некоторым данным на 1000 венозных тромбозов только 100 имеют какие-либо клинические проявления. Из них у 60 пациентов разовьется ТЭЛА, но только в 10 случаях она будет иметь клинические признаки. Следует признать, что на сегодня не существует ни одного клинического симптома, лабораторного или инструментального признака, которые со стопроцентной достоверностью говорили бы о наличии ТЭЛА и ТГВ. Клинические проявления тромбоза и результаты ультразвукового исследования могут быть основанием для правильной диагностики венозных тромбозов. Клиника тромбоза глубоких вен складываются из комплекса симптомов, характеризующих внезапно возникшее нарушение венозного оттока при сохраненном притоке артериальной крови конечности. Отек, цианоз конечности, распирающие боли, локальное повышение кожной температуры, переполнение подкожных вен, боли по ходу сосудистого пучка характерны в той или иной степени для тромбоза любой локализации. Движения в суставах конечности и чувствительность практически не изменяются. Общие признаки – такие, как субфебрилитет, слабость, адинамия, небольшой лейкоцитоз встречаются у большей части больных. Диагноз тромбоза во многом зависит от локализации поражения, т.е. от уровня распространения тромботических масс.
Лечение тромбоза глубоких вен
Лечение венозных тромбоэмболий может быть консервативным и хирургическим. При подозрении на тромбоз глубоких вен, если позволяют условия, пациент должен быть помещен в специализированный ангиохирургический стационар. До инструментального обследования нужно исходить из предположения, что у больного имеется флотирующий тромб. В связи с этим, транспортировка больного в стационар должна осуществляться в положении лежа и до обследования необходим постельный режим. Пациенты с тромбозами без угрозы тромбоэмболии могут быть активизированы с применением эластической компрессии конечности для улучшения венозного оттока, включения мышечных коллатералей, предотвращения варикозной трансформации подкожных вен. Назначение длительной эластической компрессии конечностей является непреложным правилом консервативной терапии тромбоза как глубоких, так и поверхностных вен (подкожный тромбофлебит).
Технология Aspirex Straub. Уникальный швейцарский метод удаления тромбов из глубоких вен. На сегодняшний день наша клиника единственная, где отработаны показания к этому методу. Специальный зонд проводится через тромб и полностью его отсасывает. На время процедуры в нижнюю полую вену устанавливается специальная ловушка, не допускающая тромбоэмболии. Выполнение этой процедуры при тромбозе глубоких вен приводит к полному избавлению от тромба и предотвращает развитие осложнений тромбофлебита и посттромботической болезни.
Для консервативного лечения применяются тромболитические препараты и антикоагулянты. Хирургическими способами являются эмболэктомия или же фрагментация и удаление тромба с помощью зонда.
Наиболее реальной профилактикой угрожающей ТЭЛА является эффективное лечение острого венозного тромбоза. Лечение острого венозного тромбоза включает в себя немедленное назначение гепаринов с параллельным приемом антивитаминов К. При прогрессирующем росте тромба и угрозе эмболизации следует рассмотреть возможность установки съемного кава-фильтра с последующим удалением тромба хирургическим путем.
Очень важно своевременно и адекватно оценить риск тромбоза в каждом отдельном случае. Последствия отсутствия профилактики тромбозов приводят к гибели от ТЭЛА, увеличению риска повторных эпизодов венозных тромбоэмболий, развитию посттромботической болезни. В настоящее время имеются все возможности для проведения эффективных профилактических мероприятий по предупреждению тромбоэмболий. Предупреждение и лечение тромбоза глубоких вен должно рассматриваться в качестве профилактики ТЭЛА.







