Из всех ортопедических патологий таза и конечностей детского возраста наиболее распространённой считается дисплазия тазобедренного сустава. Осложнение выявляется у каждого четвёртого новорождённого из ста. Серьёзные нарушения структуры и функций тазобедренных суставов диагностируются у одного новорождённого из 1000.
Причины, способные вызывать нарушения формирования суставов ног и таза, становятся предметом научных дискуссий. Однако в практике вопрос этиологии не имеет столь важного значения. Намного важнее вовремя распознать клинические и рентгенологические признаки заболевания, назначив полноценное лечение. Важную роль играет стадия формирования болезненного процесса. Чем раньше установлен диагноз, тем эффективнее проведённое терапевтическое воздействие. Когда оно потребует использования гипса, ребёнку потребуется подходящая одежда, позволяющая разместить ножки в нужном положении, не стесняющая движений.
- Диагностические критерии
- Нормальные углы в тазобедренном суставе
- Дополнительные линии для диагностики
- Аномальные углы при диспластическом процессе
- Зависимость углов от возраста ребёнка
- Возможные отклонения углов от нормы
- Дисплазия суставов — определение болезни
- Виды (типы) дисплазии тазобедренных суставов
- Дисплазия у новорождённых
- Дисплазия у детей
- Дисплазия у взрослых
- Признаки и симптомы
- Лечение и прогнозы
- Лечение дисплазии
- Течение болезни
- Прогнозы
- Ацетабулярный угол — норма
- Методология стандартного исследования на ДТБС у собак
- Техника получения достоверных снимков:
- На снимке определяют следующие показатели:
- Архитектоника головки бедра (системы трабекул)
- Состояние замыкательной пластины свода впадины
Диагностические критерии
Симптоматика диспластического процесса тазобедренного сустава с образованием аномалии развития костей таза часто способна развиваться у младенцев. Если обследование и лечение проведены правильно, по достижении годовалого возраста ребёнок становится абсолютно здоровым, начинает самостоятельно передвигаться.
Если заболевание носит тяжёлый или запущенный характер, показывает клинические и рентгенологические признаки врождённых вывихов либо подвывихов в суставе, потребуется серьёзное лечение, до хирургического вмешательства и последующей реабилитации функций сустава. В подобной ситуации одежда для детей с дисплазией выбирается с учётом возможного ношения гипса или специальных шин и ортезов. Пеленать ребёнка требуется свободно, не стесняя движений.

При проведении оценки состояния опорно-двигательной системы у новорождённого следует принимать в расчёт обстоятельство, что многие части костно-мышечной системы у новорождённого ребёнка не созрели и продолжают формирование под влиянием ряда факторов, как внешних, так и генетически обусловленных. Подобное явление – физиологическая норма. Для полного формирования структуры тазобедренных суставов требуется несколько лет. Даже на столь ранних стадиях развития ребёнка выделяют характерные признаки для оценки состояния и функциональных возможностей суставов, предоставляющие возможность определить, правильно ли происходит развитие и формирование тканей тазобедренного сустава.
Нормальные углы в тазобедренном суставе
Норма для тазобедренного сустава оценивается по результатам исследования и специальным таблицам.
Когда ребёнку назначается рентген тазобедренного сустава, на выполненном снимке определяют особые углы между анатомическими составляющими:
-
Поперечные углы, носящие название Шарпа, иное название — углы вертлужного входа либо неуточнённые ацетабулярные. Чтобы определить размер, необходимо выполнить измерения: исследуется угол между прямой, проходящей от верхнего края суставной впадины к нижнему, и плоскостью, расположенной в горизонтальном направлении. У новорождённого ребёнка величина его составляет до 40 градусов. У взрослого человека норма угла увеличивается до 51 градуса. Описанный угол влияет на то, насколько головка сустава бедренной кости покрывается краями впадины с боковых поверхностей.
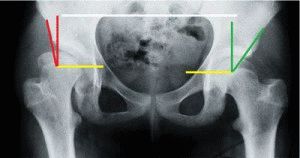
Угол, сформированный прямой, соединяющей края впадины и поперечной линией, проходящей через нижние края подвздошных костей, называют ацетабулярным. В норме составляет от 25 до 29 градусов. По мере роста и развития ребёнка происходит окостенение в суставной головке, уменьшается величина этого угла. К тому времени, как ребёнку исполняется год, у мальчиков угол составляет приблизительно 18 градусов, у девочек — 20 градусов.
Небольшие отклонения (в пределах 2 градусов) связаны с индивидуальными особенностями ребёнка, не служат диагностическим признаком наличия дисплазии. Однако полагается внимательно следить за состоянием суставов, чтобы не пропустить патологию и вовремя провести нужное лечение. До года выделяются две критических возрастных точки, когда необходимо в обязательном порядке посетить доктора и провести ультразвуковое исследование сустава. Делать это необходимо в 4 и в 8 месяцев.
Дополнительные линии для диагностики
Важным клиническим показателем дисплазии служит величина — h, которая оценивает осевое смещение головки тазобедренного сустава. У детей центр окостенения не всегда совпадает с центром головки бедра. Норма у младенцев, если центр впадины и центр суставной головки совпадают, под каким бы углом они не находились друг к другу. Рентген позволит определить положение головки кости.
Аномальные углы при диспластическом процессе
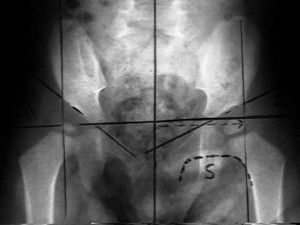
Чтобы провести диагностику дисплазии, пользуются специально рассчитанными углами, имеющими название альфа и бета.
Для измерения угла альфа проводятся прямые между крылом и косой линией, соединяющей нижний край подвздошной кости таза с верхним краем впадины. С целью построения угла бета проводят линию от верхнего предела вертлужной впадины сквозь её центральную часть.
Проведя рентген сустава и костей таза, сделав на снимке необходимые замеры, определяют, имеется норма или патология развития тазобедренного сустава.
При дисплазии области тазобедренного сустава, чаще левого, рентген показывает аномальные углы, приводящие к развитию клинической симптоматики. Чрезмерно увеличенный угол образуемый шейкой и телом бедренной кости в ортопедической практике принято называть coxa vara. Патологически увеличенный угол называют coxa valga. Деформации в тазобедренном суставе воздействуют негативно на коленные суставы, аномалии развития могут сочетаться с одноименной патологией в коленях и районе таза. Ребёнку в этой ситуации потребуется ортопедическое лечение, необходима специальная одежда, позволяющая находиться в шинах или гипсе.
Зависимость углов от возраста ребёнка
Величина углов в суставе зависит от возраста. С целью измерения делается рентген, проводятся измерения с применением таблиц Графа. По таблицам определяется норма развития и возможные отклонения при дисплазиях различной степени выраженности. До трёх месяцев, пока ребёнку противопоказан рентген, можно воспользоваться результатами ультразвуковой диагностики. Показатели, отражённые в таблице Графа, позволяют оценить состояние тазобедренного сустава у ребёнка и понять, правильно ли проходит развитие купола суставной впадины. Показатель принято обозначать как угол альфа.
Другой угол, именуемый бета, отображает, как правильно происходит формирование хрящей вертлужной впадины.
Физиологическая норма угла альфа бывает больше 60 градусов. Величина угла бета не превышает 55 градусов. По мере того, как ребёнок подрастает, величины изменяются. После того, как ребёнку исполняется 4 месяца, его направляют на рентген для уточнения диагноза, назначают соответствующее лечение.
Возможные отклонения углов от нормы
Если величина угла альфа находится в диапазоне от 49 до 43 градусов, это служит диагностическим критерием для постановки диагноза «подвывих». Основным критерием в данном случае служит рентген. Величина альфа меньше чем 43 градуса свидетельствует о наличии полного вывиха. Углы бета при этом должны быть больше 77 градусов.
Различают 4 диагностических признака дисплазии суставов:
- Если определяется возрастная норма образования тазобедренного сустава, он сформирован на снимке нормально. Пластина выглядит более короткой и расширенной. Угол альфа должен быть шире 60 градусов, угол бета – шире 55 градусов.
- При замедлении образования тазобедренного сустава оценка проводится до трёх месяцев и после трёх месяцев. Диагностируется состояние предвывиха, назначается ортопедическое лечение. Угол альфа варьирует от 43 до 49 градусов, угол бета превышает 70 градусов.
- При развитии у ребёнка подвывиха возможно смешение головки бедра относительно дна вертлужной впадины. Хрящевая ткань в этих случаях остаётся неизменённой. При дальнейшем развитии патологического диспластического процесса появляются структурные деформации хрящевой ткани. Угол альфа при третьем типе составляет меньше 43 градусов, а угол бета – шире 77.
- При вывихе образование тазобедренного сустава осуществляется неправильно.
Подобная схема является весьма приблизительной, в каждом случае показано делать рентген и проводить тщательное обследование у врача. Лечение в каждом случае имеет собственный алгоритм.
Результаты ультразвукового исследования, при которых выявлены признаки 2 типа, свидетельствуют о незрелости суставов и возможном самопроизвольном восстановлении функции и созревании. Возможно также наличие предвывиха.
После того, как была проведена оценка величины и характера углов, назначается ортопедическое лечение, которое может быть как консервативным, так и оперативным. Это будет целиком зависеть от степени выраженности патологического процесса. Для лёгких случаев применяется специальная одежда.
С целью коррекции дисплазии применяются специальные распорки и шины. Для таких случаев ребёнку подбирается специальная одежда, не стесняющая движений и позволяющая носить специальные ортопедические устройства.
Чем раньше выявлено заболевание, тем эффективнее лечение. Основные методы лечения должны включать массаж и лечебную гимнастику. Это позволит укрепить мускулатуру, ускорить выздоровление. Тазобедренный сустав фиксируется посредством широкого свободного пеленания. Назначается ношение специальных стремян. В запущенных случаях применяется гипсовая повязка. При неэффективности проводимого консервативного лечения проводится оперативное вмешательство.

Дисплазия — что это? Если у вашего малыша обнаружили дисплазию тазобедренных суставов, не стоит бросаться в панику — у большинства детишек диагноз снимается спустя несколько месяцев. В первую очередь каждая мама должна сама настроиться на положительный результат от лечения. Для этого необходимо правильно выполнять все рекомендации врача, а также постараться овладеть основами знаний о таком неприятном заболевании, как дисплазия суставов.
Дисплазия суставов — определение болезни
Само слово «дисплазия» означает нарушение в формировании клеток, тканей или органов. Тазобедренная дисплазия — неполноценность сустава или его неправильное развитие. Что происходит в этом случае? Тазобедренный сустав, являясь самым крупным на теле человека, удерживается в тазовой кости при помощи связок. Место, где головка бедра прилегает к тазовой кости, называют вертлужной впадиной. При растяжении связок головка бедра выходит из суставной впадины.
Виды (типы) дисплазии тазобедренных суставов
Как и любое заболевание, дисплазия тазобедренного сустава подразделяется на разные степени тяжести. Различают несколько разновидностей дисплазии тазобедренного сустава: ацетабулярная дисплазия суставов — патологии вертлужной впадины, недоразвитие суставов на бедренной кости (её проксимального отдела), ротационные дисплазии суставов — неправильное расположение костей.
 Если отмечаются единичные случаи выскальзывания сустава из плоскости вертлужной впадины, то такая умеренная нестабильность со временем, как правило, проходит. Подвывихи и вывихи относятся к более тяжёлым состояниям дисплазии тазобедренных суставов.
Если отмечаются единичные случаи выскальзывания сустава из плоскости вертлужной впадины, то такая умеренная нестабильность со временем, как правило, проходит. Подвывихи и вывихи относятся к более тяжёлым состояниям дисплазии тазобедренных суставов.
Стадии тазобедренной дисплазии у новорождённых
- Предвывих — незначительные нарушения в развитии сустава без его смещения. В этом случае на ультразвуковом исследовании видны только изменения вертлужной впадины.
- Подвывих — когда головка бедра частично покидает вертлужную впадину.
- Вывих — самая тяжёлая форма дисплазии суставов, когда головка бедра полностью выходит за границы вертлужной впадины, образовавшаяся пустота вскоре заполняется соединительной тканью. Поэтому вправлять вывих необходимо как можно быстрее, дальше это будет сделать гораздо сложнее.
Дисплазия у новорождённых
У новорождённых очень нежные и эластичные связки, которые не могут правильно зафиксировать травмированный сустав в вертлужной впадине. Кроме того, сама суставная впадина по форме более плоская, чем у взрослого, что нередко становится причиной окончательного сдвижения бедренной кости в верхнее положение, в результате чего и получается тазобедренная дисплазия.
Основная статья про дисплазию у новорожденных находится здесь.
Дисплазия у детей
В России до 5% детей рождается с дисплазией суставов, преимущественно это девочки. Неправильное или несвоевременное лечение заболевания может сказаться после взросления ребёнка: походка, осанка, проблемы с опорно-двигательным аппаратом.
Явных причин, вызывающих тазобедренную дисплазию, до сих пор не выявлено. Исследования показывают, что болезнь носит врождённый характер и начинается, когда плод находится в утробе матери. Поэтому беременные должны внимательно относиться к своему здоровью: полноценно питаться, исключить вредные привычки, принимать комплекс витаминов и минералов, влияющих на состояние костей, мышц, суставов. Чаще всего отклонения в развитии суставов наблюдаются у крупных детишек и при тазовом предлежании. Если мама в детстве страдала дисплазией суставов, то велик риск, что дисплазия тазобедренных суставов повторится и у ребёнка.
Основная статья про дисплазию у детей находится здесь.
Дисплазия у взрослых
Запущённая в детстве дисплазия тазобедренного сустава становится причиной тяжёлых форм артроза и получения преждевременной инвалидности. Чаще всего заболевание быстро прогрессирует на фоне гормональных отклонений в период беременности и во время перестройки организма после 50 лет.
Признаки и симптомы
Зная симптомы дисплазии тазобедренного сустава, проще устранить это заболевание.
Признаки следующие:
- несимметричные кожные складочки на бёдрах, ягодицах, под коленями;
- различная длина ножек;
- при отведении бёдер в стороны слышится характерный щелчок — симптом Маркса-Орлани;
- небольшой угол при крайнем разведении ножек в стороны — меньше 50 градусов.
Лечение и прогнозы

Лечение дисплазии
Цель лечения тазобедренной дисплазии — правильно расположить и зафиксировать головку бедра в вертлужной впадине. Лечение начинают немедленно после подтверждения диагноза.
- Укрепляющий массаж, лечебная гимнастика, тренировки по накачиванию мышц.
- Современные ортопедические консервативные методики: широкое пеленание, гипсование, специальные подушки, шины, распорки и другие корректирующие приспособления.
- Физиотерапия для укрепления суставов: электрофорез, парафино-озокеритовые процедуры.
- Операция показана при неэффективности терапевтического лечения дисплазии тазобедренного сустава и при осложнённых вывихах.
Основная статья про лечение дисплазии находится здесь.
Течение болезни
Часто дисплазия тазобедренных суставов протекает малозаметно — визуально родителям не всегда удаётся распознать признаки аномального развития суставов, и болезнь может проявиться только ближе к годику — с первыми шагами. Как не пропустить дисплазию тазобедренных суставов? Для этого необходимо посещать плановые осмотры у детского врача-ортопеда, при малейшем подозрении на появление тревожных симптомов обращаться за консультацией к специалистам, настаивать на тщательном клиническом обследовании.
Прогнозы
Дисплазия суставов — коварное заболевание. Продолжительность лечения тазобедренной дисплазии зависит от стадии заболевания и составляет от нескольких месяцев до года. Ранняя диагностика и правильно подобранная методика позволяют восстановить полноценную функциональность суставов у большинства детишек — более 90 процентов заболевших полностью избавляются от дисплазии. Но стоит учитывать, что успешность выздоровления обратно пропорциональна возрасту вашего ребёнка — начинать лечение нужно с первых недель жизни. Слишком позднее обращение к ортопеду (после двух лет) или нарушение врачебных рекомендаций может в дальнейшем стать причиной хромоты, привести к болезненности в области тазобедренных суставов, к ограничению их подвижности и к другим необратимым осложнениям.
Ацетабулярный угол — норма
Нормальные значения ацетабулярного угла или ацетабулярного индекса в нашей таблице с хорошими картинками. Инфографика.
Методология стандартного исследования на ДТБС у собак
Несмотря на то, что дисплазию можно выявить уже в возрасте 2-х месяцев, для официального заключения, имеющего цель подтвердить наличие/отсутствие заболевания, рентгенологическое исследование проводят в 12 месяцев для мелких пород, и 18 месяцев — для крупных.
Такие правила в большинстве кинологических организаций мира (в т.ч. РКФ) обусловлены тем, что по мере развития животного, ко времени завершения роста его скелета, лёгкие формы дисплазии могут развиться в средние и тяжёлые, а для официального заключения необходимо указать, какая именно степень дисплазии присутствует у животного — от этого зависит дальнейший допуск животного к разведению. Пока скелет не сформирован, оценить окончательную степень диспластического поражения невозможно.
По системе градации, применяемой в Российской Федерации, существует 5 степеней дисплазии: A, B, C, D и E. Степень A и Б подразумевает отсутствие дисплазии, ст. C — начальная форма, ст. D — средняя форма, ст. E — тяжёлая форма. В свою очередь, степень C подразделяется на подстепени C1 и С2. Степень C1 — это граница между нормой и патологией. Иногда возникают спорные случаи, в которых невозможно дать точное заключение о наличии или отсутствия заболевания. Поэтому, если у животного имеется степень C1, рекомендуется повторить исследование через 6 месяцев: если рентгенологическая картина за этот период изменилась, то животному ставят диагноз дисплазия, если нет, то животное считается условно здоровым.
К разведению не допускаются животные со средней и тяжёлой формами дисплазии, потому что такие животные могут передать предрасположенность к данному заболеванию потомственной линии. Начальная форма дисплазии так же является ограничением к разведению, однако при наличии у собаки высоких служебных характеристик, которые могли бы быть востребованы кинологами, допуск иногда возможен. Следует отметить, что подобные случаи носят исключительный характер, и если у животного имеется начальная форма дисплазии, то оно, как правило, выбраковывается.
Если животное демонстрирует первые признаки дисплазии, то к его лечению необходимо приступить сразу, не дожидаясь возраста, установленного для официального рентгенологического исследования. Чем скорее были приняты надлежащие меры, тем меньше риск развития дисплазии в тяжёлую форму. Дисплазия — необратимый односторонний процесс, который со временем может лишь ухудшаться. Лечение направлено на фиксацию стадии болезни, при тяжёлых формах может быть показано оперативное вмешательство.
В связи с тем, что без полного расслабления мышц тазовой конечности невозможно корректно оценить степень диспластического поражения суставов, рентгенологическое исследование обязательно должно проводиться с использованием миорелаксантов и обездвиживающих препаратов. Дозировка наркоза должна быть минимальной, но достаточной для эффективной седации животного.
В связи с анестезиологическим риском возникают соответствующие ограничения и правила:
- Не кормить собаку за 8-10 часов до исследования
- Перед посещением клиники желательно погулять с собакой
- Нельзя проводить исследования беременным и кормящим животным
- Для мягкого и быстрого выхода из наркоза целесообразна внутривенная инфузия
- После исследования не следует кормить животное в течение 6 часов (риск возникновения рвоты)
- Не переохлаждать животное после наркоза
Также не рекомендуется проводить исследования в период течки и сразу после неё в связи с тем, что в этот период тазовые кости несколько меняют своё расположение и появляется риск неверной интерпретации снимка.
Техника получения достоверных снимков:
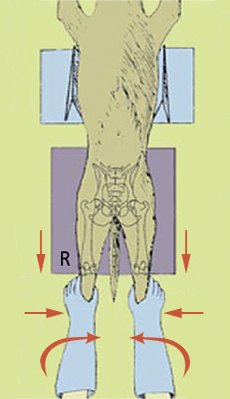 Рис. 6 — правильная укладка животного при исследовании на дисплазию.
Рис. 6 — правильная укладка животного при исследовании на дисплазию.
Животное расположено строго на спине, задние конечности вытянуты каудально, параллельно друг другу, и повёрнуты внутрь приблизительно на 15°. Область снимка должна охватывать 2 последних поясничных позвонка и коленные суставы. При этом надколенники должны располагаться над межмыщелковой ямкой. Если животное крупное, то при исследовании под грудную клетку подкладывают прокладку толщиной примерно равной кассете (возможно использовать для этой цели другую пустую кассету) таким образом чтобы поясница животного не прогибалась из-за разницы поверхности стола и рентгеновской кассеты. Рентгенография в подобной укладке (I позиция) считается основным видом исследования.
Полученная рентгенограмма должна быть чёткой и контрастной. Детализация правильно выполненного снимка позволяет визуализировать архитектонику головки бедренной кости. Мягкие ткани должны быть хорошо различимы от твёрдых. Кости таза и бёдер при корректной укладке симметричны (см. рисунок ниже), их оси параллельны срединной линии, проходящей через позвоночник; проекции крыльев подвздошных костей совпадают друг с другом в размерах; проекции отверстий таза максимально симметричны. Бёдра должны накладываться на седалищные бугры — тени суперпозиции обоих бугров одинаковой площади. Позвоночник не должен прогибаться или выгибаться, так как это приводит к изменению геометрии таза на снимке.
При нарушении симметрии таза и бёдер возникает проекционное искажение основных диагностических показателей, и нормальный сустав может выглядеть как при дисплазии: суставная щель может казаться неравномерной и расширенной, передне-наружный край впадины — закруглённым. Недостаточная ротация бедёр внутрь при вытягивании конечностей, напротив, может имитировать здоровый сустав: возможно ложное увеличение угла Норберга. На геометрию таза также имеет влияние тонус абдукторов тазобедренного сустава, поэтому важно, чтобы животное находилось под анестезией достаточной глубины, — в противном случае у взволнованного животного при напряжении мышц и одновременном вытягивании конечностей возможна симуляция подвывиха сустава.
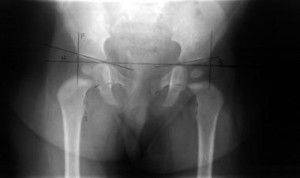
Используя полученный снимок, с помощью специального транспортира с концентрическими кругами проводят феморококсометрию — измерение геометрических параметров костей таза и бедренной кости. Цифровые рентгеновские аппараты и специальное программное обеспечение делают возможным цифровую феморококсометрию.
На снимке определяют следующие показатели:
- Угол Норберга
- Тангенциальный угол
- Индекс внедрения головки во впадину
- Архитектонику головки бедра
- Форму головки бедра и вертлужной впадины
- Равномерность и ширину суставной щели
- Состояние замыкательной пластины свода впадины
- Наличие/отсутствие краевых костных разрастаний и напластований — остеофитов и экзостозов
Основной диагностический показатель, отражающий механическое соответствие суставных поверхностей головки бедра и вертлужной впадины.
Образуется между прямой, соединяющей геометрические центры правой и левой головки бедра, и касательной, проведённой от центра головки вдоль передне-наружного края суставной впадины. Передне-наружный край является конечной точкой контура суставной впадины.
В норме угол Норберга равен 105° и более. Если угол меньше 105°, то это указывает на патологию. Обычно при уменьшенном угле Норберга можно наблюдать дивергирование суставной щели: она становится неравномерной и расширенной, а если угол меньше 90°, то вероятность вывихов и подвывихов значительно возрастает.
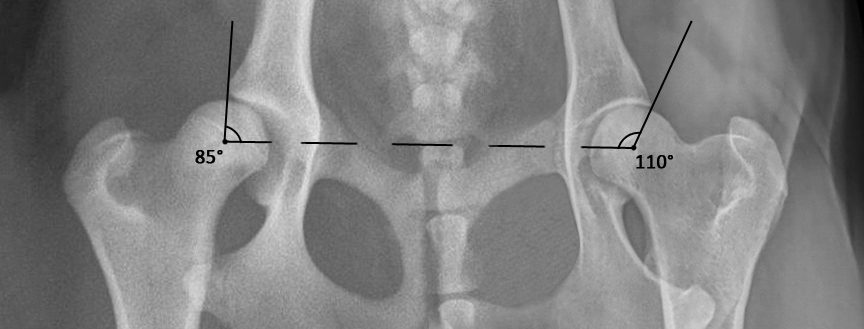 Рис. 7 — методика определения угла Норберга:
Рис. 7 — методика определения угла Норберга:
Образован горизонтальной линией, проведённой через передне-наружный край суставной впадины и прямой тангенсой, являющейся продолжением краниального контура суставной поверхности. Горизонтальная линия должна быть перпендикулярна продольной оси таза.
В норме тангенса проходит ниже горизонтали или совпадает с ней – тангенциальный угол отрицательный или равен 0 соответственно. Если тангенса проходит выше горизонтальной линии, угол положительный.
Тангенциальный угол отражает состояние передне-наружного края суставной впадины. При положительном тангенциальном угле можно видеть закругление краёв вертлужной впадины, которые в норме заострены.
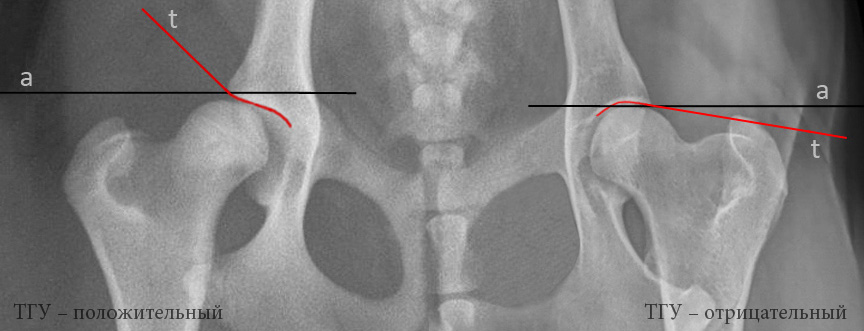 Рис. 8 — методика определения тангенциального угла:
Рис. 8 — методика определения тангенциального угла:
a — горизонтальная прямая;
t — тангенса, являющаяся продолжением края суставной впадины.
Индекс внедрения головки во впадину
Индекс внедрения — отношение величины части головки бедра, покрытой верхним краем суставной впадины, к радиусу головки бедра. В норме как минимум половина головки бедренной кости покрыта суставной впадиной — индекс внедрения = 1 или выше. Индекс внедрения определяют следующим образом:
- Сначала обозначается центр головки бедра: проводится окружность, проходящая через максимальное число точек края головки. Центр окружности будет центром головки бедра.
- Далее определяется длина наружного радиуса головки (R).
- Следующий этап — вычисление поверхности головки бедра, погружённой в суставную впадину. Для этого необходимо провести касательную через краниальный и каудальный края суставной впадины (a) и от центра данной касательной провести перпендикуляр до края окружности.
- Индекс внедрения будет равен отношению длины перпендикуляра к наружному радиусу (ИВ = P/R).
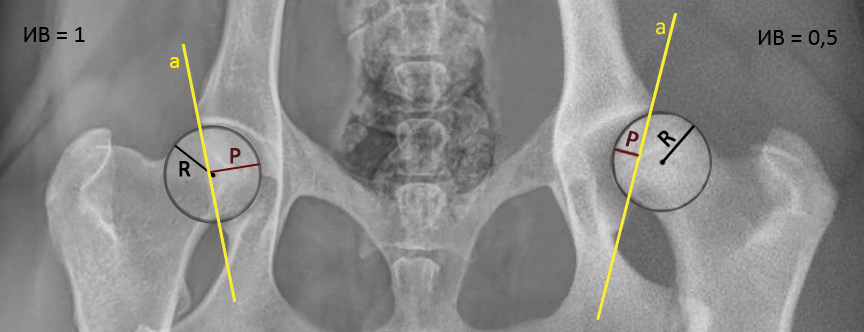 Рис. 10 — методика определения индекса внедрения головки во впадину (ИВ = P/R):
Рис. 10 — методика определения индекса внедрения головки во впадину (ИВ = P/R):
a — прямая, соединяющая краниальный и каудальный края суставной впадины;
R — наружный радиус головки бедра;
P — перпендикуляр, проведённый от центра прямой a до края окружности головки бедра.
Архитектоника головки бедра (системы трабекул)
В основе строения кости лежат остеоциты, формирующие трабекулы губчатого вещества. Ряды трабекул имеют определённую направленность и расположены упорядоченно, в соответствии с векторами сил сжатия и растяжения, действующих на кость. Подобное строение кости сравнимо с конструкцией арки, криволинейного архитектурного элемента, способного выдерживать сильное механическое напряжение за счёт горизонтальной опорной реакции.
Из-за неправильной биомеханики тазобедренного сустава изменяется нормальная сводчатая архитектоника головки и шейки бедра. На ранней стадии артрозных изменений при дисплазии возникает реакция компенсации, и происходит усиление трабекулярного рисунка. Затем, по мере развития болезни, структура кости изнашивается, и костные трабекулы разрушаются, что находит отражение в рисунке губчатого вещества на рентгенограмме, на которой в норме можно различить медиальный, аркообразный, и латеральный пучки трабекул — системы I II и III соответственно.
Состояние замыкательной пластины свода впадины
В кости как органе различают компактное (кортикальное) и губчатое (трабекулярное) вещество. Эпифизы длинных трубчатых костей сформированы в основном из губчатого вещества, но их наружный, кортикальный слой состоит из компактного вещества, который обладает высокой механической прочностью и защищает нижлежащее губчатое вещество от повреждений.
Замыкательная пластина, называющаяся также субхондральной костью, образует прочный каркас под суставным хрящом и выполняет важную функцию перераспределения нагрузки от сустава к губчатому веществу кости. Плотность субхондральной кости выше плотности губчатой кости, но ниже плотности кортикальной кости, что позволяет замыкательной пластине выступать в качестве мягкого перехода от суставного хряща к губчатой кости, а также защищать последнюю от механических повреждений.
Замыкательные пластины эпифиза и свода суставной впадины представляют собой участки особого типа кортикального слоя кости. В отличие от кортикального слоя диафизов, субхондральная кость лишена надкостницы и жёстко спаяна с обызвествлённым слоем глубокой зоны суставного хряща.
Помимо этого, субхондральная кость имеет также трофическую функцию. Питание суставного хряща осуществляется путём диффузии из двух источников: из синовиальной жидкости и со стороны субхондральной кости, пронизанной сетью капилляров.
При артрозных поражениях тазобедренного сустава замыкательные пластины вертлужной впадины и головки бедра вовлекаются в патологический процесс и склерозируются. При этом на рентгенограмме можно видеть повышение их плотности и утолщение.
Диагностическим критерием оценки диспластического поражения тазобедренного сустава служит замыкательная пластина вертлужной впадины. На начальной стадии патологического процесса происходит её уплотнение, однако на поздних стадиях, при выраженной деформации суставных поверхностей, замыкательная пластина подвергается редукции, и её контур может просматриваться слабо или не просматриваться вовсе. В норме субхондральная кость представлена однородной светлой полоской, огибающей суставную поверхность.







