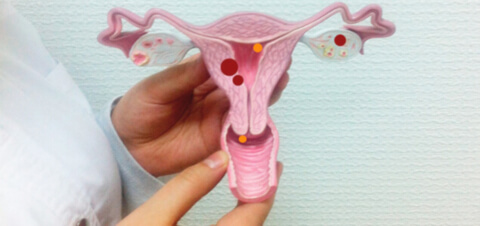
Дисплазия шейки матки — это патологические изменения в эпителиальном слое шейки матки, которые могут привести к образованию злокачественной опухоли. Аналоговые названия: шеечное внтуриэпитальное новообразование, цервикальная интраэпителиальная неоплазия — сокращенно ЦИН или CIN.
Дисплазия — это обратимая трансформация тканей шейки матки в аномальное состояние. Переход происходит постепенно и незаметно для женщины — в этом заключается главная опасность патологии.
Эпителиальный слой слизистой шейки матки представляет собой последовательность из базального, промежуточного и поверхностного слоев. В базальном происходит деление клеток, в промежуточном они дозревают, а поверхностный выполняет барьерную функцию. При дисплазии, среди нормальных клеток появляются атипичные: многоядерные, неправильной формы, размеров и аномально расположенных по отношению к базальной мембране. В результате развивается утолщение (гиперплазия) и разрастание клеток (пролиферация) в слоях эпителия. Из-за этого невозможно нормальное обновление, созревание, старение и отторжение клеток. До определенного момента дисплазия не опасна. Однако в запущенном состоянии она может привести к серьезным проблемам — развитию раковой опухоли. Поэтому своевременная диагностика и лечение дисплазии предотвращает развитие рака в шейке матки.
- Виды дисплазии шейки матки
- Причины дисплазии шейки матки
- Симптомы
- Признаки дисплазии шейки матки
- Диагностика
- Методы диагностики дисплазии шейки матки
- К каким специалистам нужно обратиться
- Лечение
- Методы лечения в зависимости от степени заражения
- Методы хирургического лечения
- Лечение дисплазии при беременности
- Профилактика заболевания
- Причины дисплазии шейки матки
- Признаки и симптомы дисплазии шейки матки
- Диагностика дисплазии шейки матки
- Лечение дисплазии шейки матки
- Профилактика дисплазии шейки матки
- Симптомы болезни
- Причины болезни
- Беременность и недуг
- Диагностика
- Осмотр в гинекологических зеркалах
- Биопсия
- Кольпоскопия
- Цитологическое исследование мазка
- Лечение
- Общие сведения
- Методы лечения
- Диатермокоагуляция (ДТК)
- Криодеструкция
- Лазеровапоризация
- Лечение радиоволнами (аппарата Сургитрон)
- Видео: Боровая матка и Красная щетка
- Оперативное вмешательство
- После хирургического лечения
- Осложнения
Виды дисплазии шейки матки
После проведения биопсии шейки матки специалист под микроскопом изучит гистологическое строение взятого материала. При наличии патологии будут обнаружены аномальные эпителиальные клетки со множеством мелких ядрышек или чрезмерно крупным бесформенным ядром с нечеткими границами. Далее необходимо определить степень глубины поражения и состояния клеток на соответствующих слоях.
Стадии (степени тяжести) дисплазии шейки матки означают глубину распространения измененных клеток в шейке матки. Счет для определения толщины поражения эпителиального слоя органа ведется от базальной мембраны:
- I стадия — аномалия распространяется на 1/3 толщины эпителиального слоя. Только 10% пациенток с развитием дисплазии на первой стадии имеют предрасположенность к переходу патологии в умеренную или выраженную дисплазию в ближайшие 2-4 года. В большинстве случаев (90%) неоплазия первой степени проходит самостоятельно;
- II стадия — распространение атипичных клеток на протяжении 2/3 толщины. Предраковое состояние. На данном этапе необходимо деятельное лечение, выжидательная тактика неуместна: высок риск перехода патологии в тяжелую дисплазию и рак шейки матки;
- III стадия — более 2/3. Врачи используют в данном случае определение carcinoma in situ, CIS (карцинома ин ситу) или «рак на месте», неинвазивный рак. Так называется злокачественная опухоль на первых стадиях развития, которая отличается скоплением гистологически измененных клеток без прорастания в подлежащую ткань.
Легкая стадия довольно редко переходит в умеренную или тяжелую стадию: этому способствуют неправильный образ жизни, слабый иммунитет и отсутствие периодических осмотров у гинеколога. Время перехода в рак в глубокие ткани шейки матки:
- при легкой форме и предрасположенности — примерно 5 лет;
- при умеренной форме — 3 года;
- в случае тяжелой формы дисплазии — 1 год.
Причины дисплазии шейки матки
Основная причина образования атипичных клеток в шейке матки — онкогенные штаммы вируса папилломы человека (ВПЧ16 и ВПЧ18). Анализ на обнаружение этого вируса является положительным в 95-98% случаях дисплазии шейки матки. Поэтому ВПЧ принято считать пусковым механизмом в образовании и развитии заболевания.
Папилломавирус — это инфекционное заболевание, передающееся половым путем, поражающее кожные покровы. Наиболее частое его проявление: папилломы и бородавки.
При диагностике даже легкой формы неоплазии врач обращает внимание на следующие факторы:
- длительность существования вируса в организме (более года — основание для начала лечения);
- общее состояние организма и здоровья пациентки;
- образ жизни женщины, наличие вредных привычек и особенности половой жизни.
Причины возникновения дисплазии:
- эндогенные (внутренние) — патология вызвана гормональными нарушениями и/или сниженным иммунитетом;
- экзогенные (внешние) — к ним относится ВПЧ, другие вирусы и инфекции.
- женщины, чьи близкие родственники болели раком;
- пациентки, которые длительно принимали оральные контрацептивы — это приводит к изменениям в гормональном фоне;
- пациентки с хроническими инфекционно-воспалительными процессами в органах половой системы;
- женщины, рано начавшие половую жизнь;
- женщины, перенесшие много родов или абортов (шейка матки подвергается многократному травмированию).
Состояние иммунодефицита может привести к развитию дисплазии шейки матки и ее трансформации в раковую опухоль. Поэтому врачу нужно знать о частоте воспалительных процессов в организме человека, наличии хронических заболеваний. Также нужно рассказать лечащему доктору о характере питания, стрессах, лечении препаратами, которые снижают иммунитет.
Долгое время считалось, что дисплазия — «болезнь молодых», что ей подвержены девушки в возрасте 20-30 лет. Однако современные данные показывают, что трансформация клеток в эпителии шейки матки может начаться в любом возрасте, включая период после 70 лет.
Симптомы
Дисплазию невозможно диагностировать по конкретным симптомам или признакам за исключением редких случаев (см. ниже). Выявить патологию возможно только по результатам обследования врачом и сдачи анализов.
Но стоит обратиться за дополнительным обследованием к специалисту если имеют место быть:
Выраженной, но не очевидной симптоматикой обладает только третья степень неоплазии:
Признаки дисплазии шейки матки
О том, что шейка матки женщины поражена дисплазией, может узнать только гинеколог. Для постановки диагноза специалист будет руководствоваться показаниями лабораторных анализов и внешними проявлениями – поражение эпителия характеризуется специфическим изменением цвета клеток. Пораженные участки отличаются светлыми, часто желтоватыми оттенками.
При легкой форме ЦИН эпителий выглядит гладким, однородным по цвету;
При умеренной дисплазии ткани отличаются явными изменениями в структуре клеток, которые определяются визуально и пальпированием. Именно поэтому врачи часто называют дисплазию эрозией, чтобы пациентке было понятно, что с ее органом происходит и как он выглядит на данный момент. Но все-таки данные патологии имеют существенное отличие: эрозия — разъедание тканей, дисплазия — патологическая трансформация ткани.
Тяжелая ЦИН характеризуется поражением слизистой оболочки влагалищного отдела шейки матки. Кроме того, у женщин старше 40 лет, патологические процессы могут проходить и в канале шейки матки.
Диагностика
В целях профилактики дисплазии шейки матки необходимо периодически бывать на приеме гинеколога, проходить скрининговый осмотр и сдавать анализы на ВПЧ. Раз в три года рекомендуется проходить цитологический анализ, особенно если женщина находится в группе риска. Также превентивной мерой для девушек является вакцинация от вируса ВПЧ: ее можно проводить в возрасте от 11 до 26 лет (но не младше 9 лет и старше 26).
Методы диагностики дисплазии шейки матки
Инструментальные и клинические:
- осмотр в зеркалах — визуальная диагностика цветового изменения, гладкости поверхности шейки матки, пятен или разрастания эпителия и т.п.
- кольпоскопия — обследование при помощи оптического прибора, увеличивающего изображение в десятки раз.
- ПАП-тест или мазок по Папаниколау — сбор цитологического материала для его последующего исследования под микроскопом. Выявление аномальных клеток требует следующего обследования — биопсии.
- биопсия шейки матки — при осмотре кольпоскопом отщипывается немного материала от пораженного участка шейки матки, который далее исследуется в лаборатории. Биопсия позволяет выяснить толщину слоя и тяжесть поражения тканей.
- анализ на ВПЧ — представляет собой соскоб с поверхности шейки матки.
- иммуногистохимия с онкомаркерами — анализ, проводимый в случае подозрения на онкологию.
К каким специалистам нужно обратиться
Естественно, первым специалистом в данной области выступает гинеколог — только он может диагностировать дисплазию, провести необходимые анализы и осмотр. Однако ЦИН редко вызывается одним лишь вирусом папилломы. Поэтому необходимо пройти обследование и в случае необходимости — лечение у следующих врачей:
- эндокринолог — гормональные изменения могут существенно повлиять на развитие аномальных процессов в половых органах;
- инфекционист — кроме ВПЧ в организме могут находиться другие микроорганизмы, которые снижает сопротивляемость организма;
- иммунолог — иммунитет может снижаться из-за огромного количества факторов и различных заболеваний.
Лечение

Степень и глубина поражения, а также длительность течения заболевания определяют тактику лечения дисплазии шейки матки.
Можно выделить общие особенности для всех стадий ЦИН:
- эффективного медикаментозного лечения на данный момент не существует;
- все известные методы лечения основываются на удалении или деструкции пораженных областей ткани.
Способ лечения выбирается врачом на основании:
- степени заражения шейки матки;
- возраста пациентки;
- желании женщины иметь детей.
Методы лечения в зависимости от степени заражения
Легкая степень — используется выжидательная тактика и применяются общеукрепляющие препараты. На данном этапе требуется не допустить инфекционно-воспалительных заболеваний, а также регулярно появляться на осмотре у гинеколога.
Средняя степень — зависит от глубины поражения и скорости распространения: в 70% неглубокое проникновение излечивается самостоятельно, однако при выявлении ВПЧ лечение начинается незамедлительно.
Обычно на данном этапе требуется медикаментозное лечение:
- спринцевание, противовирусные свечи и тампоны;
- противовирусные препараты;
- иммуностимулирующие средства.
При неэффективности консервативного лечения, а также при упорном течении заболевания проводится хирургическое вмешательство:
- прижигание шейки матки солковагином;
- лазерная вапоризация или конизация;
- удаление патологически измененных участков радиоволнами (при помощи аппарата Сургитрон);
- криодеструкция (прижигание жидким азотом).
Тяжелая степень — лечение проходит теми же методами, что и при диагностировании умеренной дисплазии. При этой степени заболевания лечение необходимо осуществить в срочном порядке. Из хирургических методов, как правило, применяется конизация шейки матки.
Методы хирургического лечения
Ножевая конизация
Это старый и уже почти ушедший в прошлое метод удаления пораженных дисплазией тканей с помощью скальпеля. Фактически не используется из-за высокой эффективности и безопасности других методов.
Прижигание электротоком
Этот метод также известен как петлевая электроэксцизия, диатермокоагуляция. Механизм заключается в удалении трансформированных тканей посредством электротока. Способ эффективный, но не рекомендуется молодым и нерожавшим женщинам: после процедуры на шейке матки остаются рубцы, что может привести к бесплодию или преждевременным родам.
Прижигание проводится амбулаторно — не требуется ложиться в больницу. Процедура безболезненная, поскольку перед началом операции врач введет обезболивающий укол.
Лазерное удаление
Лазерное излучение безопаснее использования электротока, поскольку не оставляет на шейке матки рубцовых деформаций. Различают лазерную вапоризацию и лазерную конизацию шейки матки.
Лазерная вапоризация означает выпаривание зараженных участков без удаления здоровых тканей. Процедура безболезненна и безопасна для молодых нерожавших женщин, планирующих иметь детей. Операция занимает около получаса и проводится в амбулаторных условиях.
Лазерная конизация — способ отсечения пораженных тканей лазерным лучом. Этот метод используется в том числе для того, чтобы провести гистологическое исследование клеток, пораженных дисплазией. Процедура проводится под общей анестезией, поскольку требует точности в наведении луча, иначе могут пострадать здоровые участки шейки матки.
Радиоволновой метод
Один из самых популярных и доступных способ избавления от дисплазии, рекомендован молодым и нерожавшим пациенткам, считается безопасным и эффективным методом. В данном случае используется аппарат "Сургитрон".
Криодеструкция
Разрушение очагов дисплазии путем их замораживания жидким азотом. Метод безопасный, поскольку не затрагивает здоровые участки органа. Процедура проводится в амбулаторных условиях и не требует введения обезболивающих. После криодеструкции у пациентки могут начаться водянистые прозрачные выделения желтоватого оттенка.
Для исключения рецидива после лечения пациенткам необходим регулярный осмотр у гинеколога и пройти профилактическое обследование (мазок на цитологию, анализы на ВПЧ, кольпоскопия).
Лечение дисплазии при беременности
Дисплазия шейки матки не сказывается отрицательно на зачатии, вынашивании или развитии плода. Поэтому хирургическое вмешательство рекомендовано отложить на послеродовой период.
Также нужно помнить о риске преждевременных родов у женщин, которые прошли лечение дисплазии посредством конизации шейки матки.
Профилактика заболевания
Чтобы снизить риск развития патологии, а также исключить рецидивы дисплазии, необходимо соблюдать простые правила:
- соблюдение режима питания и включение всех необходимых витаминов и микроэлементов в рацион;
- своевременное лечение воспалительных процессов женской половой сферы;
- отказ от вредных привычек;
- использование барьерных методов контрацепции при частой смене половых партнеров
- регулярный осмотр врача-гинеколога.
Дисплазия шейки матки — это опасная патология, которая характеризуется потенциально предраковой трансформацией и аномальным ростом нетипичных клеток с множественными и бесформенными ядрами. Также цервикальная интраэпителиальная неоплазия сопровождается отсутствием эпителиального расслоения.

Присоединяйтесь к нам в социальных сетях! Общайтесь и задавайте свои вопросы нашим специалистам.
Нарушения клеточного строения тканей при цервикальной дисплазии могут привести к развитию онкологии. Заболеванием страдают преимущественно молодые женщины (25–30 лет).
Раннее обнаружение патологии способствует предупреждению онкологического риска.
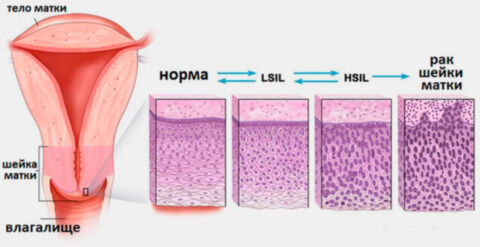
Цервикальная дисплазия (CIN) классифицируется на 3 степени:
- Слабая (CIN I) — отличается слабовыраженными нарушениями в эпителиальном строении. Структурные изменения не охватывают больше трети многослойного эпителия. Присутствуют признаки папилломавируса: лейкоплакия (утолщение эпителиального слоя матки), койлоцитоз (клетки, поврежденные вирусом папилломы).
- Умеренная (CIN II) — возникают поражения половины эпителиального пласта, наблюдаются выраженные изменения структур, прогрессирование морфологических изменений на клеточном уровне.
- Тяжелая (CIN III) — патологический процесс затрагивает всю толщу клеток, распространение поражения максимально глубокое. Морфологические изменения ярко выражены, вплоть до появления митозов (неконтролируемое клеточное деление). Атипичные клетки, в которых обнаруживаются крупные гиперхромные ядра, находятся только в слизистой оболочке, не распространяясь на близлежащие структуры.
Причины дисплазии шейки матки
Основные причины дисплазии шейки матки у большинства пациенток (98%) — это наличие предракового папилломавируса человека (16, 18 и другие онкогенные типы). Длительное наличие данной инфекции вызывает атипичные клеточные изменения.
Также цервикальную неоплазию могут спровоцировать такие факторы:
- Хронические воспаления органов малого таза.
- Подавление иммунитета.
- Долгий прием противозачаточных препаратов.
- Травмы шейки матки из-за частых родов и абортов.
- Курение.
- Предрасположенность к онкозаболеваниям.
- Ранние половые контакты.
- Пренебрежение гигиеной.
- Беспорядочная сексуальная жизнь.
- Сбои гормонального фона.
Признаки и симптомы дисплазии шейки матки
При начальной стадии симптомы дисплазии шейки матки практически не проявляются. В 15% клинических случаев регистрируется скрытое течение болезни. Только запущенный патологический процесс, а также присоединение вторичной инфекции дает о себе знать.
Срочное обследование необходимо при такой симптоматике:
- Выделение белей с неприятным запахом.
- Зуд и покалывание кожи.
- Выделения с кровью после половой близости.
- Дискомфортные ощущения при половом акте. Эти проявления не являются специфичными именно для дисплазии.
Основное и самое грозное осложнение дисплазии шейки матки – развитие инвазивного рака.

Диагностика дисплазии шейки матки
Поскольку болезнь не имеет специфической клинической картины, то в большинстве случаев ее выявляют при обращении пациенток к гинекологу с симптомами воспаления. Чаще всего это воспалительные процессы в канале шейки (цервицит) или во влагалище (кольпит), которые сопровождаются зудом в половых органах, жжением, внеменструальными выделениями.
Программа диагностики дисплазии шейки матки включает такие процедуры:
- Вагинальный осмотр зеркалами для визуализации патологических изменений.
- ПАП-соскоб — цитологическое исследование для выявления патогенных клеток папилломавирусной инфекции.
- Кольпоскопия — инструментальный осмотр шейки матки кольпоскопом, процедура безболезненна и абсолютно безопасна. Для получения более четкой кольпоскопической картины слизистая шейки обрабатывается раствором Люголя или уксусной кислотой, которая способствует сужению сосудов.
- Биопсия — инвазивный забор биоптата с целью гистологического исследования.
- ПЦР-тест — выявление в участках ДНК онкогенных разновидностей папилломавируса.
- Цервикография – рентгенологическое обследование с контрастированием.
Основной метод диагностики дисплазии шейки матки – ПАП-мазок, заключающийся в соскабливании клеток с поверхности слизистой при гинекологическом осмотре. Далее, материал изучается под микроскопом и в 5–7% анализов выявляют видоизмененные клетки.
При положительном результате исследования необходимо пересдать анализ через несколько месяцев, однако, около 61% женщин этого не делают, чем подвергают себя опасности. Появление данного способа обследования позволило не только точно выявлять патологию, то и существенно снизить уровень смертности от заболевания.
Если ставится диагноз дисплазия шейки матки, это не означает, что процесс обязательно закончится развитием раковой опухоли. При своевременном и профессиональном подходе к решению проблемы 74% пациенток с типом CIN II выздоравливают на протяжении пяти лет. У 1% заболевших слабая стадия переходит в умеренную или тяжелую. У 16% умеренная форма переходит в тяжелую в течение двух лет, у 25% – в течение пяти лет. CIN III тип дисплазии шейки матки заканчивается злокачественным перерождением в 12–32% случаях.
Лечение дисплазии шейки матки
Основная цель лечебных мероприятий – максимально возможное снижение риска перехода интраэпителиальной неоплазии в онкозаболевание.
Индивидуальная программа лечения дисплазии шейки матки зависит от возраста женщины, степени цервикальной дисплазии и масштаба поражения. Также врач учитывает наличие нозологических форм болезней и желание пациентки родить ребенка. При легкой степени, которая протекает менее двух лет, врачи-гинекологи не рекомендуют проводить лечение, поскольку за это время организм способен самостоятельно устранить ВПЧ-инфекцию. При CIN I показано динамическое наблюдение, лечение патологий половой и эндокринной системы. Также рекомендовано правильное питание и прием витаминных комплексов.
При 1 и 2 степени цервикальной дисплазии применяют агрессивные методы терапии:
- Иммуностимулирующее лечение. Подразумевает использование интерферонов и иммуномодуляторов. Показано при рецидивирующем течении и обширных поражениях. Если обнаружен вирус папилломы, то проводится противовирусная терапия, после которой дисплазия шейки матки либо регрессирует в легкую форму, либо полностью исчезает.
- Хирургические манипуляции. Включают ликвидацию пораженного участка при помощи криодеструкции — выжигания жидким азотом. Также атипичный участок может быть удален лазером, электродеструкцией или высокочастотными волнами. Иногда проводится оперативное иссечение всей шейки матки или ее участка.
К хирургическому вмешательству вне зависимости от причины дисплазии шейки матки прибегают при двукратном положительном результате ПАП-мазка. Для санации применяются противовоспалительные средства. Зачастую после санации степень дисплазии уменьшается, в некоторых случаях патологический очаг может исчезнуть полностью.
После купирования воспалительного процесса проводят операцию, обычно на 6–8 день цикла. Лазерная вапоризация заключается в прижигании атипичной ткани пучком лазера низкой интенсивности. При нагревании ткань разрушается, образуя некроз.
При диатермокоагуляции происходит разрушение патологического участка под воздействием высокочастотного тока, подающегося на электрод. После гибели эпителия образуется струп. Эффективность метода невысокая – 70%, поэтому применяется он нечасто. К тому же есть риск возникновения негативных последствий.
Криодеструкция больше подходит нерожавшим девушкам. Способ имеет минусы: длительное заживление, развитие воспаления в обработанной зоне.
При отсутствии эффекта от лечения дисплазии шейки матки после медикаментозной терапии и применения малоинвазивных методик хирургии, показана ампутация шейки или эксцизия (удаление патологического фрагмента в пределах здоровой ткани). Другие показания к резекции: значительная деформация шейки, раковое поражение, подтвержденное результатами гистологического исследования.
В редких случаях возможны осложнения дисплазии шейки матки после оперативного вмешательства:
- Рубцовые изменения.
- Обострение хронических воспалений органов малого таза.
- Нарушение цикла.
- Бесплодие.
- Кровотечение, связанное с повреждением сосудов, это больше характерно для деструкции.
- Деформация шейки.
- Непроходимость цервикального канала.
- Восходящая инфекция.
- Гормональный дисбаланс.
Чтобы не было рецидива, необходимо выполнять рекомендации врача:
- Не заниматься сексом в течение полутора месяцев.
- Не делать спринцевания.
- Не использовать в качестве гигиенических средств тампоны.
- Отказаться на время от тепловых процедур (баня, горячая ванна, сауна, солярий).
- Не рекомендована тяжелая физическая работа и поднятие тяжести.
Через три месяца повторно берется мазок при проведении кольпоскопии. При получении нормальных результатов пациентку снимают с диспансерного учета, но это не повод далее не наблюдаться у гинеколога.
Если вам необходимо определить точный диагноз, обратитесь в клинику «АльтраВита». Мы располагаем ультрасовременным диагностическим оборудованием и штатом лучших врачей, что позволяет безошибочно выявить патологию на ранней стадии.
Профилактика дисплазии шейки матки
Дисплазия шейки матки — это заболевание, при котором нарушаются структурные элементы органа на клеточном уровне, поэтому без своевременного грамотного лечения возможно перерождение ткани в раковую опухоль.
Наилучшей защитой репродуктивных органов от рака является профилактика дисплазии шейки матки. Ведь в подавляющем большинстве случаев женщина не догадывается о развитии у себя опасной болезни, поэтому плановые гинекологические осмотры и диагностика составляют основу профилактических мероприятий.
Обследование на злокачественное образование шейки в обязательном порядке необходимо женщинам:
- С 21-летнего возраста или не позднее трех лет от начала интимной жизни, а лучше – с началом сексуальных отношений.
- При отрицательных тестах посещать специалиста нужно ежегодно или раз в два года.
- При трех отрицательных результатах женщинам от 30 лет показано обследование однократно в два—три года.
- Если была экстирпация матки, то можно не обследоваться, но только с разрешения доктора.
- В пожилом возрасте можно приостановить диагностику, если не было ни одного положительного теста на протяжении десяти лет.
Программа скрининга, охватывающая 80% женского населения, сокращает заболеваемость и летальный исход от ракового поражения шейки в два раза.
Первичная профилактика дисплазии шейки матки и рака заключается в вакцинировании от папилломавируса. Это не исключает регулярные скрининговые исследования.
Вторичная профилактика предусматривает:
- Отказ от вредных привычек (табакокурение, злоупотребление алкоголем и наркотиками).
- Активный образ жизни.
- Соблюдение правильной личной гигиены.
- Ношение удобного нижнего белья из натуральной ткани. Особенно не рекомендуется носить стринги и пользоваться ежедневными прокладками.
- Использование барьерных контрацептивов при частой смене сексуальных партнеров.
- Хорошее здоровое питание, забота об иммунитете.
- Своевременное выявление и лечение воспалительных процессов в органах малого таза.
Вовремя поставленный диагноз дисплазия шейки матки и проведенная терапия уберегают женщин любого возраста от перерождения клеток в злокачественные.
Для того чтобы пройти тщательную диагностику получить полную информацию о состоянии женского здоровья, запишитесь на консультацию к гинекологу на сайте клиники с помощью обратного звонка или электронной связи.
Наличие инновационной диагностической аппаратуры, собственной лаборатории с отличным техническим оснащением плюс уникальный опыт наших врачей, позволяют поставить точный диагноз, выявить болезнь на ранних сроках, провести максимально эффективное лечение. Самое главное, не пропустить первые симптомы дисплазии шейки матки и сразу же обратиться за профессиональной медицинской помощью. В этом случае шансы на полное выздоровление очень высокие.
Что такое дисплазия? Дисплазия шейки матки или цервикальная дисплазия – состояние покрывающего шейку матки эпителия, которое интересно изменением количества слоев и строения формирующих его клеток. При этом в процесс совсем не вовлекается базальная мембрана и верхние клеточные слои.
Дисплазия шейки матки 1 относится к болезням, которые при стечении обстоятельств способны стать главной причиной дисплазия шейки матки появления злокачественной опухоли шейки матки (заканчивается карциномой).
Дисплазия шейки матки — это очень опасная патология и самая частая предраковая форма, изменяющая структуру слизистой оболочки влагалища. Которая может быстро развиться.
Дисплазия шейки матки мкб может иметь разное происхождение, однако она всегда сопровождается нарушением строения клеток эпителия. Она затрагивает не только верхние слои, но также может проникать намного глубже.
Шейки матки дисплазию часто называют эрозией, но этот термин не полностью передает саму суть явления. Главное отличие данных двух процессов в том, что эрозия развивается в результате механического повреждения тканей, а дисплазия характеризуется нарушением строения клеток и тканей.
В зависимости от глубины поражения слизистой органа, бывает:
- Слабо выраженная (легкая) форма дисплазии (поражено примерно до трети толщи слоев плоского эпителия, а клетки промежуточного слоя могут отекать).
- Умеренно выраженная (средняя) форма дисплазии (поражено примерно от трети до двух третей толщи; сильно нарушается полярность расположения эпителия).
- Выраженная (тяжелая) форма дисплазии (поражены абсолютно все слои эпителия).
Это нормы классификатора болезни международной общественности.
Симптомы болезни
Пациент с дисплазией шейки органа жалуется на следующие симптомы дисплазии шейки матки:
- Бели, выделения (обильные и с неприятным запахом).

- Боли на фоне аднексита.
- Кровянистые выделения (часто после полового акта или гинекологического осмотра).
- Сильный зуд маточной шейки.
- Вагинит.
- Чувство жжения.
- Боли, возникающие во время секса.
Причины болезни
Главная причина развития дисплазии — инфицирование преимущественно 18-м или 16-м штаммом вируса папилломы человека (или ВПЧ). По одним результатам исследований в 50-80%, по другим — в 98% случаев дисплазия 2, а также дисплазия тяжелой формы сопровождаются обязательным обнаружением ВПЧ при помощи существующих способов исследования.
Не любое инфицирование непременно приводит к развитию болезни, а затем — это рак. Для этого требуется наличие таких факторов риска:
- Ослабление местной иммунной защиты, которое проявляется существенным снижением содержания иммуноглобулинов типа “G” и “A” и повышением иммуноглобулина “M” в цервикальном канале.
- Болезнь желез внутренней секреции, гормональные дисфункции, которые связаны с переходным возрастом, искусственным прерыванием беременности, беременностью, инволютивным периодом, долгим использованием (более пяти лет) гормональных контрацептивных препаратов. Все это способно приводить к формированию агрессивных промежуточных форм эстрадиола (16-альфа-гидроксиэстрон), которые влияют на перерождение клеток, пораженных ВПЧ.
- В третью причину попала наследственная предрасположенность — в полтора раза повышает риск недуга.
- Долгое и тяжелейшее течение воспалительных процессов половых органов, которые обусловлены бактериальной инфекцией, вирусом (тип “2”) простого герпеса, либо инфекциями, передающимися половым путем — трихомониаз, цитомегаловирус, хламидиоз, папилломавирусная инфекция.
- Наличие диспластических процессов, а также кондилом влагалища или половых губ.
- Отклонения результатов цитологических мазков от принятой нормы.
- Ранние (до шестнадцати лет) сексуальные контакты, а также частая смена партнеров.
- Частые роды, в особенности сопровождаемые травмой родовых путей.
- Разные травмы, которые связаны с повторными абортами.
- Два и больше прерываний беременности.
- Половой контакт с партнером, у которого был обнаружен рак головки полового члена. Несоблюдение половым партнером личной гигиены.
- Недостаток бета-каротина, фолиевой кислоты, витаминов “C” и “A” в продуктах питания.
- Курение — в четыре раза увеличивает риск развития болезни.
Беременность и недуг
В настоящее время болезнь встречается у 3,4-10% беременных женщин и с такой же частотой, как и у небеременных того же возраста. Лишь у 0,1-1,8% из них диагностируется дисплазия 3 степени.
Болезнь не прогрессирует во время беременности. После родов обратному развитию недуга подвержены 70%«CINIII» и 25-60% «CINII».
Правда другие исследования свидетельствуют о прогрессировании дисплазии шейки матки второй степени при беременности примерно в 28% случаев.
Специфика диагностики дисплазии шейки матки в момент беременности (в особенности дисплазия 1 степени) и в ближайшее время после родов, обусловлены очень высоким содержанием эстрогенов, а также быстро происходящими в организме женщины физиологическими изменениями половых органов:
- Продуцирование железами густой слизи.
- Повышение притока крови к матке, в результате чего слизистая шейки органа приобретает синеватую окраску.
- Прогрессирующее размягчение, увеличение объема органа.
Данные изменения несколько усложняют диагностику, однако не оказывают влияния на достоверность исследований. Выполнение биопсии при беременности является нежелательным. В основном, вполне достаточно забора материала специальной щеткой для цитологического исследования мазка.
В случае если возникает потребность, то выполняется не ножевая биопсия, а посредством щипцов, которые предназначены именно для этого. При этом материал берется из наиболее подозрительного участка слизистой.
Конизация (или конусовидная биопсия) делается только при подозрении на рак. Кольпоскопия у беременных женщин проводится по строгим показаниям, либо при наличии патологических изменений, которые были обнаружены в мазках, взятых до беременности.
Диагностика
В связи с тем, что дисплазия легкой степени не обладает какими-то характерными клиническими признаками, то диагноз устанавливается на базе физикального осмотра вместе с лабораторными анализами и инструментальными методиками:
Осмотр в гинекологических зеркалах
Простой осмотр зачастую не дает возможности заподозрить эту патологию, поскольку изменений, видимых глазом, на органе вообще нет. Однако в случае тяжелой или умеренной дисплазии можно увидеть изменение цвета слизистой (белесые или ярко-красные), разрастание эпителия в форме белесоватых бляшек, а также блестящую поверхность вокруг всего наружного зева.
Биопсия
Биопсия выполняется под контролем кольпоскопии (потому процедура называется прицельной биопсией). Потом начинается гистологическое изучение материала.
Биопсия — это главный метод диагностики данной болезни, поскольку позволяет изучить не просто строение клеток, но также архитектонику эпителиальных слоев (их количество, взаиморасположение, глубину атипии). После биопсии и подтверждения диагноза болезни, пациентам выполняется специальное диагностическое выскабливание канала шейки матки, дабы не пропустить в нем предраковый процесс.
Кольпоскопия
Этот метод (гинекология) представляет собой осмотр органа специальным аппаратом под названием кольпоскоп под 10 и больше кратном увеличении. Проведение проб (с йодом и разведенной уксусной кислотой) с последующим осмотром шейки матки называют расширенной кольпоскопией.
При смазывании слизистой оболочки органа уксусным раствором начинается сужение сосудов эпителия, коагуляция слизи, что существенно облегчает осмотр органа.
На болезнь указывают такие признаки:
- Возникновение участков ацетобелого эпителия.
- Развитие точечности.
- Возникновение многоугольных участков.
После диагностики с уксусной кислотой орган окрашивают водным раствором йода. Это называется пробой Шиллера. Проба Шиллера считается положительной, в случае если вся поверхность шейки матки приобретает коричневый цвет.

Цитологическое исследование мазка
Очень важным исследованием также считается взятие мазка с шейки матки на онкопатологию или цитологию. Анализ мазка на цитологию в России проводится ежегодно каждой женщине. Это соскоб с шеечной поверхности и из глубины цервикального канала.
Забор материала делается ложкой Фолькмана, либо шпателем с поверхности шейки и щеткой, или же ложкой Фолькмана из шеечного канала. Это нужно для соскабливания клеток эпителия, которые необходимы для цитологического анализа, иначе в мазок попадет только цервикальная слизь с микрофлорой и тогда анализ будет совсем неинформативным.
После цитологического исследования мазка доктор классифицирует его по Папаниколау:
- Первый тип – нормальная цитологическая картина.
- Второй тип – есть воспалительные изменения клеток.
- Третий тип – есть отдельные эпителиальные клетки с аномалиями ядра и цитоплазмы.
- Четвертый тип – отдельные клетки с выраженными явлениями злокачественности (ядра большие и неправильной формы, хромосомные перестройки, аномалия цитоплазмы).
- Пятый тип – выявление раковых клеток.
При дисплазии 1 2 степени мазок на цитологию всегда представлен вторым и третьем типами мазка. При тяжелой степени болезни мазок соответствует уже третьему и четвертому типам.
Лечение
Общие сведения
Как лечить дисплазию? Как лечить дисплазию шейки матки? Лечение недуга обязательно комплексное, оно, кроме матки лечение народными средствами, включает следующее:
- Выполнение противовоспалительной терапии.
- Нормализация иммунологических нарушений.
- Восстановление микробиоценоза во влагалище.
Тактика ведения пациентов зависит от возраста, площади очага поражения, степени процесса, желания забеременеть. При выявлении легкой или умеренной степени недуга у молодых женщин и малых участках патологии лечение дисплазии шейки матки народными средствами не назначается. Показано только диспансерное наблюдение (ежеквартально), поскольку высок шанс самопроизвольного излечения (70 – 90%).
Однако в случае обнаружения ВПЧ, в особенности при длительном его персистировании в организме женщины, назначается противовирусная этиотропная терапия (гроприносин, ацикловир, изопринозин и панавир) системно и местно, препараты и лекарства для нормализации иммунитета (ронколейкин, полиоксидоний, иммунал, виферон), а также обработка патологического участка особыми прижигающими веществами легкого действия (к примеру, солковагин).
После противовирусной терапии мероприятия дисплазия матки лечения включают эубиотики и пробиотики (бификол, лактобактерин, бифидумбактерин) в форме вагинальных тампонов, которые нормализуют микрофлору влагалища. Тем не менее, консервативная терапия дает эффект невсегда.
Показаниями к хирургическому лечению служат:
- Дисплазия 3 степени.
- Рак шейки матки первая стадия.
- Неудовлетворительные результаты кольпоскопии и цитологических мазков при наблюдении в течение полугода.
Методы лечения
К методам лечения дисплазии шейки матки при дисплазии шейки матки относят:
Диатермокоагуляция (ДТК)
Суть методики в деструкции (разрушении) очага болезни электрическим током высокой частоты. Ток подается на электрод (петлю), который контачит с шейкой матки. В результате происходит некроз атипичных эпителиальных клеток, а на месте прижигания формируется струп.
В последние годы этот метод утратил свою актуальность из-за низкой эффективности и большого риска развития осложнений (кровотечение, рубцовая деформация шейки, болевой синдром, долгий период заживления).
Криодеструкция
Этот способ заключается в обработке очага болезни холодом (жидким азотом с крайне низкой температурой), в результате чего больные клетки разрушаются, отторгаются.
Данный метод дисплазия шейки матки 2 3 степени лечения хорошо подходит нерожавшим женщинам, но также имеет недостатки: долгое время заживления и большой риск развития воспалительных процессов в очаге.
Лазеровапоризация
Суть метода в действии лазерных лучей на больной участок (способ бесконтактный). При этом из пораженных клеток выпаривается вся жидкость и они разрушаются.
Лечение дисплазии шейки матки в Израиле лазером — эффективный способ. У него только два недостатка: высокая стоимость и дорогостоящее оборудование, которое есть не во всех медицинских учреждениях.
Лечение радиоволнами (аппарата Сургитрон)
По действию радиоволновое лечение дисплазии шейки матки похоже на лазеровапоризацию, но вместо лазерных лучей здесь применяются радиоволны (радиоволновое лечение дисплазии шейки матки — метод бесконтактный).
Видео: Боровая матка и Красная щетка
Оперативное вмешательство
В некоторых случаях показана операция на шейке матки, ножевая конизация, либо эксцизия (иссечение очага патологии в границах здоровых тканей), либо ампутация шейки матки (полное удаление). Чтобы сделать резекцию необходимо:
- Распространение процесса по всему цервикальному каналу.
- Тяжелая дисплазия и умеренная дисплазия шейки матки, рак шейки первой степени, полностью подтвержденные результатами биопсии.
- Выраженная деформация шейки в независимости от степени недуга.
- Повторное шейки матки лечение при отрицательном эффекте от методов деструкции.
После хирургического лечения
После деструкции очага недуга на шейке матке пациенту желательно:
- Ограничить подъем тяжестей и физические нагрузки на два месяца.
- Половой покой на один-три месяца (зависит от способа лечения).
- Запрет спринцеваний и использования тампонов на весь период заживления.
- Контрольный осмотр шейки матки при дисплазии спустя полтора месяца.
В случае появления болей допускается прием противовоспалительных нестероидных средств (ибупрофен, найз). В первые три-четыре недели после хирургического лечения возможно также усиление влагалищных белей, с запахом, и без.
При подъеме температуры до 38 и выше, либо появлении кровотечения лечение народными средствами не подходит, надо срочно обратиться за медицинской помощью.
Осложнения
Лечение народными средствами может усугубить положение, поэтому лечение народными средствами следует оговаривать с врачом. Лечащий доктор обязательно поможет.
Дисплазия 1 степени чревата такими осложнениями, которые, в основном, появляются после хирургического лечения:
- Кровотечение в момент деструкции, либо после нее.
- Развитие аномалий родовых сил. Это обусловлено стенозом шеечного канала и деформацией рубцами шейки матки.
- Бесплодие вследствие непроходимости цервикального канала (так называемого стеноза) или в результате восходящей инфекции (хронический эндометрит и сальпингит).
- Нарушение менструального цикла (различные гормональные проблемы).
- Переход в рак шейки матки.
Теперь вы знаете дисплазию шейки матки это что такое и как ее лечить.







