 Варикоз на ногах очень распространенный недуг, особенно среди женщин. Эта болезнь возникает из-за негативных изменений, которые происходят в венах. Начинается их увеличение в длине, расширение и образование извилин, а также разнообразных клубков.
Варикоз на ногах очень распространенный недуг, особенно среди женщин. Эта болезнь возникает из-за негативных изменений, которые происходят в венах. Начинается их увеличение в длине, расширение и образование извилин, а также разнообразных клубков.
Причиной таких проблем служит ухудшение эластичности сосудов, по которым идет кровоток. В результате их пропускная способность сильно нарушается и на кожных покровах, образуются некрасиво выглядящие выступы. Затем появляется четкое вздутие вен, которое, как считают многие женщины, является уродством на ногах, ухудшающим их эстетический вид. Существует даже классификация данных недугов, о которой Вы сможете прочитать ниже.
- Причины и симптомы данной патологии
- Какие типы данной патологии встречаются сегодня?
- Как диагностируется подобный недуг?
- Как врачуют данный недуг?
- Послесловие
- Содержание:
- Общая информация
- Виды варикозного расширения вен нижних конечностей
- Причины варикозного расширения вен на ногах
- Симптомы варикозного расширения вен на ногах
- Методы диагностики
- Стадии варикозного расширения вен на ногах
- Осложнения варикозного расширения вен
- Методы лечения варикозного расширения вен на ногах
- Варикоз
- Флебит
- Тромбофлебит
- Тромбоз
- Трофические язвы
- Хроническая венозная недостаточность
- Тромбоэмболия
Причины и симптомы данной патологии
Расширение вен на ногах, приводящее к варикозу, происходит по многим причинам.
К их числу относятся:
- курение;
- использование обуви, которая не подходит по размеру;
- ожирение;
- малоподвижная жизнь, сидячая или стоячая работа, отсутствие физической активности;
- венозные дисплазии, имеющие врожденный характер;
- возрастная категория, старше 45-ти лет;
 беременность;
беременность;- разнообразные формы нарушения кровотока;
- регулярные физические нагрузки, очень тяжелые для организма;
- прием гормональных средств долгое время.
При этом явным симптомом патологии считаются «сосудистые звездочки». Их возникновение первый и один из самых главных признаков варикоза на ногах.
Также эта болезнь характеризуется:
- отеками ступней и ног;
- болью и жжением в нижних конечностях;
- тяжестью в ногах;
- изменениями оттенка кожи, возникновениями трофических видов язв (это обычно происходит, когда патология уже сильно запущена);
- судорогами.
Какие типы данной патологии встречаются сегодня?
 Виды варикоза наблюдаемые у больных могут быть самые разнообразные. Классификация недуга, если говорить о проблемах, которые возникают на ногах, может быть разной. Такие заболевания разделяются на несколько типов.
Виды варикоза наблюдаемые у больных могут быть самые разнообразные. Классификация недуга, если говорить о проблемах, которые возникают на ногах, может быть разной. Такие заболевания разделяются на несколько типов.
Рассмотрим основные виды варикоза:
- Первичное расширение. Это болезнь, которая при отсутствии длительного врачевания может вызвать трофические язвы.
- Вторичное. Оно возникает как следствие такого негативного процесса как тромбоз вен, наблюдаемый на ногах. Кроме этого вторичное расширение может появиться на основе иных сосудистых патологий, часто являющихся наследственными, которые наблюдаются в нижних конечностях. Многие медики называют его посттромботическим недугом. Такая болезнь склонна к прогрессированию и впоследствии приводит к застойным явлениям в зоне голени либо ступни;
- Варикоз сетевидный (второе название – ретикулярный). При данном недуге даже самые малые вены существенно увеличивают свои размеры. Особенно это видно на ногах в области боковых зон. Такая болезнь характеризуется отеками и чувством тяжести в нижних конечностях. Иногда данная патология является следствием венозной недостаточности.
- Также некоторые специалисты говорят о внутреннем варикозе. Под данным термином подразумевают проблемы в функционировании глубоких вен либо патологии подкожных сосудов, а также болезнь, именуемую тромбофлебитом.
Как диагностируется подобный недуг?
 Классификация и стадия патологии производится разнообразными методами. Прежде всего, в них входят осмотр у доктора и получение анамнеза больного.
Классификация и стадия патологии производится разнообразными методами. Прежде всего, в них входят осмотр у доктора и получение анамнеза больного.
Также применяются разнообразные исследования, в число которых входят:
- Венография контрастная. Это обследование проводится на ногах. Для его осуществления используется контрастное вещество. Данный компонент вводят в проблемные вены. Благодаря этому врач видит их очертания, степень проходимости и зоны, пораженные варикозом.
- Дуплексное сканирование. Проще говоря, это УЗИ вен. Его надо провести, чтобы понять их проходимость, степень расширения, увидеть имеющиеся тромбы, а также направление кровотока.
Классификация стадий варикоза, который бывает на ногах:
- Первая. Она в основном является косметическим дефектом. Это проявление рисунка вен на ногах.
- Вторая. На данном этапе к испорченному виду кожи добавляются негативные физические ощущения. В ногах возникает чувство тяжести, появляются боли и отеки. Также нижние конечности начинают быстро уставать.
- Третья. На этой стадии к уже описанным выше признакам прибавляются онемения, снижения чувствительности, а также судороги в зоне икр. Также начинают развиваться дерматиты. На ногах появляются различные высыпания, также, бывает, возникает неприятный зуд.
- Четвертая. Она наступает, когда болезнь входит в заключительный этап. Возникают язвенные трофические образования. Начинаются воспаления в стенках вен, в них образуются тромбы. Венозные узлы рвутся, недостаточность сосудов становится хронической.
Как врачуют данный недуг?
 После того как квалификация и стадия заболевания определены врачом, он составляет индивидуальный курс лечения. Используемые процедуры и препараты зависят от многих факторов. Большую роль играет запущенность патологии, состояние организма и возраст пациента, а также наличие у него иных проблем со здоровьем.
После того как квалификация и стадия заболевания определены врачом, он составляет индивидуальный курс лечения. Используемые процедуры и препараты зависят от многих факторов. Большую роль играет запущенность патологии, состояние организма и возраст пациента, а также наличие у него иных проблем со здоровьем.
Необходимо помнить, как только болезнь начинает проявляться, надо немедленно посетить специалиста-медика, поскольку часто бывает так, что только своевременный грамотный диагноз, позволяет пациенту эффективно излечиться с наименьшими последствиями для собственного здоровья.
Поэтому не задавайтесь вопросом: «какой варикоз у меня наблюдается и как его врачевать самостоятельно», а сразу идите к доктору для консультации и всестороннего обследования.
На первых стадиях (классификация их дана выше) обычно болезнь врачуют медикаментозно. Главная цель медиков – организовать подпитку организма всеми необходимыми для лечения патологии микроэлементами. Если заболевание является запущенным и находится в стадии, чреватой серьезными последствиями для здоровья, то тогда доктора прописывают оперативное вмешательство. Обычно делается хирургическая операция, позволяющая ушивать вены, которые растянулись.
 Кроме этого интенсивно применяется склеротерапия. Это методика врачевания, основанная на вводе специализированных препаратов в вену, пораженную патологией. В результате данного действия, она склеивается, и сосуд начинает менять свои параметры, приобретая нормальный вид.
Кроме этого интенсивно применяется склеротерапия. Это методика врачевания, основанная на вводе специализированных препаратов в вену, пораженную патологией. В результате данного действия, она склеивается, и сосуд начинает менять свои параметры, приобретая нормальный вид.
Если варикоз грамотно врачевать, то он обычно проходит. Но важно соблюдать все предписания указанные доктором, а также заниматься лечебной физкультурой и в некоторых случаях носить специализированный бандаж. Тогда через время больные могут избавиться от данной патологии и снова вести вполне нормальную жизнь.
Хотя виды и классификации варикоза сильно различаются, но они одинаковы в том, что доставляют неудобства, болевые ощущения и чувство дискомфорта. Поэтому не затягивайте врачевание данной патологии. Бережно относитесь к собственному здоровью. Помните, что в ином случае, намного лучше даже немного перестраховаться, чем спохватиться слишком поздно. Цена ошибки – Ваше здоровье, комфорт, а в некоторых случаях и сама жизнь.
Послесловие
 В этой статье мы рассмотрели разновидности, стадии и методы лечения, такой болезни как варикоз. Сегодня медицина разрабатывает и предлагает новые способы, позволяющие эффективно справиться с данной патологией. Также имеется много хороших народных средств, которые облегчают и снимают симптомы такого недуга.
В этой статье мы рассмотрели разновидности, стадии и методы лечения, такой болезни как варикоз. Сегодня медицина разрабатывает и предлагает новые способы, позволяющие эффективно справиться с данной патологией. Также имеется много хороших народных средств, которые облегчают и снимают симптомы такого недуга.
Поэтому в случае появления у Вас такого заболевания, немедленно принимайте необходимые меры, консультируйтесь с врачом и проходите назначенный им курс лечения. Это позволит Вам справиться с такой проблемой и снова радовать окружающих безукоризненным видом своих здоровых ножек с сияющей кожей.
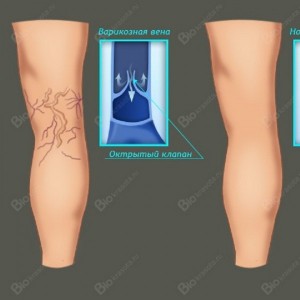
Содержание:
Общая информация
Варикозное расширение вен на ногах характеризуется изменениями вен, которые расширяются, увеличиваются в длину, начинают образовывать клубки и извилины. Варикозное расширение вен чаще всего поражает нижние конечности.
Варикозное расширение вен
Виды варикозного расширения вен нижних конечностей
- Первичное варикозное расширение вен – заболевание, поражающее ноги. При отсутствии лечения может привести к трофическим язвам.
- Вторичное варикозное расширении вен является следствием тромбоза вен на ногах или других сосудистых заболеваний (имеющих наследственный характер) нижних конечностей. Вторичное варикозное расширение вен носит и другое название – посттромботическая болезнь. Данное заболевание имеет прогрессирующее течение и приводит к венозному застою, чаще всего в области стопы или голени.
- Ретикулярный (сетевидный) варикоз. При ретикулярном варикозе в размерах увеличиваются самые незначительные по размеру вены, чаще всего на боковых поверхностях ног. Этот вид варикозного расширения может быть сопряжен с отеками, субъективным ощущением тяжести в ногах. В некоторых случаях ретикулярный варикоз может выступать симптомом хронической венозной недостаточности.
- «Внутренний варикоз» – заболевание, которого на самом деле не существует в природе, обычно подразумевающее под собой нарушения в работе глубоких вен на ногах или патологические изменения подкожных вен, или такое заболевание, как тромбофлебит.
Причины варикозного расширения вен на ногах
К причинам варикозного расширения вен на ногах относятся:
- малоподвижный образ жизни;
- курение;
- ношение обуви, неподходящей по размеру;
Ношение обуви, неподходящей по размеру – одна из причин варикозного расширения вен
- ожирение;
- беременность;
- врожденные венозные дисплазии;
- тяжелые физические нагрузки;
- возраст старше 45 лет;
- различные нарушения кровообращения.
Причины ретикулярного варикоза:
- длительный прием гормональных препаратов;
- избыточные физические нагрузки.
Симптомы варикозного расширения вен на ногах
- Появление так называемых «сосудистых звездочек» – первый симптом варикозного расширения вен на ногах.
- Отеки ног и стоп.
Один из симптомов варикозного расширения вен – отеки ног
- Судороги.
- Тяжесть в ногах.
- Боль и жжение в ногах.
- Изменения цвета кожи нижних конечностей, образование трофических язв (на поздних стадиях заболевания).
Методы диагностики
Диагностика варикозного расширения вен включает в себя осмотр у специалиста и сбор анамнеза пациента. Кроме этого назначаются следующие виды обследования:
-
УЗИ вен (дуплексное сканирование) – необходимо для определения степени расширения вен, их проходимости, наличия тромбов и направление тока крови.
УЗИ вен (дуплексное сканирование)
Стадии варикозного расширения вен на ногах
- первая стадия характеризуется косметическими дефектами, проявляющимися как появление венозного рисунка на коже нижних конечностей;
- на второй стадии варикозного расширения вен к косметическому дефекту присоединяется физический дискомфорт в ногах: ощущение тяжести, боли, быстрой утомляемости, отеки;
- на третьей стадии к вышеперечисленным симптомам присоединяются судороги в области икроножных мышц, нарушения чувствительности ног, онемение. Кроме того, на данной стадии начинается развитие дерматитов: зуда, высыпаний на ногах;
- на четвертой, заключительной, стадии заболевания на нижних конечностях происходит образование трофических язв, начинается тромбофлебит (воспаление стенки вены и образование в ней тромба), варикозные узлы разрываются, венозная недостаточность приобретает хроническое течение.
Осложнения варикозного расширения вен
К осложнениям варикоза относятся:
- венозные кровотечения;
- изменение пигментации кожи на пораженных варикозом участках;
- кислородное голодание тканей.
Методы лечения варикозного расширения вен на ногах
В настоящее время существует целый ряд безопасных и эффективных методов лечения варикозного расширения вен на ногах как без применения оперативного хирургического вмешательства (склеротерапия, микросклеротерпия, лазерная склеротерапия, микропенная (foam-form) склеротерапия, эхосклеротерапия, фармакотерапия), так и с помощью хирургической операции.
Когда упоминают заболевания вен нижних конечностей, чаще всего подразумевают варикозное расширение вен. Однако перечень патологических процессов, связанных с венами ног, гораздо шире. Он включает в себя многие, даже еще более опасные, заболевания, такие как, например, тромбофлебит. О причинах заболеваний венозной системы и наиболее часто встречающихся патологиях мы расскажем в этой статье.
Варикоз
Варикозное расширение вен представляет собой патологию венозных стенок. При варикозе стенки вен истончаются и расширяются из-за нарушенного кровотока. Болезнь сопряжена с пониженным тонусом венозных стенок и недостаточностью клапанов. Венозный отток затрудняется, просвет в венах увеличивается. Клапаны же подвергаются деформации, их стенки становятся толще и короче. Чаще всего варикоз поражает нижние конечности.

- генетический фактор;
- лишняя масса тела;
- постоянное перенапряжение ног при длительном пребывании в вертикальном положении;
- недостаточная двигательная активность, сидячий образ жизни;
- беременность;
- нарушения гормонального фона;
- вредные привычки (алкоголь, курение, наркотики);
- прием гормональных препаратов.
К первым проявлениям болезни можно отнести следующие признаки:
- отеки ног, усиливающиеся в вечернее время;
- тяжесть в нижних конечностях;
- распирающие ощущения в икрах.
При ходьбе и ближе к утру симптоматика становится менее явной. Однако болезнь прогрессирует, и постепенно симптомов становится больше: появляется болевой синдром, жар в нижних конечностях, судороги. На коже образуются телеангиоэктазии.

Врач-флеболог осматривает пациента и назначает диагностические мероприятия, включающие дуплексное сканирование и контрастную венографию. Терапевтическая тактика зависит от общего состояния больного и стадии заболевания. Используются медикаментозные препараты, средства народной медицины, лечебная физкультура, ношение компрессионного белья и хирургические методы.
Медикаментозное лечение предполагает применение препаратов, укрепляющих сосудистые стенки и разжижающие кровь (флеботоников, антикоагулянтов, венотоников, нестероидных противовоспалительных средств). Также используются местные препараты (мази).
На 3 и 4 стадиях заболевания единственным эффективным способом лечения является хирургическая операция. Пациентам назначается:
- склеротерапия (патологически измененная вена рассасывается с помощью специального препарата);
- лазеротерапия (выключение больной вены из кровотока);
- классическая флебэктомия (удаление вены под наркозом).

Флебит
Данное заболевание представляет собой воспалительный процесс стенок вен. Обычно флебит является следствием варикозного расширения нижних конечностей. Из-за воспаления нарушается кровоток и возникают тромбы. Далее флебит перетекает в более опасное заболевание — тромбофлебит.
Флебит могут спровоцировать следующие факторы:
- осложнение варикозного расширения вен;
- осложнения абсцесса;
- химический ожог кожи;
- стрептококк.
Отправной точкой в развитии заболевания может послужить и человеческий фактор (неудачная склеротерапия). Симптоматика заболевания:
- болевой синдром;
- покраснение кожи;
- повышение температуры;
- общая слабость;
- отеки.
В хронической форме флебита симптомы проявляются менее интенсивно. Болезнь то стихает, переходя в ремиссию, то резко обостряется.

Терапия флебита состоит в комплексном использовании консервативных методик. Если болезнь локализуется только на поверхностных венах, госпитализация не проводится. Во всех остальных случаях больной подлежит госпитализации.
Ноги больного должны находиться в состоянии покоя и на некотором возвышении. Доктор прописывает препараты, укрепляющие стенки вен и снижающие густоту крови. Также лечение направлено на устранение воспаления. Когда обострение сходит на нет, пациент начинает носить компрессионное белье и забинтовывать ноги эластичным бинтом. Профилактика флебита состоит в своевременном лечении гнойничковых болезней, травм и воспалительных процессов.
Обратите внимание! Лечение болезней вен нижних конечностей должно быть комплексным. Недостаточно просто принимать медикаменты. Одно из направлений терапии — строгая диета. Одна из целей диеты — борьба с лишним весом. Также правильное питание должно помочь снизить показатель холестерина в крови.
Тромбофлебит
Это заболевание является осложнением варикозного расширения поверхностных вен. Для тромбофлебита характерен воспалительный процесс на стенках вен и образование тромбов. Считается, что к группе риска с возможностью заболеть тромбофлебитом относится каждый четвертый человек. Наиболее распространенный участок локализации заболевания — нижние конечности (от нижней части ягодиц до нижней части голени).

Факторы, которые могут спровоцировать сгущение крови и образование тромбов:
- лишний вес тела;
- беременность;
- травмы;
- острая респираторная вирусная инфекция;
- генетический фактор;
- низкая двигательная активность;
- сахарный диабет;
- перегрев.
Тромбофлебиту обычно предшествуют следующие патологии:
- воспалительный процесс на стенке вены (флебит);
- чрезмерная свертываемость крови;
- нарушенный кровоток.
- болевой синдром в области вен (постепенно боли становятся все более интенсивными и не прекращающимися даже в состоянии покоя);
- общее недомогание;
- высокая температура тела;
- покраснение кожи;
- уплотненные участки кожи;
- слабость в нижних конечностях;
- ощущение холода в пальцах стоп;
- прихрамывание при ходьбе.
Часто заболевание протекает крайне агрессивно, сопровождаясь стремительным подъемом температуры и сильной болью в области вен. Постепенно нарастает отечность, а кожа на пораженных участках краснеет. Температура может повышаться до 38 градусов. Как правило, острая фаза тромбофлебита продолжается в течение 10-30 дней. После этого заболевание трансформируется в хроническую форму.
Диагностирование начинается с осмотра пациента. Врач пальпацией вен определяет болезненные участки и характер патологических изменений на коже. Для подтверждения предварительного диагноза назначается анализ крови на свертываемость. Также проводится триплексное сканирование и рентгеноконтрастная флебография.

Терапевтические мероприятия при тромбофлебите делятся на 2 группы:
Лечение консервативными методами осуществляется амбулаторно в том случае, если тромб не вышел за пределы голени. Если заболевание вызвано травмой венозной стенки, применяются антикоагулянты или спиртовой компресс. Для устранения болей используются противовоспалительные препараты.
В терапии тромбофлебита применяются такие группы препаратов:
- флеботоники (Детралекс, Веносмин);
- ангиопротекторы (производные рутина);
- нестероидные противовоспалительные средства (Синметон, Диклофенак, Мелоксикам);
- антикоагулянты (Варфарин, Синкумар).

Хирургические операции показаны в случаях, когда болезнь распространилась на глубокие вены, а также при опасности осложнений.
Оперативные методы лечения тромбофлебита включают:
- перевязку патологических сосудов;
- тромбэктомию (удаление тромба);
- флебэктомию (удаление пораженных патологическим процессом вен).
к содержанию ↑
Тромбоз
Данное заболевание развивается как результат нарушения внутренней поверхности венозной стенки глубоких вен. Факторы, которые могут привести к тромбозу, включают инфекцию, химическое или механическое повреждение, а также аллергическую реакцию.
Опасность тромбоза также возрастает при высокой свертываемости крови и снижении вследствие этого скорости кровотока. Еще одна предпосылка для развития заболевания — застойные явления в венах нижних конечностей из-за низкой физической активности или длительного пребывания на ногах.
Обратите внимание! Гиподинамия – основной фактор, приводящий к тромбозу. Существуют даже такие ненаучные, но распространенные термины, как «телевизионный тромбофлебит» (длительное сидение возле телевизора) и «синдром эконом-класса (продолжительные полеты в неудобном кресле самолета)». Когда человек в течение многих часов находится в сидячей позе с согнутыми ногами, в глубоких венах застаивается кровь, что провоцирует развитие патологии.

Опасность тромбоза заключается в следующих последствиях:
- В нижней части ноги (ниже колена) тромб не настолько опасен, как в верхней части конечности. Чем выше поднимается тромб, тем шире вена, а потому возрастает опасность отрыва этого сгустка крови.
- Если тромб попадает в сердце или легкие, он закупоривает в них кровоток. Возникает тромбоэмболия, которая приводит к тяжелой одышке, остановке сердца и даже летальному исходу.
- Тромб, попавший в артерии головного мозга, становится причиной инсульта.
Причины закупорки сосудов:
- повышенная вязкость крови из-за недостатка жидкости в организме, а также в результате нарушения метаболизма или воздействия злокачественной опухоли;
- застой крови в ногах, возникший вследствие гиподинамии, варикозного расширения вен или воспалительного заболевания;
- патологии кровеносной системы (тромбофлебит, эритремия);
- генетический фактор;
- инфекционные болезни (сепсис, аллергии);
- воспаление легких;
- чрезмерный вес тела;
- сахарный диабет.
На начальной стадии симптоматика заболевания обычно выражена слабо. Однако со временем появляется все больше признаков тромбоза, среди которых:
- отеки нижних конечностей;
- образования в виде сосудистых звездочек;
- изменение цвета кожи на ногах;
- судороги, особенно беспокоящие в ночное время;
- болевой синдром в области бедра, голени и ступни (боль утихает при горизонтальном расположении конечности);
- венозная недостаточность;
- повышенная температура.
В острой стадии тромбоз протекает бурно:
- венозный отток полностью или частично останавливается;
- бедра и голени увеличиваются в размерах;
- подкожные вены ощутимо расширяются;
- возникает цианоз;
- температура повышается до 38 градусов.
Если болезнь протекает бессимптомно, о том, что больной страдает тромбозом, можно догадаться по отчетливым венозным коллатералям в нижней части живота, на голени и бедре.

По результатам осмотра и жгутовых проб эластичным бинтом, врач-флеболог определяет состояние пациента. В качестве диагностических мероприятий назначается флебография, дуплексное сканирование, ультразвуковое исследование вен, реовазография нижних конечностей.
Выбор тактики лечения зависит от стадии болезни, общего состояния здоровья пациента, локализации патологии. Главная задача — избежать распространения тромбоза, а также предотвратить легочную эмболию (то есть закупорку артерий легких).
Лечение осуществляется только в условиях стационара. Больному назначается строгий постельный режим и прием лекарственных препаратов, в числе которых антикоагулянты, тромболитические и фибринолитические препараты, а также дезагреганты. Операция проводится в случае угрозы для жизни больного.
Методы лечения при тромбозе глубоких вен:
- Лекарственная терапия. Прием медикаментозных препаратов снижает активность симптомов и нормализует кровоток. Действие коагулянтов (Кумадина, Гепарина, Варфарина) направлено на снижение густоты крови и предотвращение тромбирования в сосудах и венах ног, а также уменьшение отеков. Тромболитические средства (Трипсин, Химотрипсин) устраняют тромбы. Флеботоники противодействуют застою крови в конечностях и улучшают сосудистый тонус (Детралекс, Веносмин). Нестероидные противовоспалительные препараты направлены на устранение боли и уменьшение отеков в ногах (Диклофенак, Индометацин).
- Хирургическое лечение. Операция показана при опасности отрыва тромба или тромбофлебите. Используются такие методики, как кава-фильтры, операция Троянова-Тренделенбурга, тромбэктомия. Оперативное вмешательство противопоказано на стадии обострения заболевания и при некоторых сердечно-сосудистых патологиях.
- Средства народной медицины. Народная терапия выступает лишь как вспомогательное средство, облегчающее протекание болезни. Используются травные настойки и ванночки для окунания ног на основе крапивы, конского каштана, аптечной ромашки.

В зависимости от состояния здоровья пациента, врач может порекомендовать умеренные нагрузки, в том числе ходьбу и лечебную гимнастику. Из жизни больного должны быть полностью исключены виды деятельности с высокой нагрузкой на стопы, а также тепловые процедуры (сауна, баня, горячие ванны).
Трофические язвы
К образованию трофических язв приводит нарушение кровообращения. Застой венозной крови провоцирует начало воспалительного процесса. Кожа подвергается пигментации, а подкожная клетчатка — уплотнению. Сначала развивается экзема, переходящая затем в трофическую язву.
Симптоматика трофической язвы включает следующие признаки:
- мощный болевой синдром;
- судороги, усиливающиеся в ночное время;
- отечность ног;
- сильный зуд;
- озноб;
- повышение температуры на изъязвленном участке;
- отслоение эпидермиса;
- синюшно выглядящую кожу из-за просвечивающихся сосудов;
- усиленную пигментацию кожных покровов;
- выделение язвами экссудата;
- струп (на запущенных стадиях заболевания).

Заболевания и состояния, провоцирующие возникновения язв:
- сахарный диабет;
- кожные патологии;
- гипертоническая болезнь;
- атеросклеротические процессы в ногах;
- химические ожоги кожных покровов;
- травмы;
- неправильная циркуляция крови.
Терапия трофической язвы включает:
- уменьшение венозного давления;
- ношение компрессионного белья (степень сдавливания определяется доктором, но обычно полагается использовать третий класс компрессии);
- прием обезболивающих и антибактериальных препаратов;
- лечение венозной недостаточности, прием антигистаминных средств, антибиотиков и флебопротекторов;
- хирургическую операцию (вплоть до пересадки кожи).
Прежде чем определиться с тактикой лечения, врач назначает обследование пациента. С диагностическими целями осуществляется УЗИ, общий осмотр и клинические исследования. По результатам анализов доктор может направить на внутривенную, лазерную или инфузионную терапию. Также применяется электромиостимуляция.

Трофическая язва не то заболевание, лечением которого можно пренебрегать. Запущенные стадии болезни приводят к развитию рожистого воспаления, микробной экземы, слоновости, сепсиса и даже летальному исходу.
Хроническая венозная недостаточность
Заболевание классифицируется по четырем стадиям, в течение которых развивается хроническая венозная недостаточность:
- На первом этапе болезнь протекает практически бессимптомно. Единственный симптом — незначительные отеки ног.
- Вторая стадия характеризуется расширением вен. Однако трофических изменений пока не наблюдается.
- На третьей стадии изменяется поверхность кожи: на поверхности ног становятся заметны вены. На коже нижних конечностей появляются выраженные пигментные пятна.
- Четвертая стадия сопряжена с развитием трофических изменений на кожных покровах ног.
К хронической венозной недостаточности приводят такие факторы, как:
- высокое давление крови в венах;
- флебит;
- воспалительные процессы.
Заболевание лечится консервативными методами (медикаментами, лечебной гимнастикой, утягивающим бельем), а также с помощью хирургических операций.

Медикаментозное лечение подразумевает использование следующих групп препаратов:
- флеботоников (Гинкор Форт, Детралекс);
- антигистаминных препаратов (Клемастин);
- противовоспалительных средств (Диклофенак);
- антиоксидантов (Эмоксипин).
Чтобы предупредить распространение инфекционного процесса по всему организму, больным прописывают лечение антибиотиками и антибактериальными препаратами. На устранение болевого синдрома нацелены такие препараты, как Лиотон, гепариновая мазь, Венобене.
Хирургические методы лечения могут включать такие методики:
- Склеротерапию. Этот метод наименее травматичен и отличается заметным косметическим эффектом. Операция осуществляется под местной анестезией и состоит во введении в вену специального иглообразного устройства — склерозанта, через который в организм поступает лечебный раствор. После введения раствора кровоток через вену блокируется, а сама вена постепенно растворяется. Тем самым удается избавиться от патологической вены.
- Лазерную терапию. Также патологически расширенные вены удаляются при помощи лазера. Как и предыдущий метод, лазеротерапия малоинвазивна, не оставляет рубцов на теле и не требует общего наркоза. Метод основан на запаивании вены с помощью лазера. В результате пораженная вена выключается из общего кровотока, который направляется на здоровые участки ноги.
- Классическую флебэктомию. Традиционная хирургическая операция проводится под общим наркозом, достаточно сложна и травматична. Суть операции состоит в удалении больной вены из ноги.

Тромбоэмболия
Данное заболевание вызывается нарушением кровотока по венам или артериям из-за образования сгустков и чрезмерной сворачиваемости крови. Образовавшиеся в результате тромбы препятствуют нормальному функционированию кровеносной системы. Обычно тромбы возникают именно в нижних конечностях.
- болевой синдром;
- отеки;
- изменение цвета кожи на ногах;
- разбухание вен.
Лечение осуществляется препаратами-тромболитиками, а также антикоагулянтами и спазмолитиками. Чтобы избавить пациента от болей, врач может назначить Папаверин, Новокаин или Но-шпу. Если медикаментозная терапия не дает результата, назначаются тромбэктомия или эмболэктомия. Одно из опасных осложнений тромбоэмболии — гангрена. В этом случае ногу придется ампутировать.
Заниматься самостоятельной постановкой диагнозов и лечением любых заболеваний нижних конечностей ни в коем случае нельзя. При обнаружении первых подозрений на проблемы с кровообращением в ногах следует незамедлительно обратиться за консультацией к врачу.







