Галина Савина На чтение: 11 мин 17,754 Просмотров
Культя шейки матки – это остаток полового органа после проведённой операции. Качество жизни женщины после вмешательства может быть различным – некоторым пациенткам не мешает утрата репродуктивной функции, другие считают это существенной проблемой. Но культя шейки матки грозит и другими осложнениями, о которых нужно помнить женщине и врачу прежде чем принять решение об операции.

- Операции по удалению матки: виды и показания
- Что представляет собой культя шейки матки
- Послеоперационный период и его осложнения
- Выпадение культи шейки матки
- Рак культи шейки матки
- Опасные симптомы, или когда нужно обратиться к врачу?
- Отзывы из различных источников
- Заключение
- Формула изобретения
- Развитие вагинального пролапса после операции
- Симптомы
- Диагностика
- Терапия заболевания
- Последствия
- Меры профилактики
Операции по удалению матки: виды и показания
Удаление матки – очень рискованный шаг для женщины, поскольку такое вмешательство полностью исключает деторождение в будущем. Именно поэтому для проведения операции должны быть строгие показания, которые можно разделить на абсолютные и относительные.
Абсолютные показания к операции – злокачественная опухоль женских половых органов, выпадение матки, непрекращающееся послеродовое кровотечение (это экстренное показание). Абсолютные показания подразумевают, что вылечить заболевание другим способом, кроме оперативного вмешательства, невозможно. Такие операции проводятся женщинам (иногда и девочкам-подросткам) независимо от возраста и количества рождённых детей, поскольку это единственный способ спасти здоровье и жизнь пациентки.
Относительные показания – крупная или множественная миома, которая быстро прогрессирует, эндометриоз, аденометриоз, воспалительные заболевания женских половых органов, частые и сильные менструальные кровотечения. Речь об удалении во всех этих случаях идёт только тогда, когда консервативные методы лечения оказываются неэффективными. В некоторых случаях удаление матки при перечисленных состояниях проводят женщинам в постменопаузе или уже имеющим двоих детей (по желанию пациентки), даже если состояние женщины не настолько критичное.
Существует несколько основных видов удаления матки. Выбор конкретного вида остаётся за врачом. Два основных вида – ампутация (шейка метки остаётся на месте) и экстирпация (матка удаляется вместе с шейкой и частично влагалищем). Оба этих вида операции могут затрагивать придатки (маточные трубы и яичники), а могут оставлять их сохранными.
Поскольку при экстирпации шейка матки удаляется полностью, в дальнейшем речь пойдёт только об ампутации матки. По объёму данное вмешательство может быть двух видов – субтотальная и тотальная ампутация. Первый вид – наиболее щадящий, при этом сохраняется влагалище, шейка матки вплоть до внутреннего зева, маточные трубы (ушиваются) и яичники. Во втором случае матка удаляется полностью с придатками, но влагалище и шейка матки остаются на месте.

По способу проведения ампутация матки может быть гистероскопической, лапароскопической и лапаротомической. Гистероскопическая – наиболее щадящий вариант, выполняется под местной или субдуральной анестезией. Инструменты вводятся через влагалище, шрамов на коже не остаётся. Лапароскопия – удаление операции через небольшой прокол на коже, если есть необходимость выполнить большой объём. Чревосечение применяют в тяжёлых случаях, например, при послеродовом кровотечении.
Кроме показаний существуют и противопоказания к удалению матки. К ним относятся тяжёлое состояние женщины, вызванное декомпенсацией хронической патологии – в этом случае операцию проводят после стабилизации состояния пациентки. Острые инфекционные заболевания также являются противопоказанием для вмешательства – их нужно вылечить до операции. И третье абсолютное противопоказание – рак любого органа, в том числе матки, 4 стадии.
Что представляет собой культя шейки матки
Культя – это остаток органа, оставшийся после его удаления. В случае с шейкой матки это фрагмент от внутреннего зева (ушивается во время операции) до наружного зева (влагалищная часть). Влагалище при этом остаётся полностью сохранным. Культя шейки матки является следствием перенесённой операции – ампутации матки (с придатками или без них).
Отсутствие матки и наличие культи никоим образом не сказывается на внешнем облике (особенно если операция была проведена гистероскопическим методом) или на качестве жизни женщины. Пациентки, перенесшие ампутацию матки, продолжают жить полноценной сексуальной жизнью, испытывая не менее яркие ощущения. Тем не менее, после удаления матки полностью теряется репродуктивная способность, поэтому у молодых женщин, не имеющих детей, врачи крайне неохотно назначают данную операцию, если нет жизненных показаний.
Существует распространённое мнение, что последствия ампутации матки значительно сказываются на женском организме – например, что женщина значительно быстрее стареет, или у неё повышается вероятность других гинекологических заболеваний. Здесь следует уточнить, что происходящие изменения зависят от объёма проведения операции.
Если у женщины удалена только матка, а яичники и маточные трубы остались, то её гормональный фон после операции остаётся нормальным, она выглядит здоровой и чувствует себя хорошо. Поэтому данный вид вмешательства предпочтителен у молодых дам.
Если же была проведена тотальная ампутация матки с придатками, то в отсутствие женских половых гормонов менопауза действительно наступает раньше. Если женщина находится в постклимактерическом периоде, то эти изменения не оказывают на неё влияния, но если до операции она имела стабильный менструальный цикл, то симптомы преждевременного климакса устраняют с помощью гормональной терапии.
Что касается вероятности развития гинекологических заболеваний, в частности, рака груди, то в этом случае связь есть не с самой операцией, а с причинами, вызвавшими заболевание. В частности, вероятность рака груди выше у женщин, у которых диагностирована миома (при неэффективности консервативной терапии это заболевание – показание к ампутации матки).
Самое заметное изменение образа жизни женщины после операции – исчезновение менструаций. Многие пациентки считают эту особенность скорее положительной, особенно если во время заболевания страдали обильными и болезненными месячными. Тем не менее, если вмешательство проведено неправильно или в недостаточном объёме, и фактор, вызывающий заболевание, оказался не полностью удалён, возможны осложнения позднего послеоперационного периода – выпадение и рак культи шейки матки.
Послеоперационный период и его осложнения
Адаптация к культе шейки матки начинается сразу же после проведения манипуляции. Реабилитацию разделяют на раннюю (в стационаре) и позднюю. Ранняя реабилитация может длится от суток до 12 дней, в зависимости от того, какой тип операции проводился у данной пациентки (абдоминальная, лапароскопическая, гистероскопическая). Поздняя реабилитация включает в себя длительный период после выписки из больницы.

На раннем этапе пациентке необходимо наблюдение врача, чтобы предотвратить кровотечения, осложнения со стороны внутренних органов. Поэтому женщине нужно быть внимательной к своему состоянию, вовремя сообщать врачу о том, что у неё болит живот или она испытывает любые другие неприятные ощущения.
В раннем послеоперационном периоде возможны кровотечения, воспалительные процессы в области швов, захватывающие как шейку матки и влагалище, так и соседние органы брюшной полости. Если при определении объёма операции была допущена диагностическая ошибка, и женщина имела рак шейки матки на начальной стадии, симптомы опухоли могут проявиться в ранний послеоперационный период.
Поздний реабилитационный период – это довольно длительные мероприятия, позволяющие женщине вернуться к полноценной жизни. Вот почему этому периоду нужно уделить не меньше внимания, чем лечению в стационаре. Рекомендуется носить бандаж, поддерживающий мышцы живота. Женщине придётся ограничить физический труд, особенно поднятие тяжестей, купание в открытых водоёмах и половую жизнь на 2 месяца после выписки из больницы.
Если швы были наложены неправильно, то они будут способствовать образованию кисты. Чаще всего подобное заболевание является следствием многих факторов, среди которых может оказаться и нарушение технологии проведения оперативного вмешательства. Фото кисты можно найти в интернете, как правило, это состояние протекает бессимптомно и с минимальным риском для здоровья.
В норме на месте шва формируется рубцовая, а затем фиброзная ткань, которая изолирует влагалище и шейку матки, предотвращает сообщение половых органов с брюшной полостью, не допускает распространения инфекций, а также случайного попадания сперматозоидов и связанного с ними риска развития внематочной беременности.
Выпадение культи шейки матки
Это довольно редкое состояние. Чаще всего его причина в том, что до операции имелось выпадение матки или предпосылки к нему, которые не были полностью устранены. Причины подобного состояния – травматичные роды в анамнезе, заболевания соединительной ткани, неправильно проведённая ампутация матки.
Выпадение культи шейки развивается довольно медленно, и редко имеет тенденцию к самостоятельному вправлению. Пациентки отмечают чувство инородного тела, боли в животе, которые усиливаются при кашле, чихании, поднятии тяжестей. Также нарушаются мочеиспускание и дефекация.
Лечение данного состояния – фиксация шейки матки с помощью специальных материалов. В этом случае чаще всего проводится чревосечение, чтобы обеспечить наибольший простор для действий хирурга. Шейка матки может искусственно прикрепляться к крестцово-маточным или другим связкам, поддерживающим матку.
Рак культи шейки матки
Рак шейки матки – частая онкологическая патология в гинекологической практике. После проведения ампутации матки вероятность развития злокачественного процесса в шейке сохраняется. Более того, встречаются ситуации, когда на момент принятия решения о вмешательстве по поводу миомы или эндометриоза женщина уже имеет раковую опухоль на ранней стадии, но врачи принимают симптомы рака за симптомы болезни матки и оставляют их без внимания. Это приводит к тому, что вместо экстирпации производится более щадящее вмешательство, а рак остаётся и прогрессирует.
Симптомы заболевания – это выделения из влагалища, на ранних стадиях – коричневатые, затем приобретающие кровянистый характер, с неприятным запахом, их обильность может быть различной. Появление выделений должно особенно насторожить женщину, перенесшую удаление матки, ведь в норме после этого все выделения прекращаются или становятся незначительными.

Позже появляются боли в животе, нарушения мочеиспускания и дефекации, общетоксический синдром. Особенность рака шейки матки и её культи в развитии метастазов в тазовые лимфоузлы. Это приводит к отёчности нижних конечностей и наружных половых органов, чуть позже возникают отёки пальцев и кистей рук, набухание вен на шее – это симптомы поздних стадий с обширными метастазами.
Лечение рака культи после удаления матки производится несколькими способами. Предпочтительным считается лучевая терапия с созданием максимальной дозы в области поражения. Химиотерапию назначают довольно редко, поскольку она не всегда эффективна. При неэффективности лучевой терапии прибегают к оперативному вмешательству – удалению культи шейки матки.
Опасные симптомы, или когда нужно обратиться к врачу?
Оба указанных выше состояния значительно угрожают здоровью и жизни пациентки, поэтому важно вовремя распознать опасные симптомы, чтобы принятые лечебные меры оказались эффективными. Следует немедленно обратиться к врачу, если:
- Появились боли внизу живота;
- Появились какие- либо выделения из половых путей, тем более, если влагалище кровит;
- Нарушилось мочеиспускание и дефекация.
Эти симптомы возникают и при выпадении, и при раке культи шейки матки, отличить эти заболевания в домашних условиях, не будучи специалистом невозможно. Для постановки диагноза необходимо пройти ряд процедур, начиная с осмотра в гинекологическом кресле. Следует помнить, что одно из заболеваний не исключает другое, оба диагноза могут сопутствовать друг другу.
Отзывы из различных источников

Кристина, 34 года, Омск
Вторые роды у меня прошли тяжело – случилось кровотечение, доктор говорит, что еле откачали, хотя сама я вообще плохо помню те сутки. Из-за кровотечения мне пришлось удалить матку, но шейку оставили, чтобы было меньше побочных эффектов. Прошло три месяца, разрывы благополучно зажили, малыш здоровый. С мужем всё тоже хорошо, хотя поначалу я чувствовала себя странно. В общем, не сказала бы, что жизнь взяла и улучшилась, но хуже не стала.
Анастасия, 48 лет, Кемерово
14 лет назад у меня диагностировали эндометриоз яичников. Два года лечения, разные препараты, результат довольно слабый. Я хотела третьего ребёнка, но гинеколог сказал, что с моей болезнью забеременеть я не смогу. А вылечиться я не могла, становилось только хуже. Совместно с доктором приняли непростое решение об удалении матки с придатками. После операции пришлось пить гормоны, но в общем и целом я чувствовала себя неплохо. Наблюдаюсь у гинеколога, в ближайшее время мне предстоит прекратить пить гормоны, чтобы наступил климакс.
Дарья, 46 лет, Новосибирск
Три года как мне удалили матку. Перед операцией я читала отзывы, и в них говорилось, что ничего страшного в операции нет, будут жить обычной жизнью. Но не тут-то было, уже через полгода начались какие-то неприятные ощущения в животе, как будто матка заново начала отрастать. Потом появились выделения, было очень неприятно, живот болел. И только месяц назад я пришла на приём к гинекологу, она поставила диагноз «выпадение культи шейки матки». Теперь нужна ещё одна операция, чтобы восстановить это всё.
Заключение
Если врач решается удалять матку у пациентки – это серьёзный шаг, который должен быть мотивирован соображениями сохранения жизни и здоровья женщины. Оставшаяся культя шейки матки никак не влияет на социальную и половую жизнь, не оставляет следов на внешности, но навсегда лишает женщину возможности стать матерью. Осложнений после операции обычно не возникает, но прооперированным женщинам необходимо регулярно посещать гинеколога, чтобы надёжнее обезопасить себя.
Изобретение относится к медицине, а именно к гинекологии. Производят переднюю кольпорафию, отсепаровку стенок влагалища до внутренней обтураторной мышцы и подвздошной ости с обеих сторон. Выделяют крестцово-остистистые связки с двух сторон. Верхнюю часть имплантата трансвагинальной системы одного разреза «Элевейт передний» вводят во внутреннюю обтураторную мышцу на уровне белой линии. Нижний край имплантата с обеих сторон за свободные углы фиксируют в сакро-спинальной связке. Свободный край имплантата подшивают тремя швами к кардинальным связкам, влагалищным порциям крестцово-маточных связок с обеих сторон и к культе шейки матки. Дефект передней стенки влагалища ушивают. Способ минимизирует рецидивы заболевания, обеспечивает профилактику диспареунии. 1 пр.
Изобретение относится к оперативной гинекологии и может быть использовано при хирургическом лечении генитального пролапса, возникшего после субтотальной гистерэктомии.
Известно большое число операций, направленных на лечение постгистерэктомического пролапса, которые в свою очередь, имеют большое количество модификаций. Однако различие хирургических пособий при данном заболевании недостаточно эффективно в силу высокого числа рецидивов, которые проявляются уже в первые три года после операции (см. Медведев С.Н. Комбинированный лапаро-вагинальный доступ в лечении больных с генитальным пролапсом (Дисс. канд. мед. наук. Москва. 2000; с.11-75). Наиболее частыми причинами постгистерэктомического пролапса являются: наличие признаков дисплазии соединительной ткани, недооценка риска опущения стенок или выпадения купола влагалища, и/или игнорирование имеющихся признаков релаксации тазового дна, выполнение неадекватного хирургического пособия без учета имеющейся патологии.
Описан способ трансвагинальной фиксации влагалища при его пролапсе к крестцово-остистым связкам таза, включающий выделение крестцово-остистой связки с одной стороны через перфорационное отверстие со стороны купола влагалища, ее прошивание и фиксацию к ней купола этим же швом (Richter К. Die operative Behandlung des prolabierten Scheidengrundes nach Uterusexstirpation. Ein Beitrag zur Vaginaefixatio sacrotuberalis nach Amreich. Geburtsh. Frauenheilk., 1967; V.27, P.941.). Недостатком данного способа является то, что купол влагалища подтягивается вбок. Поэтому некоторые авторы рекомендуют прикреплять свод влагалища билатерально к обеим крестцово-остистым связкам. Однако влагалище при обеих модификациях должно иметь достаточную длину, что при постгистерэктомическом пролапсе отмечается не всегда (Хирш Х.А., Кезер О., Икле Ф.А. Оперативная гинекология: Атлас: Пер. с англ. Под ред. В.И.Кулакова, И.В.Федорова. М.:ГЭОТАР МЕДИЦИНА, 1999; С.266-269). Одним из недостатков операции считается увеличение риска развития цистоцеле примерно у 21% больных (Colombo M., Milani R. Sacrospinous ligament fixation and modified McCall culdoplasty during vaginal hysterectomy for advanced uterovaginal prolapse. Am. J. Obstet. GynecoL, 1998; V.179, № 1, P.13-20). Процент рецидивов составляет около 8% (Brieger G.M., MacGibbon A.L., Atkinson K.H. Sacrospinous colpopexy. Aust. N. Z. J. Obstet. GynecoL, 1995; V.35, № 1, P.86-87).
Феномен дисплазии соединительной ткани послужил фактором обоснования использования синтетического материала для замещения фасциальных структур тазового дна. Предложено много способов фиксации сетчатого протеза к тканям при коррекции тазового пролапса: простое пришивание к краям дефекта фасции сопровождалось высокой частотой рецидива. Не оправдалась жесткая фиксация имплантата к костным элементам таза в связи с формированием избыточного натяжения тканей, ригидностью создаваемой конструкции. Фиксация протеза в свободном от натяжения состоянии позволяет сохранить эластичность и физиологическое направление смещения влагалищной трубки, предупредить развитие болевого синдрома, положительно влияет на качество жизни больной (В.И. Краснопольский, А.А. Попов, С.Л. Горский, и соавт. «Возможности и перспективы малоинвазивных методов коррекции стрессового недержания мочи», Хирургия, 2007).
Описан способ хирургического лечения постгистерэктомического выпадения влагалища на фоне опущения промежности (RU 2275872 С1, Олейник П.В. и др., 10.05.2006 – прототип). Способ включает разрез слизистой передней и задней стенки влагалища по средней линии, отсепаровку в стороны с последующим укреплением стенок влагалища синтетической сеткой крестообразной формы таким образом, чтобы поперечная часть сетки находилась на уровне купола влагалища. Фиксацию влагалища к крестцово-остистым связкам осуществляют за оба конца поперечной полосы с умеренным натяжением. Способ позволяет осуществить крестцово-остистую фиксацию влагалища при любой его длине, однако не решает задачу укрепления купола влагалища.
Известны и другие способы лечения пролапса (см., например, US 2011021869 CHOLHAN, 27.01.2011), обеспечивающие низкую травматичность.
Описан способ применения системы «Элевейт передний и апикальный» при постгистерэктомическом пролапсе (О.В. Макаров, С.В. Камоева, Д.В. Голубева Трансвагинальная система «Элевейт» (Elevate) в реконструктивной хирургии тазового дна после гистерэктомии. Медицинский альманах 2011. – № 6(19) С.142-144). Однако и при этом способе отсутствует дополнительная фиксация сетчатого имплантата с кардинально-крестцово-маточному комплексу и культе шейки матки.
Задачей изобретения является устранение отмеченных недостатков прототипа, укрепление апикального отдела тазового дна с сохранением длины влагалища, повышение качества жизни пациентки.
Способ хирургического лечения постгистерэктомического выпадения культи шейки матки после субтотальной гистерэктомии, включающий переднюю кольпорафию, отсепаровку стенок влагалища до внутренней обтураторной мышцы и подвздошной ости с обеих сторон, выделение крестцово-остистистых связок с двух сторон, укрепление стенок влагалища синтетическим сетчатым имплантатом трансвагинальной системы одного разреза «Элевейт передний».
Способ отличается от прототипа тем, что верхнюю часть имплантата вводят во внутреннюю обтураторную мышцу на уровне белой линии, далее при помощи апикальной иглы системы «Элевейт передний» нижний край имплантата с обеих сторон за свободные углы фиксируют в сакро-спинальной связке. Затем свободный край имплантата подшивают тремя швами одномоментно к кардинальным связкам, влагалищным порциям крестцово-маточных связок и к культе шейки матки с обеих сторон, а оставшийся дефект передней стенки влагалища ушивают с восстановлением целостности.
Технический результат – минимизация рецидивов заболевания, профилактика диспареунии, обеспечение полноценной сексуальной жизни пациентки.
Способ осуществляется следующим образом.
Пациентка лежит на спине в литотомической позиции, максимально сместившись вперед, чтобы ее ягодицы выступали над краем стола. После гидропрепаровки, отступя 1,5 см от уретры, вертикальным разрезом вскрыта передняя стенка влагалища и тупым и острым путем отсепарована латерально (с обеих сторон) до внутренней обтураторной мышцы и седалищной ости, выделена сакро-спинальная связка с использованием техники тупой диссекции. Верхний край сетки по боковым поверхностям при помощи передних самофиксирующихся наконечников фиксируют к внутренней обтураторной мышце на уровне белой линии. Нижний край сетки при помощи самофиксирующихся наконечников и иглы-проводника с защитным чехлом, предусмотренные технологией системы «Элевейт», фиксируют с обеих сторон в сакро-спинальной связке, точно отступя на 2,5 см от седалищной ости вглубь таза. Нижний свободный край сетки подшивают одновременно к кардинальным связкам и влагалищным порциям крестцово-маточных связок, а также к самой культе шейки матки тремя швами для укрепления апикального отдела тазового дна, сохранения длины влагалища и предотвращения смещения сетки. Передняя стенка влагалища восстанавливается непрерывным швом.
Способ предложенной хирургической коррекции постгистерэктомического пролапса дает возможность осуществить укрепление апикального отдела тазового дна (основной уровень поддержки) посредством фиксации сетки билатерально к сакроспинальной связке и одномоментной фиксации нижнего свободного края имплантата к кардинально-крестцово-маточному комплексу и культе шейки матки, при отсутствии ее элонгации.
Предложенный комплексный подход в оперативной технике способствует профилактике рецидивов, диспареунии, сохранению длины влагалища.
Осуществление способа лечения показано на примере.
Больная В., 52 года, поступила в гинекологическое отделение МСЧ № 33 с жалобами на ощущение инородного тела в области наружных половых органов, чувство дискомфорта при половом контакте, боли в нижних отделах живота тянущего характера. Анамнез: Пять лет назад (2005 г.) была произведена субтотальная гистерэктомия лапаротомным доступом по поводу миомы матки больших размеров. В течение последних 2-х лет беспокоят вышеописанные жалобы. Последние 6 месяцев отмечала чувство дискомфорта при ходьбе. При осмотре выявлены полное выпадение культи шейки матки и передней стенки влагалища, несостоятельность мышц тазового дна. Сопутствующие заболевания: гипертоническая болезнь 2 степени, 2 стадии, ср. риск. Ожирение 2 степени. При общем клинико-лабораторном обследовании показатели в пределах нормы.
Проведено лечение по патентуемому способу: передняя кольпорафия, установка сетчатого имплантата системы «Элевейт передний», подшивание нижнего свободного края имплантата к кардинальным связкам и влагалищным порциям крестцово-маточных связок, а также к самой культе шейки матки тремя швами для укрепления апикального отдела тазового дна, сохранения длины влагалища и предотвращения смещения сетки. В результате проведенного лечения отмечена полная ликвидация патологического процесса, улучшилось качество жизни. При диспансерном наблюдении на протяжении трех лет рецидива пролапса не отмечено.
Прооперировано 68 женщин с диагнозом: Постгистерэктомический пролапс: выпадение культи шейки матки и стенок влагалища с преобладанием цистоцеле. При наблюдении в течение трех лет отсутствуют элонгация культи шейки матки, опущение стенок влагалища.
Результаты проведенных операций подтверждают достижение технического результата – снижение к минимуму развитие рецидивов заболевания, обеспечение профилактики диспареунии, повышение качества жизни.
Формула изобретения
Способ хирургического лечения постгистерэктомического выпадения культи шейки матки после субтотальной гистерэктомии, включающий переднюю кольпорафию, отсепаровку стенок влагалища до внутренней обтураторной мышцы и подвздошной ости с обеих сторон, выделение крестцово-остистых связок с двух сторон, укрепление стенок влагалища синтетическим сетчатым имплантатом трансвагинальной системы одного разреза «Элевейт передний», отличающийся тем, что верхнюю часть имплантата вводят во внутреннюю обтураторную мышцу на уровне белой линии, далее при помощи апикальной иглы системы «Элевейт передний» нижний край имплантата с обеих сторон за свободные углы фиксируют в сакро-спинальной связке, затем свободный край имплантата подшивают тремя швами к кардинальным связкам, влагалищным порциям крестцово-маточных связок с обеих сторон и к культе шейки матки, а оставшийся дефект передней стенки влагалища ушивают с восстановлением целостности.
Организм женщины в течение ее жизни подвергается многим испытаниям. Некоторые из них не проходят бесследно и имеют последствия в виде операционного вмешательства.
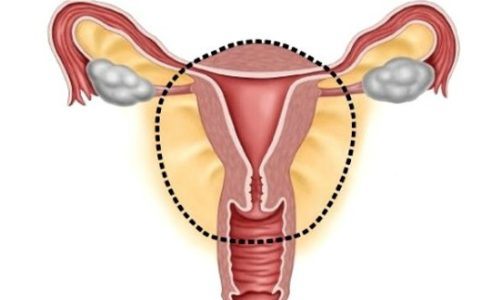
Удаление матки (или гистерэктомия) — одна из самых частых операций, которая необходима, когда все испробованные методы лечения оказались неэффективными. Хирургическое вмешательство требуется, когда у женщины обнаружены тяжелые воспалительные процессы, злокачественные и доброкачественные образования, кровотечения.
Многие пациентки не соглашаются на операцию из-за ее последствий. Самым важным становится невозможность беременности и родов в будущем. Неприятны и другие последствия, например опущение влагалища, после удаления матки.
Развитие вагинального пролапса после операции
Вагинальный пролапс возникает в результате потери мышечного тонуса, из-за чего органы малого таза изменяют свое расположение. Влагалище тесно связано с маткой и окружающими ее мышцами, что означает, что смена расположения одной из стенок приводит к угрозе выпадения влагалища и провоцирует опущение внутренних органов, окружающих его.
Причиной опущения способна стать операция на органах малого таза. Произойти это может, когда при операции был задет связочный аппарат матки и других половых органов.
Во время проведения операции по удалению матки врач должен изучить анатомию расположения влагалища и обеспечить прочное закрепление его купола, чтобы избежать негативных последствий.
Даже при правильной фиксации после операции пациентку всегда будет сопровождать риск опущения, поэтому необходимо соблюдать предписания врача после операции. Женщина должна как можно меньше подвергать себя физическим нагрузкам и придерживаться правильного рациона.
Симптомы
Различают следующие стадии опущения влагалища:
- 1 степени. Оно характеризуется близким нахождением у половой щели, но не выходом частей влагалища наружу. Процесс проявляется в дискомфортных ощущениях, близких к предменструальным болям, расстройством мочевого пузыря и дискомфортом в самом влагалище.
- 2 степени и более. Характеризуются сильным расслаблением мышц, в результате чего стенки влагалища выходят наружу. Вслед за влагалищем изменяется расположение и других структур, которые находятся в непосредственном соседстве с ним.
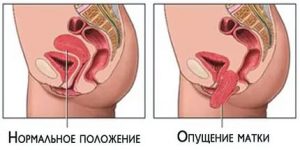 Выраженным симптомом выпадения матки является ощущение присутствия инородного тела во влагалище. Опущение характеризуется недержанием мочи, частым мочеиспусканием, затрудненной дефекацией, сильными болями. Опасность нахождения влагалища в промежности в том, что в результате трения о белье появляется риск кровотечения и осложнений в виде инфекционно-воспалительных процессов.
Выраженным симптомом выпадения матки является ощущение присутствия инородного тела во влагалище. Опущение характеризуется недержанием мочи, частым мочеиспусканием, затрудненной дефекацией, сильными болями. Опасность нахождения влагалища в промежности в том, что в результате трения о белье появляется риск кровотечения и осложнений в виде инфекционно-воспалительных процессов.
Иногда процесс опущения протекает неравномерно. Может меняться расположение только у задней или передней стенки.
Диагностика
При появлении описанных симптомов необходима полная диагностика влагалища. Перед обследованием нелишним будет заполнение врачом и пациенткой опросника, который позволит собрать информацию обо всех жалобах. Обследование проводится врачом в гинекологическом кресле. Использование гинекологического зеркала исключается. Во время осмотра врач может попросить пациентку покашлять или потужиться, чтобы оценить опущение.
 Назначаются такие обследования, как УЗИ мочевого пузыря, органов малого таза. Необходимы также анализы мочи на флору и чувствительность к антибиотикам, урофлоуметрия. Дополнительно проводится томография. Если есть подозрение на инфекцию — цистит, — необходим посев мочи. Этот анализ позволит определить причину инфекции и осуществить правильный подбор медикаментов.
Назначаются такие обследования, как УЗИ мочевого пузыря, органов малого таза. Необходимы также анализы мочи на флору и чувствительность к антибиотикам, урофлоуметрия. Дополнительно проводится томография. Если есть подозрение на инфекцию — цистит, — необходим посев мочи. Этот анализ позволит определить причину инфекции и осуществить правильный подбор медикаментов.
Кроме обследования у гинеколога, нелишним будет пройти диагностику у проктолога и уролога.
Терапия заболевания
При выборе способа лечения необходимо учитывать распространение заболевания, возраст пациентки и общее состояние ее здоровья в части имеющихся заболеваний.
Выделяют 2 пути лечения:
Консервативные методы лечения, например массаж, прием лекарств или упражнения эффективны, только если у больной 1 степень опущения. Совместно с лечением необходимо исключить физические нагрузки и поднятие тяжестей.
Массаж в данном случае необходим для того, чтобы улучшить кровообращение в малом тазу. Методика Кегеля позволит укрепить мышечную ткань таза, поддерживающих структур и брюшного пресса. Они позволяют внутренним органам сохранить свое физиологическое расположение.
При обнаружении у пациентки 2 степени опущения консервативные методы бессильны. Для того чтобы избавиться от проблемы, потребуется хирургическое лечение. Только оно поможет восстановить расположение мышечных структур тазового дна. В этом случае прибегают к кольпоперинеорафии и кольпорафии.
Проведение операции необходимо для того, чтобы ушить стенки влагалища. Кольпорафия представляет собой иссечение тканей стенок органа и его дальнейшее ушивание. Кольпоперинеорафия проводится для уменьшения размеров задней стенки путем ее ушивания и подтяжки тазовых мышц.
Операция может предполагать вовлечение в процесс внутренних органов. Это становится необходимым, когда требуется восстановить их физиологическое расположение.
При проведении операции могут быть использованы как собственные ткани, так и импланты. Использование общей или эпидуральной анестезии определяется длительностью операции и состоянием здоровья пациентки.
Последствия
После операции длительность периода госпитализации может достигать от 2 до 3 недель.
В этот период врачом назначается прием противовоспалительных препаратов.
 Возможны назначения свечей, содержащих эстроген. При наличии сильного болевого синдрома пациентка применяет анальгетики.
Возможны назначения свечей, содержащих эстроген. При наличии сильного болевого синдрома пациентка применяет анальгетики.
Хирургическое вмешательство позволяет решить проблему недержания мочи, улучшить сексуальную активность женщины, снизить риск рецидива. После операции врачом назначается комплекс мероприятий для восстановления организма.
Меры профилактики
В качестве мер профилактики врачи рекомендуют следующее:
- В течение полугода после проведенной операции необходимо ношение эластичного белья. Это позволит поддержать мышцы тазового дна.
- В этот период необходимо исключить использование тампонов.
- Пациенткам запрещается поднимать тяжести (свыше 3 кг).
- Противопоказаны занятия конным спортом, степом и аэробикой.
- В питании следует избегать употребления продуктов, способных привести к процессу брожения в кишечнике и повышенному газообразованию. Необходимо своевременно лечить кишечные расстройства, т. к. они провоцируют раздражение слизистой и бактериальное загрязнение.
- Требуется тщательно следить за гигиеной половых органов.
 В течение двух месяцев после операции необходимо соблюдение полового покоя. В первый месяц требуется избегать полового возбуждения.
В течение двух месяцев после операции необходимо соблюдение полового покоя. В первый месяц требуется избегать полового возбуждения.- Исключается посещение сауны, бани, бассейна.
- В течение периода реабилитации требуется посещение врача для контроля над процессом заживления.
В случае появления неблагоприятных изменений в организме необходимо сразу обратиться за консультацией. Несоблюдение врачебных рекомендаций может спровоцировать повторное опущение влагалища.







