
Одна из самых главных причин острых болей в пояснице и ягодице – защемление нерва в тазобедренном суставе. Эту патологию правильнее называть «ущемлением седалищного нерва», поскольку именно он сдавливается (ущемляется) и причем не в самом суставе, а в рядом расположенных областях.

При ущемлении седалищного нерва волокна его ствола или корешки сдавливаются в области межпозвонковых дисков грушевидной мышцей (которая как раз находится в области тазобедренного сустава), опухолью (если у пациента рак) и другими тканями. В ответ развивается отек нерва и резко выраженный болевой синдром, весьма мучительно переносимый – вплоть до того, что пациенты становятся полностью неработоспособны и даже не могут передвигаться.
Течение ущемления и прогноз зависят от его причины. Если оно возникло на фоне спазма или перенапряжения мышц, то симптомы обычно быстро снимаются – достаточно обеспечить покой пояснице и ноге и принять обезболивающий препарат небольшим курсом. Если же причиной защемления стала опухоль, грыжа межпозвонкового диска или остеохондроз позвоночника, то прогноз гораздо серьезнее: в короткие сроки можно боль временно уменьшить, но если не лечить основное заболевание, через некоторое время она вернется снова.
Данной патологией может заниматься врач-невролог, терапевт, а также врачи других специальностей (в зависимости от истиной причины недуга).
Далее в статье мы подробнее рассмотрим причины и симптомы ущемления седалищного нерва, а также способы его лечения.
- Причины ущемления
- Характерные симптомы
- Диагностика
- Методы лечения
- Обезболивание
- Противовоспалительные препараты
- Физиотерапия
- Массаж и лечебная гимнастика
- Альтернативные методы медицины
- Режим и диета
- Исключение дальнейших рецидивов
- Причины ущемления
- Характерные симптомы
- Диагностика
- Методы лечения
- Обезболивание
- Противовоспалительные препараты
- Витамины
- Физиотерапия
- Массаж и лечебная гимнастика
- Массаж
- Лечебная физкультура
- Альтернативные методы медицины
- Режим и диета
- Симптомы защемления нерва в тазобедренном суставе
- Характерны также признаки парестезии в проекции сустава:
- Причины защемления нерва в тазобедренном суставе
- Острое начало вызвано следующими факторами:
- Хроническое течение объясняется следующими патологическими явлениями:
- Диагностика защемления нерва в тазобедренном суставе
- Лечение защемления нерва в тазобедренном суставе
- Медикаментозная помощь:
- Всегда актуальны и действенны дополнительные методы лечения:
- Необходимо обеспечить режим покоя:
- Возможные осложнения
- В случае отсутствия лечения возможны серьезные осложнения:
Причины ущемления
Ущемление седалищного нерва чаще всего вызывают следующие причины:
Остеохондроз и грыжи межпозвонковых дисков – в этом случае сдавливаются корешки нерва в области его выхода из спинно-мозгового канала.
Спазмированная или воспаленная грушевидная мышца – сдавливает волокна нерва в области тазобедренного сустава. Такое возможно при перенапряжении (длительной ходьбе, беге, прыжках – особенно у людей с плохой физической подготовкой), длительном пребывании в неудобной позе (сидячая работа и работа в полусогнутом и согнутом положении), после переохлаждения.
Сдавление нерва раковой опухолью.
Характерные симптомы
Ущемление седалищного нерва протекает с весьма характерной клинической симптоматикой, на основании которой врач любой специальности легко поставит вам диагноз:
- резкая, остро возникшая боль в области поясницы, отдающая (простреливающая) в ягодицу и бедро;
- невозможность из-за болей совершать движения в поясничном отделе позвоночника (сгибаться-разгибаться) и в нижней конечности (ходить, поднимать и сгибать ногу);
- различные парестезии в нижней конечности: неприятные ощущения в виде покалывания, жжения, ощущения холода или жара и т. д.
Иногда защемление протекает с симптомами воспаления – повышением температуры, ознобом, слабостью, потливостью.

Распространение боли при ущемлении седалищного нерва
Диагностика
По типичным симптомам врач сразу поймет, что произошло ущемление седалищного нерва. Однако для назначения полноценного лечения необходимо выяснить причину ущемления, поэтому помимо осмотра специалист – врач-невролог или терапевт – назначает дополнительные методы исследования:
- рентгенографию позвоночника и костей таза;
- КТ позвоночника;
- МРТ позвоночника, мягких тканей;
- УЗИ тазобедренного сустава;
- лабораторные методы исследования – общий анализ крови, мочи, биохимический анализ крови.
Методы лечения
Защемление нерва в тазобедренном суставе лечат по назначениям врача. Для максимального эффекта и исключения рецидива терапия должна быть комплексной и направленной на устранение причины защемления. Лечение включает 7 методов:
курс противовоспалительных препаратов,
массаж и лечебную гимнастику,
альтернативные методы медицины (восточная и народная медицина),
режим физической активности,

Массаж поясницы теннисными мячами для уменьшения боли
Обезболивание
Поскольку болевой синдром при ущемлении седалищного нерва выражен чрезвычайно сильно, обязательно назначают анальгетики – кеторол, анальгин, новокаин или другие средства. В первые дни их вводят внутримышечно, иногда применяют новокаиновые блокады. В последующем переходят на прием обезболивающих в виде таблеток и курсовое лечение нестероидными противовоспалительными средствами (НПВС).
Противовоспалительные препараты
НПВС помогают снять отек нерва, купируя тем самым боль и одновременно воздействуя на причину (при уменьшении отека уменьшается диаметр нервного волокна и ущемление проходит или становится менее выраженным). В начале заболевания НПВС рекомендуют вводить в виде внутримышечных инъекций – для более быстрого получения эффекта. Затем, по мере улучшения состояния (через 5–10 дней), переходят на прием препаратов внутрь – курсом от 2 недель до месяца и дольше (по назначению врача).
Из НПВС применяют диклофенак, нимесулид, мовалис, ибупрофен, кетопрофен и др. Дополнительно их могут назначать местно – в форме мазей, гелей, кремов.
Физиотерапия
Физиотерапевтическое лечение начинают в подострый период: после купирования болевого синдрома. Методы физиотерапии помогают снять напряжение мышц, способствуют быстрой доставке лекарственных веществ в мышечную и нервную ткань, оказывают противовоспалительный и умеренный обезболивающий эффекты. Из физиотерапевтических методик применяют:
- лекарственный электрофорез и фонофорез,
- диадинамические токи,
- магнитотерапию,
- лазер,
- УВЧ,
- парафиновые аппликации,
- грязевые обертывания,
- горячие ванны.

Лазерная терапия поясничного отдела
Массаж и лечебная гимнастика
Проведение массажа и лечебной гимнастики также показано в подостром периоде. Раннее начало (при сохранении болевого синдрома) может спровоцировать повторное ущемление или усилить симптомы текущего, поэтому приступать к массажу и гимнастике следует после разрешения врача.
Массаж проводят вначале разогревающий, который способствует расслаблению мышц и снятию спазма, усиливает кровоток и восстанавливает обменные процессы в области защемления. В дальнейшем переходят к более активным приемам – разминанию и вибрации – для повышения тонуса и укрепления мышц спины, поскольку хороший мышечный каркас предотвращает смещение позвонков и ущемление корешков нерва.
Лечебную гимнастику следует начинать сразу, как только будет отменен строгий постельный режим – еще до того, как больной начнет вставать на ноги. Сначала выполняют гимнастику в постели: сгибание-разгибание ноги в коленном и тазобедренном суставах, отведение-приведение и вращение ногой в тазобедренном суставе. По мере улучшения состояния и возвращения двигательной активности переходят к активным упражнениям, направленным на укрепление мышц спины и ягодиц: приседания, наклоны, висы.
Программу гимнастики следует согласовать с лечащим врачом, а первые занятия лучше проводить под наблюдением инструктора.
Альтернативные методы медицины
Приемы восточной медицины последние годы стали широко применять при лечении неврологических заболеваний, причем все больше и больше врачей говорят об их высокой результативности.
Так, давно известен мощный обезболивающий и релаксационный эффект иглоукалывания. Возможно назначение и других методик – прогревания горячими камнями (стоун-терапия), постановки пиявок (гирудотерапии), мануальной терапии.
Из народных методов наиболее широко используют различные местные согревающие процедуры: растирания спиртовыми настойками лекарственных трав (одуванчика, сосновых почек и др.), прополисом, жгучим перцем; прикладывание разогретой соли; скипидарные ванны.
Перед началом применения народных средств обязательно проконсультируйтесь в лечащим врачом, чтобы не навредить.
Режим и диета
Режим зависит от стадии заболевания:
- При остром болевом синдроме назначают строжайший постельный режим.
- По мере стихания болей (через 1–3 дня) можно начинать передвигаться по комнате, а затем и выходить на улицу (примерно через неделю). Постель больного должна быть жесткой и ровной, чтобы не спровоцировать смещения позвонков и ухудшения состояния.
В питании запрещают продукты, способные усилить отек: соленые, острые, пряные и копченые. Рекомендованы свежие овощи, фрукты и ягоды, каши на воде, отварное и тушеное мясо, вегетарианские супы.

Рекомендованные позиции для сна при болях в спине
Исключение дальнейших рецидивов
После кажущегося выздоровления и купирования болей – защемление нерва может возникнуть опять. Чтобы этого не произошло, следует проводить лечение основного заболевания (остеохондроза, межпозвонковой грыжи), регулярно выполнять гимнастику и избегать провоцирующих факторов (длительного нахождения в сидячем положении (особенно в мягких, глубоких креслах, переохлаждения).
Каждый человек воспринимает боль по-разному. Ее возникновение резко снижает качество жизни. Особо остро воспринимаются неприятные ощущения на уровне бедра, когда происходит защемление нерва в тазобедренном суставе. Они становятся постоянным спутником в жизни. Обратившись к анатомическим особенностям организма, разберемся в характере распространения болей при защемлении.
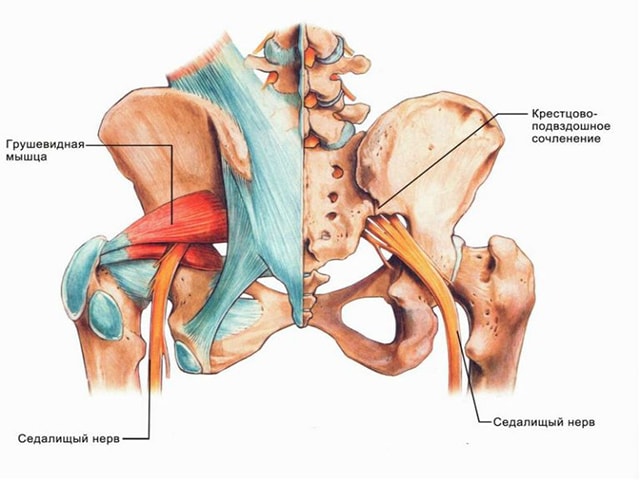
Седалищный нерв состоит из волокон, которые отходят от спинного мозга в нижних отделах спины. Сформированный пучок проходит между крупными мышечными структурами – грушевидной и верхней близнецовой. Эти мышцы принимают непосредственное участие в защемлении. Далее пучок волокон опускается под ягодичную мышцу и продолжается по задней поверхности бедра до колена. От него разделяется на два компонента с креплением у стопы.
Спинной мозг – это канат, состоящий из переплетенных нервных волокон. На уровне каждого позвонка, от него отходят нервы (корешки), которые направляют импульс к тканям и органам человека.
Соответственно при воспалительных изменениях седалищного нерва (ишиас), боль определяется от уровня поясницы вплоть до голени.
Причины ущемления
Возрастные и посттравматические изменения пояснично-крестцового отдела позвоночника. За счет снижения высоты межпозвонковых дисков и уменьшения жидкостного компонента, формируются протрузии и грыжи. При этом происходит сдавление спинномозговых окончаний.
Между позвонками располагаются диски, которые по сути являются амортизаторами с жидкостной подушкой. Без них позвоночник не сможет совершать плавные движения. Различные заболевания и травмы позвоночника влияют на количество влаги, превращая его в жесткую неподвижную структуру.
Интенсивные физические нагрузки на грани возможности (ходьба, прыжки, бег), длительное нахождение в неудобном положении, переохлаждение — способствуют развитию воспалительных изменений в грушевидной мышце, которая может защемить седалищный нерв. Опухолевые процессы в районе крестца, малого таза и тазобедренных суставов приводят к ишиасу.

Исходя из вышеперечисленных причин, можно определить группы провоцирующих факторов:
Доктор Бубновский : «Копеечный продукт №1 для восстановления нормального кровоснабжения суставов. Помогает при лечение ушибов и травм. Спина и суставы будут как в 18 лет, достаточно раз в день мазать. »
- избыточный вес и сидячий образ жизни (гиподинамия);
- заболевания костно-суставной системы возрастного и опухолевого характера;
- травматические повреждения тазобедренных суставов и костей таза;
- воспалительные процессы на уровне малого таза;
- простудные заболевания;
- аномалии развития суставов.
Привести к ущемлению могут не только патологические изменения. Беременность также может стать провоцирующим фактором. За счет расширения тазовых органов и увеличения нагрузки на позвоночник, возрастает вероятность возникновения болевого синдрома.
Характерные симптомы
Защемление тазобедренного нерва проявляется симптомом в виде односторонней резкой и стреляющей боли в поясничной области, возрастающей при движении. Распространяется через ягодицу, заднюю поверхность бедра до голени и стопы. При сгибании или наклоне тела отмечается усиление болевого синдрома, неврологи называют это симптомом натяжения.
Добавочная неврологическая симптоматика:
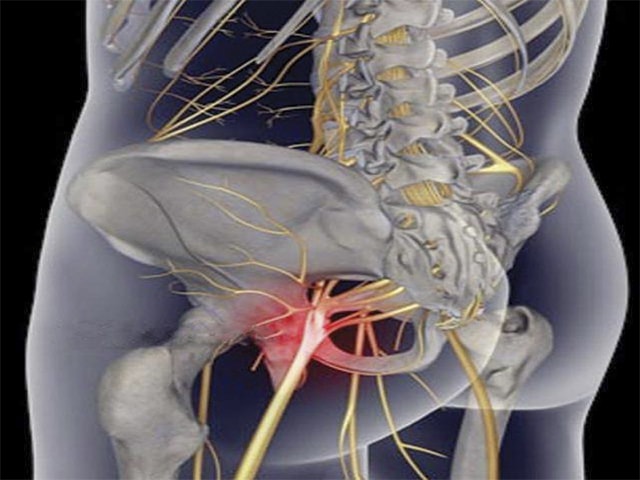
- чувство жжения, онемения или появление «мурашек» по задней поверхности ноги от бедра до колена;
- снижение чувствительности;
- неустойчивость походки;
- возможна температура до 38 градусов.
Безусловно, выявить все эти симптомы может каждый, но ставить окончательный диагноз и подбирать схему лечения должен клиницист. Боль — это только сигнал организма. На основании описанных причин ясно, что пусковым механизмом являются различные заболевания, требующие специализированного лечения.
Диагностика
Для составления полной клинической картины, понадобится комплекс диагностических мероприятий. Тщательный опрос пациента, выявление жалоб, характера и выраженности болевого синдрома. Внешний осмотр: выявляется сторона поражения, изменение сухожильных рефлексов и чувствительности.
Далее больного отправляют на рентгенологическое исследование поясничного отдела позвоночника, тазобедренных суставов и костей таза. На рентгенограмме пояснично-крестцовой области оценивают положение и структуру позвонков. На наличие дистрофических изменений указывают краевые разрастания.
При рентгенодиагностике костей таза исключают опухолевое поражение, признаки артроза тазобедренных суставов, травматическое повреждение (переломы, вывихи или подвывихи).
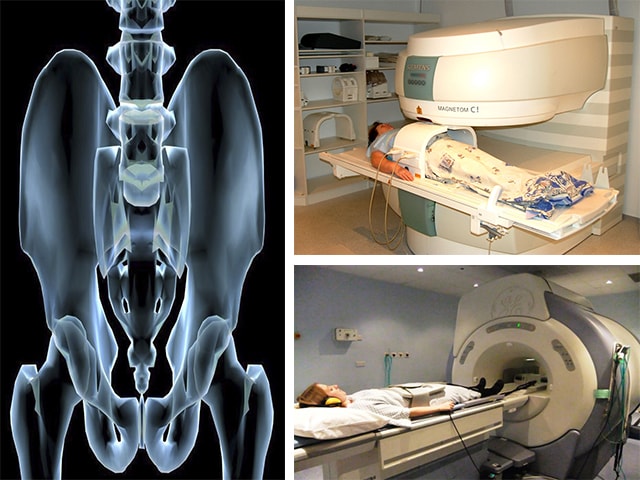
Если полученной информации недостаточно, то следующим этапом будет магнитно-резонансная (МРТ) или компьютерная томография (КТ). Для подтверждения наличия протрузий и грыж, исключения костной патологии травматического или неопластического генеза назначается МРТ, КТ.
При подозрении о защемлении нерва в области малого таза за счет органического поражения, пациента направляют на ультразвуковое исследование. После получения информации врач принимает решение о методе лечения, который даст максимальную эффективность в конкретном случае.
Методы лечения
От возникновения ишиаса никто не застрахован, ему подвержен не только взрослый, но и ребёнок. Лечение защемления нерва в области тазобедренного сустава включает в себя медикаментозную терапию, массаж, ЛФК и физиотерапию. Только комплексный подход позволит быстро вылечить и надолго сохранить результат.
В терапию невралгии седалища входят:
- группы нестероидных противовоспалительных препаратов;
- миорелаксанты центрального действия, направленные на снижение спазмов в области изменений;
- препараты, улучшающие микроциркуляцию;
- хондропротекторы в сочетании с витаминными и минеральными комплексами;
- мочегонные лекарственные средства, направленные на снижение отечности;
- мануальная терапия;
- лечебная гимнастика;
- физиотерапия, иглорефлексотерапия, гирудотерапия для закрепления результатов проведенного лечения.
Последние три пункта терапии помогают облегчить физическое состояние пациента, поддержать эффективность лекарственной терапии и крайне важны для исключения рецидивов заболевания.
Как лечить защемление нерва в тазобедренном суставе с соблюдением всех нюансов знает только лечащий врач. Назначение лекарственных препаратов должно проходить под строгим контролем, чтобы исключить вероятность развития аллергической реакции и побочных проявлений.
Обезболивание
При защемлении тазобедренного нерва в качестве медикаментозной терапии назначают анальгетики (Викодин, Морфин, Трамадол). Препараты купируют болевые ощущения, облегчая состояние больного. Но, в связи с тем, что они относятся к группе наркотических, приобрести их можно только при наличии рецепта.
Для уменьшения выраженности мышечных спастических изменений, назначают миорелаксанты центрального действия (Мидокалм, Сирдалуд). Параллельно прописывают нестероидные противовоспалительные средства.
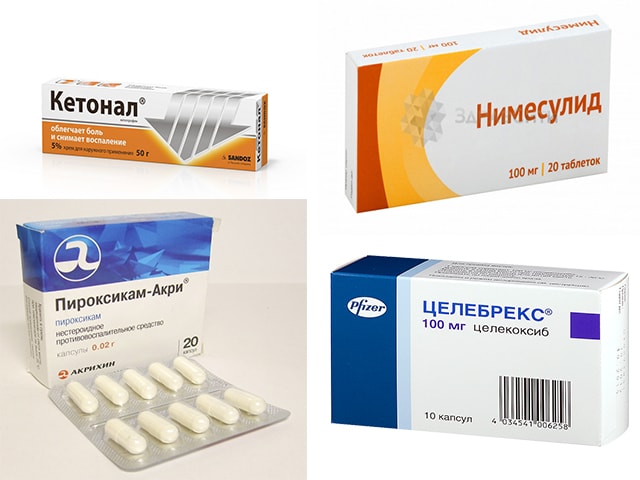
Противовоспалительные препараты
НПВП (нестероидные противовоспалительные препараты) — Кетонал, Пироксикам, Нимесулид, Целебрекс. Свойство этой группы – блокирование рецепторов воспаления. Лечение может быть длительным за счет того, что не развивается привыкание, в отличие от наркотических анальгетиков. Фармацевтические компании предлагают широкий выбор НПВП (таблетированный вариант и в форме мазей), реализуемых через аптечную сеть.
Витамины
По мнению врачей, и на основании результатов клинических исследований, было доказано, что совместное назначение витаминных комплексов и НПВС уменьшает степень выраженности болевого синдрома. Определение вида и подбором дозировки занимается лечащий врач.
Физиотерапия
После снятия острого болевого синдрома, что соответствует подострой стадии течения заболевания, врач назначает физиопроцедуры. Они помогают уменьшить мышечное напряжение, целенаправленно доставить лекарственное средство к мышцам и нервам, обладают противовоспалительным и умеренно выраженным обезболивающим эффектами.
В качестве лечения невралгии спектр физиопроцедур включает:
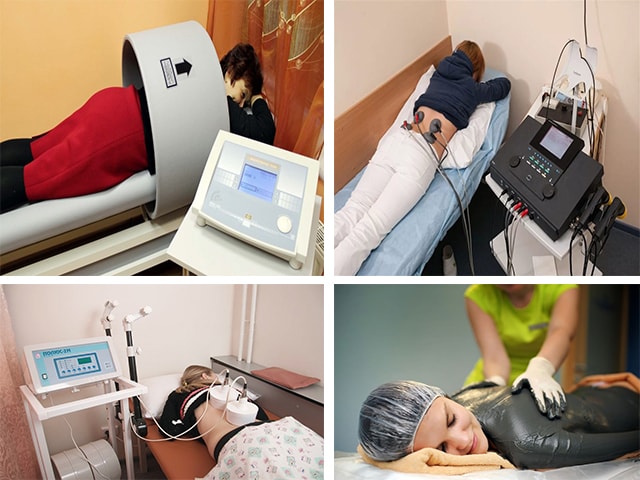
- Магнитотерапию. В основе методики лежит действие магнита, который продуцирует постоянное низкочастотное магнитное поле, оказывая противовоспалительный эффект.
- Электрофорез и фонофорез. Подготовка тканей током или ультразвуковыми волнами облегчает проникновение лекарственных препаратов и ускоряет их экспорт к центру боли.
- Диадинамические токи. У мышечного волокна есть период расслабления и фаза напряжения. При невралгии отмечается превалирование второго периода, что является причиной возникновения неприятных ощущений. Под воздействием тока с различной частотой происходит расслабление мышц, а в результате – купирование боли.
- УВЧ-терапия. Терапевтический эффект достигается тепловым воздействием, которое формируется электромагнитным полем.
- Грязевое обертывание. С одной стороны эффект определяется способностью лечебной грязи аккумулировать тепло. С другой стороны – химический состав способствует непосредственному терапевтическому воздействию.
Преимуществом физиотерапии является исключение инвазивного вмешательства при коррекции патологических симптомов.
Массаж и лечебная гимнастика
Массаж и дозированные физические упражнения в сочетании с остальными лечебными мероприятиями дают выраженный положительный результат. Стоит отметить, что проведение массажа и лечебной физкультуры должно осуществляться специалистами с медицинским образованием.
Массаж

По технике проведения массаж бывает расслабляющим, лечебным, спортивным, антицеллюлитным, косметическим, аппаратным. При терапии невралгии седалищного нерва применяют два первых вида. В период обострения, для снятия напряженности и болевого синдрома, рекомендуются расслабляющие техники на поясничную область. Что приводит к улучшению кровообращения и снятию спазмов в мышцах.
С профилактической точки зрения, эффективным является лечебный массаж, включающий методики вибрация, растирания, разминания. На первом этапе необходимо разогреть мышцы, чтобы исключить травматизацию и не спровоцировать обострение. Далее применяются активные техники, направленные на укрепление мышечного каркаса спины.
Лечебная физкультура
Самое важное условие при выполнении упражнений в рамках ЛФК – дозированность и последовательность. Нельзя резко давать большую нагрузку. Делать зарядку нужно мягко и без рывков.
Рассмотрим комплекс упражнений на разные группы мышц (таблица).
| Область воздействия |
Передняя поверхность бедра
Внешняя поверхность бедра
Ягодичная мышца
Уменьшение жесткости и повышение эластичности области бедер и поясницы
Снятие неподвижности и давления на уровне бедра
Снижение болевого синдрома и чувства компрессии
Уменьшение боли
Сесть на стул, ноги поставить на пол.
Положить правый голеностопный сустав (если боль правосторонняя) на левое колено.
Наклониться вперед до появления натяжения по задней поверхности бедра и зафиксироваться на 10 секунд
Исходное положение — правая нога расположена впереди, левая сзади на расстоянии 10 см.
Сгибаем левую ногу до пола, колено правой ноги остается на уровне голеностопного сустава.
Зафиксируем положение на 20 секунд.
Поменять положение ног, и повторить упражнение.
Исходное положение — носок больной ноги упирается в пятку здоровой.
Постарайтесь вытолкнуть больное бедро в одну торону, а корпус наклоняем в противоположную.
Зафиксируем положение на 15 секунд.
Исходное положение – лежа на полу, ноги выпрямлены.
Подтягиваем больное колено к груди и отводим к плечу, при этом пальцы рук скрещены под коленным суставом.
Зафиксируем положение на 10 секунд и возвращаем в исходное состояние.
Необходимо понимать, что самолечение может только усугубить ситуацию, поэтому любые мероприятия назначает доктор.
Альтернативные методы медицины
Применение народных методов терапии при защемлении нерва в тазобедренном суставе в домашних условиях должно быть только после проведения комплекса диагностических мероприятий и по разрешению врача. В противном случае, могут возникнуть необратимые последствия.
При появлении выраженного болевого синдрома необходимо принять горизонтальное положение на твердой поверхности и приложить теплый компресс. Приготовьте раствор из пихтового масла и настойки валерианы, нанесите на область воспаления, и оберните теплым шарфом.
Помимо наружной терапии для купирования боли и снятия отека применяют настойки из лекарственных трав. Заливаем стаканом горячей воды сбор, состоящий из земляничных листьев, полевого хвоща, спорыша (по 1 столовой ложке каждой травы). Даем настояться, и принимаем по 2 чайные ложки до еды.
Режим и диета

Необходимо ограничить нагрузки, больше отдыхать, а для сна выбрать жесткий матрац. Организм в период лечения слабый, любые резкие движения могут привести к повторному появлению болей. В рационе питания должны преобладать диетические блюда (тушеные, вареные, приготовленные на пару). Необходимо исключить жирную и острую пищу, ограничить прием овощей и фруктов в сыром виде. Все эти мероприятия направлены на предотвращение проблем с желудочно-кишечным трактом, исключение дальнейших рецидивов
Если вы уже сталкивались с проблемой ишиаса, то после прохождения курса лечебных мероприятий рекомендуется придерживаться следующих правил:
- Необходимо пересмотреть стиль жизни, включить умеренные физические нагрузки, направленные на формирование мышечного корсета. Бассейн прекрасно в этом сможет помочь — плавание задействует все группы мышц. Йога также хороший вариант, только важно выбрать опытного инструктора, который будет контролировать правильность выполнения упражнений.
- Избыточный вес повышает нагрузку на позвоночный столб и тазобедренные суставы, поэтому его придется строго контролировать.
- Крайне важно избавиться от вредных привычек.
- Большую часть дня мы все находимся на работе, если ваша деятельность связана с компьютером, то перерывы каждые 2 часа будут необходимы. Помимо этого старайтесь следить за осанкой, не сутультесь и не горбитесь.
- Правильно подобранная ортопедическая обувь снижает нагрузку на позвоночник и на ноги за счет равномерного распределения веса.
В заключении еще раз хочется отметить, что терапия при защемлении седалищного нерва – это комплексные мероприятия, состоящие из множества этапов. Лечение должен назначать врач невролог. А задачей пациента является неукоснительное соблюдение правил не только во время нахождения под контролем врача, но и после выписки из больницы, иначе боль может вернуться.
 Защемление нерва в тазобедренном суставе: симптомы и лечение.
Защемление нерва в тазобедренном суставе: симптомы и лечение.
Защемление нерва в тазобедренном суставе характеризуется пронзительной ноющей болью с захватом прилегающих частей тела – ягодиц, поясницы, бедра и подколенной чашечки, и даже паховой области.
Болезненность возникает внезапно с сильной амплитудой нарастая, вынуждает прихрамывать со стоном.
Все это характерно для картины защемления нерва в тазобедренном суставе.
Симптомы защемления нерва в тазобедренном суставе
Симптомы ограничиваются не только сильной острой болью.
Характерны также признаки парестезии в проекции сустава:
- онемение.
- покалывание.
- ощущение холода.
- жжения.
- невыносимого зуда.
Присутствует выраженная слабость в ногах и нарушение подвижности в суставе.
Происходит иррадиация боли по протяжению, в зависимости от ветви нерва: на внутреннюю или внешнюю поверхность ноги.
Со временем боль перемещается в подколенную область, заднюю поверхность голени и пятку.
Очень неприятными и изнуряющими являются ночные судороги.
Причины защемления нерва в тазобедренном суставе

Причины не специфичны и разнообразны. Зависят от характера течения заболевания.
Острое начало вызвано следующими факторами:
- Спортивная или бытовая травма – самого сустава или позвоночника. В следствие, образовывается гематома, сдавливающая нерв. Или же, он травмируется осколками костей и хрящей.
- Осложнение грыжи позвоночника – выпадение части диска вызывает раздражение корешка стволового нерва, отходящего от спинного мозга.
- Внезапное пережатие тканями, из-за принятой неудобной позы тела и длительного в ней пребывания. Происходит компрессия нерва суставной головкой бедренной кости, находящей в аномальном положении.
- Резкое сильное переохлаждение нижней половины тела – происходит воспалительный отек мягких тканей, которые создают выраженное давление.
- Аневризма крупного сосуда – оказывает механическую компрессию на нервное волокно.
- Послеоперационное осложнение после апендэктомии, вмешательства на органах мочеполовой системы и позвоночнике.
Хроническое течение объясняется следующими патологическими явлениями:
- Хронические воспалительные процессы в органах таза – женской и мужской половой системы и мочевыделительного тракта.
- Онкологические заболевания мягких и твердых тканей тазовой области – доброкачественного и злокачественного характера.
- Профессиональная вредность – сидячая работа с минимальной подвижностью и статической нагрузкой на элементы сустава.
- Остеохондроз поясничного отдела позвоночника – передавливание корешков спинного мозга в связи с дегенеративными изменениями в межпозвоночных дисках.
- Остеофиты при артрозе тазобедренного сустава – своими острыми краями и неровным рельефом могут травмировать при движении ткань нерва.
- Стремительное увеличение массы тела – нарушение обмена веществ или водно-солевого обмена. Которое имитирует полноту реальную или опосредованную, за счет накопления жидкости. Любая беременность сопровождается набором веса, иногда бесконтрольного.
- Общая дистрофия – анорексия или авитаминоз провоцируют истончение и атрофию мягких тканей, из-за чего костные поверхности соприкасаются в нефизиологических местах.
- Септическое состояние с персистенцией инфекции в крови и множественным воспалительным поражением тканей и органов.
- Осложнение хронического артрита – привычные вывихи и подвывихи бедра, травмирующие окружающие ткани и сопровождающиеся патологическим перемещением суставной головки.
- Возрастные изменения, связанные с уменьшением содержания кальция в костях и слабостью связочного и мышечного аппарата.
Диагностика защемления нерва в тазобедренном суставе
- Компьютерная томография или магнитно-резонансная томография;
- Электромиография для проверки активности мышечных волокон;
- Ультразвуковое исследование тканей в области сустава;
- Проверка нервной проводимости при помощи накожных электродов;
- Неврологическое обследование — специфическое тестирование на наличие патологических симптомов, оценка курковых зон чувствительности и серьезности двигательных нарушений.
Лечение защемления нерва в тазобедренном суставе

Лечение заключается в устранении или воздействии на первопричину защемления.
Ургентная помощь — оперативное удаление осколков, опухолей, гематом, грыжевых образований, всего того, что механически сдавливает нерв.
Медикаментозная помощь:
- Нестероидные противовоспалительные средства – мовалис, кетанов и т. д.;
- Антибиотики широкого спектра действия;
- Препараты, улучшающие реологию крови;
- Всевозможные средства, активирующие обмен веществ;
- Лекарственные и витаминные препараты, улучшающие нервно-мышечную передачу;
- Местно – используются мази на основе змеиного яда и продуктов пчеловодства;
- В тяжелых случаях применяются стероидные препараты – дипроспан и гидрокортизон.
Всегда актуальны и действенны дополнительные методы лечения:
- Рефлексотерапия или иглотерапия;
- Лечебный точечный и сегментный массаж;
- Лечебная физкультура;
- Электростимуляция.
Необходимо обеспечить режим покоя:
- Минимальная физическая нагрузка;
- Исключение какого бы то ни было перегрева (баня и сауна);
- Полупостельный режим;
- Желательно возвышенное положение конечности;
- Первые сутки хорошо помогают холодные компрессы.
Возможные осложнения
В случае отсутствия лечения возможны серьезные осложнения:
- Парестезия конечности;
- Слабость конечности;
- Нарушение подвижности в суставе;
- Атрофия мышц, находящихся в длительной контрактуре;
- Хромота и сложности при подъеме из сидячего положения.
Лечение требуется обязательно. Если полноценно удалены причины, и полностью ликвидированы последствия, рецидивов не бывает.







