Варикоз ног известен людям очень давно: этот диагноз ставили своим пациентам еще «отцы» современной медицины: Гиппократ, Гален и Парацельс. Но наиболее широкое распространение болезнь получила в двадцатом веке, и в двадцать первом она продолжает завоевывать новые позиции: по данным Всемирной организации здравоохранения, в наши дни признаки развития патологии в той или иной степени имеются у 66% мужчин и более чем у 80% женщин, проживающих в развитых странах. Преобладание женского контингента над мужским объясняется тем, что природа возложила на слабый пол обязанности по вынашиванию и рождению детей, а также пристрастием прекрасной половины человечества к изящной обуви на высоком каблуке. Современные методы лечения варикоза нижних конечностей позволяют облегчить состояние, не прибегая к сложному хирургическому вмешательству.

- Почему нужно лечить варикоз
- Способы лечения варикоза
- Склеротерапия
- Лазер
- Радиочастотная абляция
- Микрофлебэктомия
- Профилактика варикоза
- Консервативное лечение
- Диета
- Отказ от табакокурения
- Компрессионное белье (чулки, гольфы, колготки)
- Варикозное расширение вен: лечение препаратами
- Венотоники — мази и гели
- Венотоники в таблетках
- Флебосклерозирующие препараты
- Дополнительные лекарственные средства
- Варианты флебосклерозирующей терапии
- Пункционный метод
- Радиочастотная абляция вен
- Варикозное расширение вен: операция
- Комбинированная флебэктомия
- Эндовазальная электрокоагуляция
- Криохирургия
- Внутриоперационная склерооблитерация
- Эндоскопическая диссекция
- Лазерная коагуляция
- Домашнее лечение варикозного расширения вен
- Лечение вен: с чего начать?
- Диагностика
- Терапия венозных патологий
- Какое лекарство лучше использовать для терапии варикоза и ХВН?
Почему нужно лечить варикоз
Варикоз – болезнь людей «стоячих» профессий: продавцов, парикмахеров, рабочих-станочников, хирургов и всех, чьи профессиональные обязанности требуют длительной статической нагрузки на нижние конечности. Именно в условиях статической нагрузки ослабевают венозные клапаны, регулирующие приток и отток крови в этой области тела. В результате кровь в венах застаивается и загустевает, растягивая и деформируя стенки сосудов – создаются предпосылки для появления варикоза.
Процесс развивается медленно, и поначалу больной человек считает, что у него нет варикозного расширения вен на ногах, если он не замечает у себя сильных отеков и выступающих под кожей бугристых синюшных тяжей. Но такая картина характерна лишь для запущенной стадии, когда единственным средством восстановить нормальный вид нижних конечностей становится хирургический скальпель. Однако главная опасность варикозного расширения вен не в том, что ноги болят, отекают и теряют привлекательность, покрываясь узловатыми сосудами, выступающими над поверхностью кожи.
Вызывая застой кровотока, варикоз провоцирует возникновение в сосудах ног тромбов – тягучих плотных сгустков, состоящих из эритроцитов (кровяных телец). Течением крови тромбы разносятся по всему организму, попадают в легкие, сердце, мозг, перекрывая сосуды, снабжающие их кровью, и приводя к тромбоэмболии – закупорке сосудистого просвета, результатом которой могут стать тяжелейшие патологии:
- Инфаркт миокарда – отмирание тканей сердечной мышцы из-за недостатка кровоснабжения;
- Инсульт – острое нарушение мозгового кровообращения, вызывающее гибель клеток головного мозга;
- Гангрена – некроз тканей.
Любой из недугов, описанных выше, имеет своим последствием как минимум тяжелую инвалидность, а как максимум – летальный исход. Поэтому запускать варикоз нельзя ни в коем случае.
Обращаться к врачу пациенту следует при появлении первых признаков заболевания:
- Быстрой утомляемости ног;
- Тянущей боли в ногах, особенно в конце дня, либо после физической нагрузки;
- Мурашек – ногу как будто «отсидели»;
- Мелких сосудистых сеточек и «звездочек», выступающих на поверхности кожи ног;
- Судорог ножных мышц (чаще по ночам);
- Отеков ног.

При своевременно принятых мерах современные методы лечения варикоза на ногах позволяют не допустить прогрессирования болезни и повернуть процесс вспять. Сейчас это можно сделать, не прибегая к высокотравматичным хирургическим операциям, которые ранее были единственным способом решения проблемы. Врачам известно множество процедур лечения варикоза, способных обеспечить больному возможность возвращения к привычному образу жизни.
Способы лечения варикоза
Часто пациенты, страдающие развитой формой варикоза сосудов ног, особенно женщины, боясь операции и остающихся после нее шрамов, оттягивают визит к врачу (см. Какой врач лечит варикоз? )до последней возможности, доводя ситуацию до крайности. Однако медицина, как и все остальные отрасли знаний, постоянно развивается, и дочерям и внучкам уже не надо бояться, что варикоз им будут лечить так же, как мамам и бабушкам. Специалисты изобрели множество эффективных терапевтических методик – безоперационных либо так называемых малоинвазивных, т.е. не требующих глубокого хирургического вмешательства. Среди них наибольшую популярность приобрели такие процедуры, как:
- Склеротерапия;
- Лечение лазером;
- Радиочастотная абляция венозных сосудов;
- Микрофлебоэктомия.
О каждом из этих методов лечения варикоза современными методами следует рассказать подробнее.
Склеротерапия
Для процедуры, проводимой на той стадии варикоза, когда поражены поверхностные вены, но не затронуты глубокие, лекарственный препарат, называемый склерозантом, вводится внутрь пораженной варикозом вены. Это делается при помощи шприца или микрокатетера – тоненькой трубочки, диаметр которой меньше сечения человеческого волоса, которым врач прокалывает кожу в том месте, где под ней заметен пораженный варикозом сосуд. Проведение манипуляции не причиняет неприятных ощущений, лишь иногда сопровождаясь чувством легкого жжения. Склерозант склеивает стенки вены изнутри, выводя ее из системы кровообращения, в результате она усыхает, уменьшается и перестает беспокоить пациента, исчезая с поверхности кожи. Таким образом при использовании метода достигается не только терапевтический, но и косметический эффект.

Процедура длится около получаса, в течение которого врач делает несколько инъекций в варикозную вену через проколы на коже. Обычно курс лечения по методу склеротерапии составляет не более трех таких процедур, но иногда, ориентируясь на состояние пациента, врач решает увеличить их число. От одного до другого визита к врачу должно проходить не менее недели.
Перед визитом к врачу больному необходимо принять душ и в течение 2-х суток до него и 2-х суток после соблюдать некоторые ограничения для гарантированного успеха лечения данным методом:
- Не курить и не употреблять спиртного;
- Отказаться от приема кроверазжижающих препаратов;
- Не делать эпиляцию и не наносить на кожу косметических средств;
- Не приходить в кабинет голодным – следует поесть за полтора часа до начала процедуры.
Осложнений в результате метода склеротерапии обычно не возникает, но иногда наблюдается:
- Зуд в месте укола, который стихает через 2 часа после инъекции;
- Боль – может длиться до трех дней;
- Шелушение кожи – прекращается через 10-12 дней.
Крайне редко (1 случай на тысячу) может возникнуть воспаление вены – тромбофлебит.
По окончании курса лечения этим методом нужно:
- В течение недели избегать усиленных нагрузок на ноги.
- Две недели не принимать горячую ванну и горячий душ;
- Полтора-два месяца не ходить в баню;
- Не сидеть и не стоять подолгу.
Процедуру склеротерапии должен проводить профессиональный врач, поэтому нужно обращаться за помощью только в специализированные медучреждения. По окончании курса необходимо медицинское наблюдение в течение месяца.
Лазер
Лазерная терапия – еще один современный метод лечения варикоза без операции. Среди его плюсов можно отметить следующие:
- Лечение вен лазерным лучом не требует разрезов и не оставляет никаких следов на поверхности кожи ног;
- Течение процесса проходит практически безболезненно – достаточно неглубокой местной анестезии;
- Процедура занимает всего несколько минут;
- Восстановление больного после такой бескровной операции проходит очень быстро.
Лазерный прибор генерирует излучение волны определенной длины, которая, проходя через венозную кровь, выделяет тепло и «запаивает» больной сосуд изнутри. В результате он исключается из кровотока, а кровоснабжеиие тканей продолжается по глубоким венам и коллатералям – боковым мелким сосудам. Беря на себя нагрузку, они начинают развиваться и за несколько дней достигают размеров удаленного сосуда.

Процедура проходит под местной анестезией путем введения в вену через прокол в коже ноги лазерного световода, на кончике которого имеется микроскопическая линза, обеспечивающая рассеивание луча для равномерной коагуляции (запаивания, запечатывания) вены. Манипуляция проходит в течение 30 минут, после чего пациент может сразу вернуться к привычному образу жизни.
Противопоказаниями к применению лечения варикоза лазерным методом являются беременность и лактация. Также процедура противопоказана при обострении сопутствующих заболеваний, склонности к образованию тромбов, воспалении кожи в зоне применения лазера, низкой свертываемости крови.
Радиочастотная абляция
Этот метод безоперационного лечения варикоза нижних конечностей начал применяться сравнительно недавно – всего около десяти лет назад. Он получил широкое распространение в США и странах Западной Европы, в Россию же метод попал три года назад, и пока применяется достаточно редко. Главная причина этого – высокая стоимость оборудования, необходимого для проведения обследования и терапии.
Данная процедура дает прекрасный эффект в лечении варикоза вен на ногах. Ее высоко оценивают как врачи, так и пациенты. Метод во многом схож с лазерным – через разрез на коже врач вводит больному в просвет сосуда радиочастотный волновод, запаивающий сосуд путем излучения радиоволн. Исключенная из кровотока вена со временем заменяется соединительной тканью. Противопоказанием, помимо тех, которые указаны для лечения лазером, является наличие у пациента атеросклероза и выраженной степени ожирения.

Положительные стороны использования метода по сравнению с обычной операцией при варикозе ног состоят в следующем:
- Значительно меньшие негативные ощущения у больного.
- Стойкая результативность – положительный эффект метода сохраняется в течение нескольких лет.
- Низкая вероятность осложнений – по статистике, они случаются лишь у трех пациентов из ста, прошедших процедуру.
Очень большое значение имеет опыт врача, проводящего манипуляцию по данному методу. Больному рекомендуется уделить особое внимание этой стороне вопроса перед прохождением курса лечения.
Микрофлебэктомия
Это еще одна современная малоинвазивная процедура, представляющая собой микрохирургическую операцию, при которой врач извлекает больной сосуд из-под кожи через микроскопический разрез при помощи специального крючка. Далее пораженный варикозом участок иссекается, а здоровые части сосуда сшиваются.
После проведения операции на коже пациента остаются очень мелкие рубцы, которые невозможно разглядеть невооруженным взглядом. Иногда на месте разреза появляется гематома, исчезающая в течение двух недель. В течение реабилитационного периода (1-2 месяца – конкретные сроки зависят от количества прооперированных вен) больному необходимо носить компрессионное белье, а в дальнейшем избегать больших физических нагрузок. В остальном пациент, перенесший операцию, может вести привычный образ жизни.
При условии своевременного обращения за помощью, современная медицина предлагает множество способов лечения варикоза вен на ногах, позволяющих решить эту проблему с минимальным ущербом для больного. Сделать правильный выбор метода пациенту поможет лечащий врач после проведения соответствующих обследований.
Варикозное расширение вен, симптомы которого выявляются у каждого четвертого жителя планеты — это не просто косметический дефект, проявляющийся в виде синей древовидной сетки на голенях, бедрах или тыле стоп, тяжести в ногах, болей при статических нагрузках или длительной ходьбе, судорожных подергиваний в мышцах голеней, но и высокими рисками тромбозов в системе нижней полой вены.
Тромботические осложнения ведут к трофическим язвам на ногах, острым расстройствам кровотока с посинением конечностей и риском их омертвения. Оторвавшись от сосудистой стенки, тромбы из ног нередко начинают путешествие, которое заканчивается в сердце (ведя к инфаркту) или сосудах мозга (становясь причиной инсульта). Именно это обстоятельство, а вовсе не испорченный вид некогда привлекательных ног требует максимально раннего внимания к лечению (а лучше к профилактике) варикоза.
Так как заболевание, появившись, не является статичным, а постепенно прогрессирует, захватывая все новые отрезки наружной или внутренней венозной сети ног, то разбор лечения стоит начать с описания профилактики. Именно разумные профилактические мероприятия позволят хотя бы несколько затормозить процесс, развившийся на фоне наследственной несостоятельности клапанного аппарата вен нижних конечностей.
Профилактика варикоза
Вены нижних конечностей имеют очень слабые стенки, практически лишенные мышечных элементов, которые могли бы проталкивать кровь путем сокращения. Поэтому в венах предусмотрены специальные клапаны, препятствующие обратному току крови и его застою в венах. У части людей эти клапаны наследственно несостоятельны или становятся такими с возрастом:
- при тяжелой физической нагрузке
- повышениях внутрибрюшного давления
- запорах
- частых беременностях.
Сначала процесс затрагивает наружные вены. А затем поражаются коллекторные вены и глубокая венозная сеть. Варикоз вен конечностей развивается в течение нескольких (иногда десятков) лет и его скорость варьируется в зависимости от образа жизни, интенсивности физических нагрузок и прочности стенок сосудов.
- Поэтому первая задача профилактики – свести к минимуму повышения внутрибрюшного давления (бороться с запорами, избегать чрезмерных перегрузок).
- Вторая задача – создать условия для пассивного оттока венозной крови из ног. Делать это обязательно в конце дня или несколько раз в день. С этой целью ноги укладываются от стопы до бедра на поверхность под углом 45 градусов к горизонтали. Лежать в таком положении следует не менее получаса. Лица, для которых варикозное расширение вен на ногах – свершившийся медицинский факт, рекомендуется спать с приподнятыми ногами максимально часто.
- Рекомендуется при варикозе не использовать тесную обувь, носки с тугой резинкой – то есть не создавать дополнительных препятствий для циркуляции крови в ногах (см. также что делать если отекают ноги).
- Так же следует не сидеть нога на ногу и при длительном положении сидя, опирать ноги на опору и придавать им горизонтальное (или немного выше) положение. Такую позу иногда можно видеть в гангстерских фильмах про крутых мафиози, которые сидя в кресле, закидывают ноги на стол.
- Разумеется, в офисе, если Вы не владелец компании, придётся придумать что-либо, менее вызывающее. Можно, например, поставить под рабочий стол картонную коробку и класть ноги на неё или использовать для этой же цели высокую пластиковую корзину для бумаг с плоской верхней крышкой. На любые вопросы о необычном способе сидеть за рабочим столом следует честно отвечать, дабы избежать насмешек и не прослыть чудаком. Следует помнить, что никто из хихикающих сотрудников не будет принимать активного участия в вашем лечении. Поэтому следует адекватно воспринимать мнение окружающих и не пренебрегать профилактикой заболевания.
- Если вы находитесь дома, старайтесь по возможности принимать горизонтальное положение и располагать с помощью нескольких подушек ноги выше головы. Это нужно для того, что бы улучшить условия для венозного оттока (см. лечение варикоза в домашних условиях).
Консервативное лечение
В программу нехирургического лечения включены диета, компрессионная и лекарственная терапия.
Диета
Диетические мероприятия обязательны, так как лишний вес – это один из факторов риска развития варикоза. Питание должно быть скомпенсировано по калоражу (потребляемая энергия должна не превышать энергетические потребности, коррелирующие с характером нагрузок или их отсутствием). Помимо этого из меню придется исключить острые приправы, перец, маринады, избыток соли, копчености, сократить употребление жареного. Алкоголь также рекомендуется не употреблять.
В меню должно присутствовать достаточное количество овощей и фруктов, богатых витамином С, блюда, богатые клетчаткой, хлеб грубого помола, морепродукты. Показано частое (не реже 4 раз в сутки) дробное питание. Что касается модной еще несколько лет назад тенденции ограничивать себя в любых животных жирах, об этом стоит забыть. Конечно, запредельные цифры триглицеридов и холестерина – это не дело. Но в разумных количествах холестерин помогает латать сосудистую стенку, снижая риски вторичных тромботических осложнений и внезапных разрывов вен.
Отказ от табакокурения
Курение — наиболее вредная привычка при варикозе. Если выбирать между употреблением умеренного количества спиртного и курением, то первое еще можно с грехом пополам терпеть. А вот второе – придется категорически исключать. Не только смолы забивают сосуды, но углекислый газ спазмирует их, увеличивая риски тромбообразования и вторичных осложнений (инфарктов, инсультов, тромбоэмболии легочной артерии). Особенно стоит быть осторожным тем, кто имеет варикоз (или предрасположен к нему), принимает гормональные препараты (в том числе оральные контрацептивы) и еще умудряется курить.
Компрессионное белье (чулки, гольфы, колготки)
Это неплохой вариант профилактики и лечения ранних стадий варикоза, так как имеют разные параметры давления на мягкие ткани, варианты моделей и цветовые решения. Надевать белье необходимо утром, не вставая с постели, пока венозная система еще не переполнена кровью. Для данного метода существует одно но – запредельные ценники на территории РФ, ограничивающие приобретение противоварикозного трикотажа широкими народными массами. Как правило, пользоваться бельем начинают не те, кому оно еще может помочь на стадии предболезни, а лица с тяжелыми формами варикоза, часто осложненного тромботическими процессами, которым показано уже оперативное лечение, а компрессионный трикотаж в качестве вторичной профилактики.
Варикозное расширение вен: лечение препаратами
Лекарственные препараты – не панацея. Полностью остановить или вылечить варикоз они не в состоянии.
Венотоники — мази и гели
Венотоникам удается защищать стенки вен, стимулировать венозный отток и несколько улучшать микроциркуляцию. Этим средствам по силам снизить выраженность болей и отечности при условии курсового приема. Показаны курсы дважды в год при продолжительности не менее 2 месяцев.
Самыми бесполезными (но и безопасными) можно читать мази или гели. Они не проникают дальше кожных покровов и сколько–нибудь стоящего действия на сосуды оказать не могут. Их рекомендуют на ранних стадиях болезни, когда неизвестно, отчего на самом деле могут пройти отечность и тяжесть в ногах: от препаратов или простого постурального дренажа и окончания физической нагрузки. Нередко хитрость производителя сводится к рекомендации использовать местное средство вместе с таблетированным.
- Троксевазин — мазь на основе производных флаваноида рутина. Улучшение дренажа достигается при приеме таблеток (см. антикоагулянты прямого действия).
- Венитан — в мази, которая рекомендована местно дважды в день, содержится экстракт каштана конского.
- Антистакс — действующее начало геля или спрея Антистакс — это вытяжка из виноградных листьев. Производитель обещает эффект от лечения не ранее, чем через 6 недель применения. Существуют и капсулы Антистакса, принимаемые натощак в количестве двух штук.
Венотоники в таблетках
К таблетированным венотоникам прибегают в случаях варикоза глубоких вен.
- Сапониновые производные готовятся на базе каштана конского, в котором содержится растительный биофлаваноид эсцин. Препарат Эскузан продается в драже или каплях.
- Наиболее эффективные препараты: Детралекс и Флебодиа 600 в своей основе несут диосмин. Он является мощным венотоником. Детралекс принимается по таблетке дважды в день. Флебодиа 600 – по таблетке утром. Курс лечения от 2 месяцев до полугода.
- Рутозиды были первыми венотониками. Они улучшают микроциркуляцию и обладают противовоспалительным эффектом.
— К природным рутозидам относят Венорутон в формерастворимых таблеток и в капсулах.
— К полусинтетическим: Венолан, Троксевазин, Троксерутин. Комбинированные рутозиды – это Гинкор форте. В нем сочетаются троксерутин и экстракт гинкго билоба. Препарат принимают по 2 капсулы утром и вечером на протяжении месяца. При необходимости курс продлевают.
Флебосклерозирующие препараты
Это способ выключить разные вены из кровотока без операции. Соединительная ткань постепенно закрывает просвет сосудов. Ее рост стимулируется свертыванием белков эндотелия и раздражением глидкомышечных составляющих сосудистой стенки.
- Самый простенький вариант – мазь Гепатотромбин Г. Эффект от нее слабый. В качестве хоть сколько-нибудь приемлемого варианта используют растворы для инъекций. Их достаточно много.
- Синтетические средства: Этоксисклерол (Германия), Тромбовар (Франция), Сотрадекол (Великобритания), Децилат (Россия).
- Йодсодержащие средства: Вариглобин, Вистарин. На основе животных белков – Варикоцид. Препараты используют на некрупных сосудах для того, чтобы избирательно закрывать только пораженные участки вен. практикующие врачи чаще всего пользуются Тромбоваром и Этоксисклеролом, как более безопасными, не вызывающими сосудистого тромбоза, а лишь обжигающими сосудистую стенку на уровне эндотелия.
Флебосклерозирующая терапия включает введение препаратов или эластичное бинтование. Ее простота, сохранение эстетичного вида конечностей, отсутствие влияний на общее самочувствие пациента и малоболезненность привлекают к этой методике как врачей, так и пациентов.
Но изолированная склеротерапия не приносит стойких результатов и не в состоянии остановить прогрессирование болезни. В большинстве случаев ее все равно необходимо сочетать с оперативным лечением. Перед терапией в обязательном порядке должно проводиться ультразвуковое исследование нижних конечностей, исключающее протяженные поражения подкожных или глубоких вен ног.
Противопоказаниями к флебосклерозированию становятся: аллергия на препараты, атеросклероз магистральных сосудов с наличием ишемии, диабетическая ангиопатия, облитерирующий эндартериит, поражения свертывающей системы крови, острый или недавний тромбофлебит ног, беременность.
Дополнительные лекарственные средства
- Препараты, улучшающие микроциркуляцию крови: Пентоксифиллин, низкомолекулярные декстраны. Эти средства снижают вязкость крови, стимулируют распад тромбоцитов и увеличивают эластичность эритроцитов. Все это способствует лучшему кровоснабжению тканей и окислительные процессы в них.
- Противосвертывающие прямого (гепарины) или непрямого (кумариновые и фениндионовые производные) действия. Снижают риск тромбозов. Также используются аналоги гирудина (Данапароид, Лепирудин) и гепариноиды (Пентозан полисульфат, Дерматан, Сулодексид). Очень популярное местное средство – гепариновая мазь и гель Лиотон, обеспечивающие противоотечное, противотромбическое и противовоспалительное действие.
- Нестероидные противовоспалительные снимают боль и подавляют воспалительные реакции.
Варианты флебосклерозирующей терапии
- До операции — склерозирование вен может использоваться до операции, с целью снизить риски кровотечения и тромбоза в постоперационном периоде
- во время операции , заменяя удаление вены
- после операции для закрытия оставшихся не проооперированными вен.
Пункционный метод введения препаратов может использоваться когда угодно, катетерный – только во время операции.
Пункционный метод
Если он применяется не в операционной, проводится в специализированном хирургическом кабинете, с соблюдением всех правил асептики. Сначала закрываются более крупные вены, а затем мелкие. При этом препараты обычно вводятся сверху вниз. Вену пунктируют у стоящего пациента, а перед введением препарата его укладывают. Если в поле интересов попадает протяженный сосуд или сосудов всей окружности ноги, то проводится несколько сеансов терапии. После склерозирующих процедур пациент должен наблюдаться у флеболога на протяжении трех лет с момента последней инъекции.
- После введения склерозрующего препарата проводят эластичное бинтование конечности, которое повторяют на протяжении 2 недель. При этом в первую неделю повязку не снимают.
- В течение получаса после процедуры пациент должен ходить.
- Ежедневно пациенту нужно спать с приподнятым ножным концом, а в течение дня избегать длительного сидения или стояния и много ходить.
Радиочастотная абляция вен
Облитерация вен с помощью радиочастотного излучателя – это новое направление флебологии. Такой способ избавления от варикоза минимализирует травму сосуда, опасность осложнений, болезненность. Эффективность метода очень высока. Радиочастотное излучение разрушает внутреннюю оболочку сосудистой стенки. При этом окружающие ткани практически не страдают, а просвет вены спадается и исчезает. 
Процедура проводится амбулаторно под местной анестезией. Для точного выполнения манипуляции ее контролируют дуплексным ангиосканированием.
После введения анестетиков проводится пункция вены (в верхней трети голени при патологии большой подкожной вены или в нижней трети голени при поражении малой подкожной вены). В вену вводят одноразовый катетер, снабженный излучателем. Его продвигают до места впадения подкожной вены в глубокую систему вен. Во время поэтапного извлечения катетера сосуд облучается изнутри. После сеанса место прокола закрывается асептической повязкой. На ногу надевают эластичный чулок. После дозированной получасовой ходьбы пациента отпускают домой. Пациент, не занимающийся тяжелым физическим трудом, трудоспособен на следующий день после манипуляции.
Варикозное расширение вен: операция
Решение о целесообразности оперативного вмешательства принимает врач-флеболог или сосудистый хирург.
Нередко женщинам с поражением поверхностных вен и решившихся на оперативное вмешательство исключительно из-за косметического дефекта, предлагают отложить операцию, если планируется последующее деторождение (так как во время беременности варикоз, как правило, прогрессирует, и достигнутый результат может исчезнуть и потребовать повторного хирургического лечения).
Комбинированная флебэктомия
Наиболее распространенный вариант оперативного решения проблемы варикоза нижних конечностей является комбинированная флебэктомия. Операцию проводят под общим наркозом или с применением эпидуральной анестезии. Все разрезы и проколы стараются делать как можно меньших размеров. Например, для удаления большой подкожной вены выполняется полутарасантиметровый разрез в паховой области. Через него в вену вводится зонд-флебэкстрактор с наконечником. Затем зонд извлекается и удаляется вена от средней части голени до паха. Через мелкие протоки удаляют протоки и мелкие вены. Эта часть операции называется минифлебэктомия. После операции используется компрессия (бинт или чулок на ногу).
Эндовазальная электрокоагуляция
Она предполагает удаление подкожных вен за счет воздействия на них тока. Метод более опасен, чем радиочастотная облитерация или классическая хирургия.
Криохирургия
Криохирургия позволяет удалять вены за счет низких температур. При современном оборудовании и обученном специалисте метод безопасен. Не всегда удается рассчитывать глубину заморозки, не повреждая окружающие ткани или не оставив “лишку”. В РФ способ не распространен.
Внутриоперационная склерооблитерация
Предполагает использование катетерного введения склерозирующих веществ в подкожные вены. Перед оперативным вмешательством на ноге маркируются подкожные вены и измененные участки вен. При операции на большой подкожной вене надпаховым доступом обнажают соустье большой подкожной и бедренной вен и перевязывают притоки большой подкожной вены. В 1 см от бедренной вены пересекается и перевязывается подкожная. Перфорантные вены перевязываются (надфасциальная перевязка перфорантных вен) из отдельных разрезов. В отсеченную подкожную вену вводят катетер, вена ушивается, рана перевязывается. Вдоль нарисованной проекции подкожной вены укладывают валик из марли и прижимают его на всем протяжении ноги. Одновременно с вытягиванием катетера вводят веносклерозирующий препарат.
Эндоскопическая диссекция
Эндоскопическая диссекция перфонрантных вен позволяет перевязывать и исключать из кровотока вены. Связывающие подкожную и глубокую сеть ноги. при этом используются эндоскопические зонды. Вариант метода – трансиллюминационная флебэктомия.
Лазерная коагуляция
Лазерная коагуляция требует от врача высокой квалификации и опыта работы с лазерным оборудованием. Вена запаивается лазером изнутри и исключается из кровообращения.
Домашнее лечение варикозного расширения вен
Варикоз можно лечить в домашних условиях хоть системными препаратами (по назначению врача), хоть мазями и гелями, хоть пиявками (лечение варикоза пиявками) и капустным листом, яблочным уксусом. Также для домашней части программы подойдет компрессионное белье и эластичное бинтование (подобранное и порекомендованное флебологом). Для запущенных стадий заболевания все эти усилия будут тщетными без радикального оперативного лечения.
Таким образом, на сегодня кардинальным методом избавления от варикоза можно признать только хирургические методы, нередко комбинируемые со склеротерапией или компрессионными методиками.

Ноющая, тянущая боль в икроножных мышцах по ходу вен может возникать после долгого пребывания на ногах или ближе к вечеру. Обычно проходит под утро. Причина болей — нарушение работы сосудистых клапанов, из-за чего кровь начинает течь в обратном направлении, при этом давление в венах возрастает.
По базовым стандартам системной терапии варикоз необходимо лечить комплексно: повышая венозный тонус, а также снижая вязкость крови. Благодаря уникальному составу* АНГИОНОРМ ® совмещает в себе венотонизирующие и антиагрегантные свойства.
*Патент на изобретение №2241483. Композиция АНГИОНОРМ®, обладающая антиагрегационным, капилляропротекторным, венотонизирующим действием. Зарегистрировано в ГРИ РФ 10.12.2004
Препарат с комплексным действием.

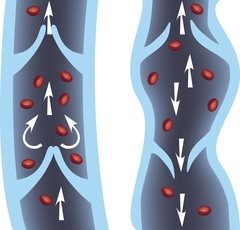
Пусковым механизмом в развитии варикозной болезни считается нарушение нормальной работы венозных клапанов с возникновением обратного тока (рефлюкса) крови. В результате этого кровь становится густой и застаивается в венах, давление в них возрастает, тонус сосудов снижается — стенки начинают расширяться и утончаться.

Флавоноиды не синтезируются организмом человека и не накапливаются в нем. Поэтому при варикозе необходимо активно компенсировать их недостаток либо с пищей, либо с помощью специальных лекарственных средств, содержащих флавоноиды.
Варикозное расширение вен лучше всего поддается лечению на начальных стадиях, когда еще только начинают беспокоить такие симптомы, как боль и тяжесть, ощущение жжения и покалывания, отечность и судороги в ногах. Поэтому внимательное отношение к своему самочувствию и своевременное обращение к врачу — залог красоты и здоровья ваших ног!

АНГИОНОРМ ® — уникальный комплекс флавоноидов, эсцина (в составе семян конского каштана) и витамина С (в составе плодов шиповника)*.
*Патент на изобретение №2241483. Композиция АНГИОНОРМ®, обладающая антиагрегационным, капилляропротекторным, венотонизирующим действием. Зарегистрировано в ГРИ РФ 10.12.2004
Подробнее.

Многим случалось возвращаться домой с работы, как говорится, «без ног». И это ощущение знакомо не только тем, у кого работа стоячая. Даже у тех, кто весь день сидит в офисе, порой под вечер ноги ноют и отекают так, будто весь день был проведен стоя. Для современных городских жителей ежедневные отеки и судороги по ночам становятся привычным делом. Игнорировать такие вещи не стоит, ведь именно с подобных незначительных симптомов начинается серьезное заболевание — варикозная болезнь. И чтобы не доводить дело до операции, начинать лечить варикоз нужно уже на стадии предвестников, когда не видно ни расширенных вен, ни «паучков», а «просто» устают, ноют и отекают ноги по вечерам. Только так можно предупредить развитие заболевания.
Лечение вен: с чего начать?
Большинство людей, столкнувшихся с проявлениями варикозной болезни ног, не относятся серьезно к возникшим «звоночкам». Косметический недостаток, не более. Или просто усталость, которая сама собой пройдет после полноценного ночного отдыха. Пожалуй, даже с целлюлитом дамы борются активней, чем, например, с вылезшими «паучками» вен. Медицинская статистика утверждает: в нашей стране лишь 18% страдающих варикозной болезнью знают, что это заболевание, и только 8% хоть как-то пытаются с ним бороться [1] . Между тем, если ничего не предпринимать, варикозная болезнь плавно перетекает в хроническую венозную недостаточность (ХВН), которая, в свою очередь, влечет за собой серьезные проблемы:
- трофические язвы;
- острый венозный тромбоз и тромбофлебит.
Несмотря на то что предрасположенность к варикозной болезни закладывается генетически (если в семье оба родителя страдают от этой болезни, вероятность ее появления у потомков достигает 90% [2] ), развивается заболевание под воздействием внешних факторов, которые способствуют повышению давления внутри вены. Среди них:
- Статические нагрузки — работа сидя или стоя. А вот ходьба, наоборот, запускает «мышечную помпу», которая стимулирует отток крови по венам.
- Лишний вес — нарушение липидного обмена провоцирует целый ряд сосудистых заболеваний, включая варикозную болезнь.
- Беременность и роды — все жизненно важные системы женского организма, включая сердечно-сосудистую, во время беременности и родов работают с повышенной нагрузкой.
- Обувь на высоком каблуке — ограничивает работу икроножной мышцы, следовательно, снижает активность мышечной помпы.
- Хронические запоры — повышают внутрибрюшное давление, а значит, и давление в венах нижних конечностей.
Высокую нагрузку прежде всего не выдерживают венозные клапаны, которые в норме должны обеспечивать ток крови только в одном направлении — снизу-вверх. Клапан начинает пропускать кровь в обратном направлении (сверху-вниз), и на ограниченном им участке давление внутри вены существенно возрастает: сосуд расширяется, появляется варикозный узел. Клапаны на этом участке окончательно перестают выполнять свою функцию, венозное давление становится еще выше — порочный круг замыкается, и изменения начинают распространяться на соседние участки.
Рано или поздно развивается хроническая венозная недостаточность — состояние, вызванное постоянным застоем крови в измененных венах.
В стенках сосудов возникает хроническое воспаление. Венозная стенка становится более проницаемой, и содержимое вены, в том числе клетки крови, выходит в окружающее пространство, вызывая отеки. Эритроциты, разрушаясь, оставляют под кожей гемоглобин, вызывая гиперпигментацию. А макрофаги — клетки, которые созданы для того, чтобы удалять из организма чужеродные белки и поврежденные ткани, — начинают в прямом смысле пожирать все вокруг, формируя трофическую язву (или, в современной терминологии, варикозную язву), поскольку окружающие вену ткани также повреждены воспалением.
Однако специалисты-флебологи считают, что не столь страшна сама варикозная болезнь, сколь появляющийся на ее фоне венозный тромбоз. Хроническое воспаление в сочетании с нарушенной скоростью кровотока усиливает свертываемость крови. Может развиться тромбофлебит — воспаление стенки вены с формированием в ней тромба. От 30 до 60% внезапных смертей, вызванных тромбозом глубоких вен, случились на фоне нелеченого тромбофлебита, осложнившего варикозную болезнь вен [5] . Вена становится болезненной и плотной, превращаясь в набухший покрасневший тяж. Сама пораженная конечность отекает и синеет. Такое состояние смертельно опасно и требует немедленного лечения.
Если же в процесс вовлекаются не только подкожные, но и глубокие вены, после перенесенного тромбоза может возникнуть посттромбофлебитический синдром. Закупоривший вену тромб постепенно реканализируется — частично рассасывается, открывая кровоток, но поскольку просвет восстанавливается не полностью, признаки нарушенного кровообращения — боль, отеки, цианоз конечностей, появление трофических язв — сохраняются.
Словом, запущенная варикозная болезнь — это не только некрасивые ноги, но и серьезные проблемы. Но самое неприятное заключается в том, что после того как вена расширяется, не остается ни одного эффективного способа вернуть ее прежнее состояние. Можно только удалить сосуд целиком или так или иначе его закупорить — введя склерозирующее вещество или с помощью луча лазера.
Именно поэтому начинать лечение вен нижних конечностей нужно при самых первых симптомах — предвестниках варикозной болезни, а это:
- тяжесть в ногах, которая появляется к концу дня;
- боли в конце дня, которые проходят после прогулки или если подержать ноги в приподнятом положении;
- отеки к вечеру;
- парестезия — ощущение мурашек, дискомфорта, нарушение чувствительности;
- жжение в мышцах;
- синдром беспокойных ног — дискомфорт в ногах мешает заснуть, заставляя ерзать в поисках удобного положения;
- ночные судороги.
Именно на этой стадии, когда никаких серьезных внешних проявлений вроде бы нет, нужно немедленно обращаться к специалисту — флебологу.
Диагностика
Прежде всего врач расспросит о жалобах и тщательно осмотрит пациента. Иногда на этом обследование заканчивается — если диагноз не вызывает сомнений, а хирургическое лечение не планируется. Либо могут быть назначены инструментальные исследования.
Дуплексное сканирование (ультразвуковое ангиосканирование) позволяет визуализировать сосуд и исследовать состояние кровотока и функцию клапанов, определить рефлюкс (обратный ток крови). Это основной метод диагностики варикозной болезни вен нижних конечностей, и обычно его бывает достаточно для постановки точного диагноза. В современной медицинской практике УЗДС вен проводит сам флеболог, который в дальнейшем будет координировать лечение, а не специалисты УЗИ.
Если есть подозрения на непроходимость поверхностных или глубоких вен и планируется оперативное лечение, используют рентгеноконтрастную флебографию, при которой в кровоток предварительно вводится специальное вещество, непроницаемое для рентгеновских лучей (контраст).
В этом же случае используется компьютерная томография с контрастом или магниторезонансная томография.
Склонность к повышенному тромбообразованию определяют с помощью специального комплекса исследований крови:
- общий анализ крови с подсчетом числа клеток;
- коагулограмма;
- гомоцистеин плазмы;
- полиморфизм гена V фактора (Лейденская мутация);
- полиморфизм 20210 в гене протромбина;
- резистентность к активированному протеину С (АПС-резистентность);
- активность протеина С;
- уровень свободного антигена к протеину S
- активность протеина S;
- активность антитромбина III;
- антикардиолипиновые антитела IgG и IgM;
- антитела к β2;
- антитела к гликопротеину-1 IgG и IgM;
- волчаночный антикоагулянт;
- активность факторов VIII, IX, XI.
Рекомендовать весь комплекс целиком или выборочно, а также интерпретировать результаты может только врач. По итогам обследования им же назначается лечение.
Терапия венозных патологий
Методы лечения будут зависеть от того, насколько далеко зашел процесс.
- Венотоники (флебопротекторы). Это лекарственные вещества для приема внутрь (в виде таблеток) или назначаемые местно (в виде мазей и гелей). Они особенно эффективны на начальных стадиях процесса (когда еще не появились видимые изменения венозной стенки), поскольку помогают предотвратить развитие заболевания. Доказанной эффективностью в лечении варикоза и хронической венозной недостаточности обладают средства на основе очищенных биофлавоноидов (растительных экстрактов) и экстракта конского каштана [6] . Медикаментозная терапия препаратами на основе этих действующих веществ — важнейшая составляющая в лечении варикоза. Препараты для приема внутрь предназначены для лечения причины развития варикоза — для восстановления работы клапанов и повышения тонуса сосудистой стенки. Препараты местного применения нужны для скорейшего облегчения симптомов заболевания: как правило, они обладают успокаивающим и освежающим действием. Притом, согласно базовым стандартам терапии варикоза [7] , назначение венотоников должно обязательно сопровождаться назначением средств с антиагрегантным действием: для улучшения кровообращения, снижения вязкости крови и профилактики образования тромбов. Поэтому оптимальным будет выбор единого венотоника, обладающего всем комплексом необходимых для лечения варикоза действий: венотонизирующим, ангиопротекторным и антиагрегантным.
- Компрессионная терапия. Это специальный медицинский трикотаж, обладающий разными степенями компрессии, который продается по рецепту. Его подбирает врач, исходя из того, как сильно изменена венозная стенка и есть ли обратный ток крови. Если начать носить такие колготки, чулки или гольфы своевременно и делать это постоянно (в сочетании с медикаментозной терапией), можно предупредить развитие варикозной болезни.
- Полностью излечить варикозную болезнь на поздних стадиях можно только одним способом — ликвидировав измененную вену. Это может быть хирургическое вмешательство — флебэктомия, или малоинвазивные операции — склеротерапия, эндовазальная лазерная коагуляция вен (ЭВЛО, ЭВЛК). К сожалению, ни один из этих способов не гарантирует, что варикозная болезнь не появится на других подкожных венах ног (так называемый ложный рецидив, поскольку в том же месте ввиду отсутствия вен варикозная болезнь вновь появиться не может).
Что касается таких неприятных последствий варикоза, как венозные трофические язвы, то их лечат и местно, используя для перевязки специальные покрытия, и системно, назначая антибиотики, антигистаминные и противовоспалительные препараты. Также способом с признанной эффективностью считается хирургическое вмешательство, в том числе малоинвазивное, поскольку оно позволяет перекрыть кровоток в измененной вене, т.е. устранить первопричину ее появления.
И, конечно же, нужно устранить факторы, провоцирующие развитие варикоза: если работа сидячая — добавить в распорядок дня хотя бы часовую прогулку, отказаться от умопомрачительных каблуков или абсолютно плоской подошвы, а также по возможности снизить вес.
Варикозная болезнь — постоянно прогрессирующее заболевание, осложнения которого могут быть опасны для жизни, поскольку изменяется «ритм» кровотока во всей кровеносной системе. Лечение вен без операции возможно, но начинать его нужно на самых ранних стадиях, как только появляются предвестники варикозной болезни — усталость и боли, отеки по вечерам, быстрая утомляемость ног. Только тогда средства, повышающие венозный тонус и укрепляющие сосуды, окажутся эффективны и помогут надолго сохранить красоту и здоровье ног.
Какое лекарство лучше использовать для терапии варикоза и ХВН?
Клинические рекомендации по лечению хронических заболеваний вен говорят о том, что препараты, используемые в терапии этой патологии должны не только улучшать тонус венозной стенки, но также влиять на реологические свойства крови — снижая ее вязкость и, соответственно, склонность к тромбообразованию. С учетом этого, на базе Всероссийского научно-исследовательского института лекарственных и ароматических растений (ВИЛАР) был разработан состав лекарственного средства «Ангионорм». В состав препарата входят наиболее активные ангиопротекторы — источники флавоноидов (экстракты плодов боярышника и шиповника, корня солодки), эсцина (экстракт семян конского каштана) и витамина С (экстракт шиповника).
Благодаря особому составу активного компонента препарата «Ангионорм, в частности — содержанию в экстракте конского каштана эсцина, средство обладает мощным венотонизирующим действием, а также помогает улучшать кровообращение, способствуя:
- повышению тонуса венозной стенки;
- снижению вязкости крови и риска тромбообразования;
- улучшению микроциркуляции крови в ногах и выведению жидкости.
Помимо выраженной антиагрегационной и антитромбоцитарной активности, а также ангиопротекторных и противовоспалительных свойств, препарат «Ангионорм» обладает умеренным противоболевым эффектом, повышает физическую работоспособность и проявляет стресс-протективную активность. В частности, этот комплекс действий достигается ввиду наличия в активном компоненте флавоноидов и благодаря тому, что в состав препарата включен экстракт шиповника, который содержит витамин С. Он принимает участие в синтезе белков соединительной ткани (коллагена и эластина), являющихся строительным материалом, своеобразными кирпичиками для укрепления и защиты стенок сосудов, уменьшения их ломкости и проницаемости.
В состав препарата также входят вспомогательные вещества — лактоза и сахароза.
Список противопоказаний у препарата небольшой: индивидуальная непереносимость отдельных действующих и вспомогательных компонентов, тяжелые хронические заболевания внутренних органов, возраст до 18 лет, беременность и период лактации.
На курс лечения достаточно 1 упаковки в 100 таблеток, что делает стоимость курсового приема лекарственного средства предельно доступной. Препарат обычно принимают по 1 таблетке 3 раза в день.







