Под диастолической дисфункцией подразумевают патологию, которая сопровождается нарушением кровообращения во время расслабления сердца. Подобная проблема диагностируется преимущественно среди женщин престарелого возраста. И чаще встречается именно диастолическая дисфункция левого желудочка.
- Что это такое?
- Классификация
- Лечение
- Прогноз
- Дисфункция левого желудочка
- Диастолическая дисфункция
- Причины
- Признаки
- Систолическая дисфункция
- Причины
- Симптомы
- Дисфункция правого желудочка
- Причины
- Симптомы
- Какое обследование необходимо?
- Когда начинать лечение?
- Какой образ жизни следует соблюдать пациенту с дисфункцией желудочков?
- В чем опасность патологии?
- Прогноз
- Диастолическая и систолическая функции левого желудочка
- Заболевание имеет несколько типов
- Причины нарушения диастолической левожелудочковой функции
- Лечение
- Каков дифференциальный диагноз для этой проблемы?
- Историческая информация важна для диагностики этой проблемы
- Маневры физической экспертизы, которые могут быть полезны при диагностике причины этой проблемы
- Схема развития патологии
- Критерии диагностики каждого диагноза в методе выше
- Управление во время процесса диагностики
- Причины развития заболевания
- Общие проблемы и побочные эффекты управления этой клинической проблемой
- Признаки заболевания
- Разновидности диастолической дисфункции
- Диагностические обследования
- Лечение заболевания
- Профилактика сердечных заболеваний
Что это такое?
 Сердце осуществляет свою работу в режиме систолы (сокращения) и диастолы (расслабления). О дисфункции говорят, если существуют сбои функционирования органа.
Сердце осуществляет свою работу в режиме систолы (сокращения) и диастолы (расслабления). О дисфункции говорят, если существуют сбои функционирования органа.
Когда нарушена диастолическая функция левого желудочка, мышечные ткани миокарда утрачивают способность расслабляться в момент диастолы. В результате этого желудочек не получает необходимое количество крови. Чтобы компенсировать ее недостаток, левое предсердие вынуждено усиливать свою работу, пытаясь вобрать в себя больше крови.
Все это негативно сказывается на состоянии предсердия, постепенно приводит к перегрузке, его увеличению в размерах. На фоне систолической дисфункции может произойти застой в венозной системе и легких, что влечет за собой сбои кровоснабжения всех органов человеческого организма. Переход данного патологического состояния в более тяжелую форму способен привести к возникновению сердечной недостаточности хронического характера.
Диастола имеет важное значение, потому что благодаря ей сердечная мышца получает необходимый кислород, который разносится по кровеносной системе через коронарные артерии.
Если она не способна в полной мере выполнять свои задачи, левый желудочек страдает от дефицита кислорода. Это ведет к нарушению обмена в тканях миокарда и ишемии.
Затяжная ишемия губительна по отношению к клеткам, вместо которых образуется соединительная ткань. Такой процесс называют склерозом или фиброзом. Измененная структура тканей становится причиной затрудненного сокращения левого желудочка. В конечном итоге происходит и сбой систолы.
Классификация

Первый вид заболевания – самый распространенный. Он таит в себе серьезную опасность, поскольку на начальной стадии развития протекает практически без каких-либо симптомов. Для него характерно снижение способности перегонять кровь в желудочек из парного кровеносного сосуда легочного ствола. Причиной тому становится недостаточная эластичность стенок миокарда.
Второй вид недуга проявляется на фоне увеличения давления со стороны левого предсердия, что ведет к нарушению функции диастолы. Также его называют псевдонормальным.
Самым тяжелым считается рестриктивный вид патологии, когда существует угроза жизни человека, в связи с серьезными нарушениями в сердце. В подобных ситуациях обычно проводится трансплантация сердца.
Если у человека имеется диастолическая дисфункция левого желудочка по 1 типу, об этом могут свидетельствовать отеки, которые наблюдаются преимущественно вечером. Подобное состояние обусловлено застоем жидкости в организме. Отечность обычно отмечается на нижних конечностях.
При этом пациент может жаловаться на боли в сердце, вызванные ишемией миокарда. Нередко после физической активности появляется одышка. Диастолическая дисфункция левого желудочка 1 типа не должна оставаться без внимания, она требует медикаментозной коррекции.
На начальном этапе развития болезнь может даже не проявляться. При отсутствии должного лечения она будет прогрессировать, в результате чего могут появиться следующие признаки диастолической дисфункции левого желудочка:
 одышка в состоянии покоя или после незначительных физических нагрузок;
одышка в состоянии покоя или после незначительных физических нагрузок;- учащение сердечного ритма;
- чувство сдавленности в области грудной клетки и нехватки кислорода;
- отечность нижних конечностей;
- синюшный окрас кожных покровов;
- быстрая утомляемость;
- сердечная боль.
Крайне редко у пациентов может отмечаться кашель, который возникает вечером. Его появление указывает на наличие застойных явлений в легких.
Кровоток в сердце проходит 3 этапа:
- мышечное расслабление (диастола);
- медленное наполнение левого желудочка кровью, обеспеченное разницей давления внутри предсердий;
- заполнение левого желудочка оставшейся кровью после сокращения сердца.
Речь идет о диастолической дисфункции, когда происходит какой-либо сбой в такой отлаженной системе. Патология данного типа может возникать по причине наличия следующих факторов:
- престарелый возраст;
- перенесенный инфаркт миокарда;
- нарушение кровотока в сердечно-сосудистой системе;
- избыточная масса тела;
- гипертония;
- дисфункция миокарда.
Отклонения в работе сердца провоцируют пагубные привычки в виде курения и употребления алкоголя. Не лучшим образом на состоянии сердечной мышцы сказывается любовь к кофеиносодержащим напиткам.
Как утверждают специалисты в области медицины, основным провоцирующим фактором данного заболевания является ухудшение сокращающей и расслабляющей способности миокарда. Это обычно обусловлено плохой эластичностью его мышечных тканей. Подобное состояние может привести к возникновению ряда болезней, включая инфаркт, гипертрофию миокарда и артериальную гипертонию.
Диастолическая дисфункция также может поражать новорожденных детей. Если у ребенка отмечается усиленное кровоснабжение легких, это может стать причиной того, что:
- увеличится размер сердца;
- случится перегрузка предсердий;
- появится тахикардия;
- ухудшится сокращение сердца.
Такое состояние не считается патологическим, поэтому не требует особого лечения, если возникает у детей сразу после появления на свет. Но если ребенок перенес гипоксию, либо был рожден раньше положенного срока, такая проблема может сохраняться в течение двух недель.
Лечение
Поставить диагноз «диастолическая дисфункция левого желудочка» по 1 типу, 2 или 3, можно только после прохождения пациентом ряда обследований. Для этого необходимо будет сдать общий анализ мочи, биохимию крови. Также может потребоваться проверка работы щитовидной железы, почек, печени.
Самый информативный способ исследования при наличии аномалии сердца – это ЭКГ.
Продолжительность процедуры составляет всего 10 минут. Во время ее проведения на область грудной клетки больного крепятся электроды, которые считывают необходимую информацию. При этом важно, чтобы тело было расслабленным, а дыхание – спокойным. Исследование рекомендуется проводить по прошествии 2-3 часов после еды.
 Дополнительно может быть назначено проведение УЗИ сердца. Этот метод диагностики позволяет определить состояние органа, а также проверить кровоток. Никакой подготовки ультразвуковое исследование не требует.
Дополнительно может быть назначено проведение УЗИ сердца. Этот метод диагностики позволяет определить состояние органа, а также проверить кровоток. Никакой подготовки ультразвуковое исследование не требует.
Только после получения результатов комплексного обследования доктор ставит диагноз и определяет дальнейшую тактику лечения. Основные задачи терапии заключаются в следующем:
- нормализовать сердечный ритм;
- не допустить возникновение аритмии;
- вылечить ишемическую болезнь сердца;
- стабилизировать давление.
Для нормализации сердечного ритма используются бета-блокаторы, представленные такими препаратами, как «Конкор» и «Атенололл». Ишемия сердца лечится нитратами. Артериальное давление позволяют привести в норму диуретики типа «Гипотиазида» или «Спиронолактона».
При диастолической дисфункции также показан прием ингибиторов АПФ. Их действие направлено на нормализацию давления. Они обычно назначаются гипертоникам. Ингибиторы, помимо снижения давления, защищают сердце и способствуют расслаблению стенок миокарда. К препаратам этой группы относятся «Каптоприл» и «Фозиноприл».
В профилактических целях врачом может быть рекомендован прием «Аспирина Кардио». С его помощью разжижается кровь, благодаря чему сводятся к минимуму риски закупорки сосудов.
Прогноз
Диастолическая дисфункция левого желудочка по 1 типу, в подавляющем большинстве случаев, имеет благоприятный прогноз, чего нельзя сказать о переходе болезни в рестриктивную форму. Она сопровождается высоким давлением в предсердии и осложняется сопутствующей сердечной недостаточностью. Прогноз в этом случае не всегда утешителен. Чтобы справиться с патологией, может потребоваться трансплантация сердца.
Случаи повторной госпитализации пациентов с диагнозом диастолическая дисфункция составляют 50%. Смертность при такой патологии – 3-7% в год.
Чтобы не допустить развития необратимых процессов, следует повышенное внимание уделять профилактическим мероприятиям. Очень важно правильно питаться, ограничить потребление соли, контролировать прием воды. В рационе должны преобладать свежие овощи, мясо нежирных сортов, крупы и кисломолочные продукты. Блюда будут полезнее, если их готовить на пару или запекать в духовке. Также необходимо полностью отказаться от жареной и острой пищи, алкоголя, курения.
Для подготовки материала использовались следующие источники информации.

Автор: Сазыкина Оксана Юрьевна, кардиолог
Для того, чтобы каждая клетка организма человека могла получать кровь с жизненно необходимым кислородом, сердце должно работать правильно. Насосная функция сердца осуществляется с помощью попеременного расслабления и сокращения сердечной мышцы – миокарда. Если какие – то из этих процессов нарушаются, развивается дисфункция желудочков сердца, и постепенно снижается возможность сердца проталкивать кровь в аорту, от чего страдает кровоснабжение жизненно важных органов. Развивается нарушение функции, или дисфункция миокарда.
Дисфункция желудочков сердца – это нарушение способности сердечной мышцы сокращаться при систолическом типе, чтобы изгнать кровь в сосуды, и расслабляться при диастолическом, чтобы принять кровь из предсердий. В любом случае, эти процессы вызывают нарушение нормальной внутрисердечной гемодинамики (движение крови по сердечным камерам) и застой крови в легких и других органах.

Оба типа дисфункции имеют взаимосвязь с хронической сердечной недостаточностью – чем больше нарушена функция желудочков, тем выше степень тяжести недостаточности сердца. Если ХСН может быть без дисфункции сердца, то дисфункция, наоборот, без ХСН не встречается, то есть у каждого пациента с дисфункцией желудочков имеет место хроническая сердечная недостаточность начальной или выраженной стадии, в зависимости от симптомов. Это важно учитывать пациенту, если он считает, что принимать лекарства необязательно. Также нужно понимать, что если у пациента диагностирована дисфункция миокарда, это является первым сигналом того, что в сердце протекают какие – то процессы, которые необходимо выявить и подвергнуть лечению.
Дисфункция левого желудочка
Диастолическая дисфункция

Диастолическая дисфункция левого желудочка сердца характеризуется нарушением способности миокарда левого желудочка расслабиться для полноценного заполнения кровью. Фракция выброса в норме или чуть выше (50% и более). В чистом виде диастолическая дисфункция встречается менее, чем в 20% всех случаев. Выделяют следующие типы диастолической дисфункции – нарушение релаксации, псевдонормальный и рестриктивный тип. Первые два могут не сопровождаться симптомами, в то время как последний тип соответствует тяжелой степени ХСН с выраженными симптомами.
Причины
- Ишемическая болезнь сердца,
- Постинфарктный кардиосклероз с ремоделированием миокарда,
- Гипертрофическая кардиомиопатия – увеличение массы желудочков за счет утолщения их стенки,
- Артериальная гипертония,
- Стеноз аортального клапана,
- Фибринозный перикардит – воспаление наружной оболочки сердца, сердечной «сумки»,
- Рестриктивные поражения миокарда (эндомиокардиальная болезнь Леффлера и эндомиокардиальный фиброз Дэвиса) – уплотнение нормальной структуры мышечной и внутренней оболочки сердца, способные ограничивать процесс расслабления, или диастолу.
Признаки
Бессимптомное течение наблюдается в 45% случаев диастолической дисфункции.

Клинические проявления обусловлены повышением давления в левом предсердии в силу того, что кровь не может в достаточном объеме поступать в левый желудочек из-за его постоянного пребывания в напряженном состоянии. Кровь застаивается и в легочных артериях, что проявляется такими симптомами:
- Одышка, сначала незначительная при ходьбе или подъеме по лестнице, затем выраженная в покое,
- Сухой надсадный кашель, усиливающийся в положении лежа и в ночное время,
- Ощущения перебоев в работе сердца, боли в груди, сопровождающие нарушения сердечного ритма, чаще всего, мерцательную аритмию,
- Утомляемость и невозможность выполнять ранее хорошо переносимые физические нагрузки.
Систолическая дисфункция

Систолическая дисфункция левого желудочка характеризуется снижением сократимости сердечной мышцы и сниженным объемом крови, выбрасываемой в аорту. Приблизительно у 45% лиц с ХСН отмечается такой тип дисфункции (в остальных случаях функция сократимости миокарда не нарушена). Основной критерий – снижение фракции выброса левого желудочка по результатам УЗИ сердца менее 45%.
Причины
- Острый инфаркт миокарда (у 78% пациентов с инфарктом дисфункция левого желудочка развивается в первые сутки),
- Дилатационная кардиомиопатия – расширение полостей сердца вследствие воспалительных, дисгормональных или обменных нарушений в организме,
- Миокардит вирусной или бактериальной природы,
- Недостаточность митрального клапана (приобретенный порок сердца),
- Гипертоническая болезнь на поздних стадиях.
Симптомы
Пациент может отмечать как наличие характерных симптомов, так и полное их отсутствие. В последнем случае говорят о бессимптомной дисфункции.
Симптомы систолической дисфункции обусловлены снижением выброса крови в аорту, и, следовательно, обеднением кровотока во внутренних органах и скелетных мышцах. Наиболее характерные признаки:
- Бледность, голубоватое окрашивание и похолодание кожных покровов, отеки нижних конечностей,
- Быстрая утомляемость, беспричинная мышечная слабость,
- Изменения психоэмоциональной сферы вследствие обеднения кровотока головного мозга – бессонница, раздражительность, нарушение памяти и др,
- Нарушения функции почек, и развивающиеся в связи с этим изменения в анализах крови и мочи, повышение артериального давления из-за активации почечных механизмов гипертонии, отеки на лице.
Дисфункция правого желудочка
Причины
В качестве причин, вызывающих дисфункцию правого желудочка, остаются актуальными вышеперечисленные заболевания. Кроме них, изолированную правожелудочковую недостаточность могут вызывать заболевания бронхолегочной системы (тяжелая бронхиальная астма, эмфизема и др), врожденные пороки сердца и пороки трикуспидального клапана и клапана легочной артерии.

Симптомы
Для нарушения функции правого желудочка характерны симптомы, сопровождающие застой крови в органах большого круга кровообращения (печень, кожа и мышцы, почки, головной мозг):
- Выраженный цианоз (синяя окраска) кожи носа, губ, ногтевых фаланг пальцев, кончиков ушей, а в тяжелых случаях всего лица, рук и ног,
- Отеки нижних конечностей, появляющиеся в вечернее время и исчезающие утром, в тяжелых случаях – отеки всего тела (анасарка),
- Нарушения функции печени, вплоть до кардиального цирроза печени на поздних стадиях, и обусловленное этим увеличение печени, болезненность в правом подреберье, увеличение живота, желтушность кожных покровов и склер, изменения в анализах крови.
Диастолическая дисфункция обоих желудочков сердца играет решающую роль в развитии хронической сердечной недостаточности, причем нарушения систолы и диастолы являются звеньями одного процесса.
Какое обследование необходимо?
Если пациент обнаружил у себя симптомы, похожие на признаки нарушения функции миокарда желудочков, ему следует обратиться к врачу кардиологу или терапевту. Врач проведет осмотр и назначит какие либо из дополнительных методов обследования:
- Рутинные методы – анализы крови и мочи, биохимическое исследование крови для оценки уровня гемоглобина, показателей работы внутренних органов (печени, почек),
- Определение в крови калия, натрия, натрий – уретического пептида,
- Исследование крови на содержание гормонов (определение уровня гормонов щитовидной железы, надпочечников) при подозрении на избыток гормонов в организме, оказывающих токсическое влияние на сердце,
 ЭКГ – обязательный метод исследования, позволяющий определить, есть ли гипертрофия миокарда, признаки артериальной гипертонии и ишемии миокарда,
ЭКГ – обязательный метод исследования, позволяющий определить, есть ли гипертрофия миокарда, признаки артериальной гипертонии и ишемии миокарда,- Модификации ЭКГ – тредмил тест, велоэргометрия – это регистрация ЭКГ после физической нагрузки, позволяющая оценить изменения кровоснабжения миокарда в связи с нагрузкой, а также оценить толерантность к нагрузке в случае возникновения одышки при ХСН,
- Эхокардиография – второе обязательное инструментальное исследование, «золотой стандарт» в диагностике дисфункции желудочков сердца, позволяет оценить фракцию выброса (в норме более 50%), оценить размеры желудочков, визуализировать пороки сердца, гипертрофическую или дилатационную кардиомиопатию. Для диагностики нарушения функции правого желудочка измеряется его конечный диастолический объем (в норме 15 – 20 мм, при дисфункции правого желудочка значительно увеличивается),
- Рентгенография грудной полости – вспомогательный метод при гипертрофии миокарда, позволяющий определить степень расширения сердца в поперечнике, если гипертрофия имеется, увидеть обеднение (при систолической дисфункции) или усиление (при диастолической) легочного рисунка, обусловленного его сосудистым компонентом,
- Коронарография – введение рентгеноконтрастного вещества в коронарные артерии для оценки их проходимости, нарушение которой сопровождает ишемическую болезнь сердца и инфаркт миокарда,
- МРТ сердца не является рутинным методом обследования, однако в связи с большей информативностью, нежели УЗИ сердца, иногда назначается в диагностически спорных случаях.
Когда начинать лечение?
И пациенту, и врачу необходимо четко осознавать, что даже бессимптомная дисфункция миокарда желудочков требует назначения медикаментозных препаратов. Несложные правила приема хотя бы одной таблетки в день позволяют надолго предотвратить появление симптомов и продлить жизнь в случае развития тяжелой хронической недостаточности кровообращения. Разумеется, на стадии выраженных симптомов одной таблеткой самочувствие пациенту не улучшить, но зато наиболее целесообразно подобранной комбинацией препаратов удается существенно замедлить прогрессирование процесса и улучшить качество жизни.

Итак, на ранней, бессимптомной стадии течения дисфункции, обязательно должны быть назначены ингибиторы АПФ или, при их непереносимости, антагонисты рецепторов к ангиотензину II (АРА II). Эти препараты обладают органопротективными свойствами, то есть защищают органы, наиболее уязвимые для неблагоприятного действия постоянно высокого кровяного давления, например. К таким органам относятся почки, мозг, сердце, сосуды и сетчатка глаз. Ежедневный прием препарата в дозе, назначенной врачом, достоверно снижает риск развития осложнений в этих структурах. Кроме того, иАПФ предотвращают дальнейшее ремоделирование миокарда, замедляя развитие ХСН. Из препаратов назначаются эналаприл, периндоприл, лизиноприл, квадриприл, из АРА II лозартан, валсартан и многие другие. Кроме них, назначается лечение основного заболевания, вызвавшего нарушение функции желудочков.
На стадии выраженных симптомов, например, при частой одышке, ночных приступах удушья, отеках конечностей, назначаются все основные группы препаратов. К ним относятся:
- Диуретики (мочегонные препараты) – верошпирон, диувер, гидорохлортиазид, индапамид, лазикс, фуросемид, торасемид ликвидируют застой крови в органах и в легких,
- Бета-адреноблокаторы (метопролол, бисопролол и др) урежают частоту сокращений сердца, расслабляют периферические сосуды, способствуя снижению нагрузки на сердце,
- Ингибиторы кальциевых каналов (амлодипин, верапамил) – действуют аналогично бетаблокаторам,
- Сердечные гликозиды (дигоксин, коргликон) – повышают силу сердечных сокращений,
- Комбинации препаратов (нолипрел – периндоприл и индапамид, амозартан – амлодипин и лозартан, лориста – лозартан и гидрохлортиазид и др),
- Нитроглицерин под язык и в таблетках (моночинкве, пектрол) при стенокардии,
- Аспирин (тромбоАсс, аспирин кардио) для предотвращения троомбообразования в сосудах,
- Статины – для нормализации уровня холестерина в крови при атеросклерозе и ишемической болезни сердца.
Какой образ жизни следует соблюдать пациенту с дисфункцией желудочков?
В первую очередь, нужно соблюдать диету. Следует ограничивать поступление поваренной соли с пищей (не более 1 грамма в сутки) и контролировать количество выпитой жидкости (не более 1.5 литров в сутки) для снижения нагрузки на кровеносную систему. Питание должно быть рациональным, согласно режиму принятия пищи с частотой 4 – 6 раз в сутки. Исключаются жирные, жареные, острые и соленые продукты. Нужно расширить употребление овощей, фруктов, кисломолочных, крупяных и зерновых продуктов.

Второй пункт немедикаментозного лечения – это коррекция образа жизни. Необходимо отказаться от всех вредных привычек, соблюдать режим труда и отдыха и уделять достаточное время сну в ночное время суток.
Третьим пунктом является достаточная физическая активность. Физические нагрузки должны соответствовать общим возможностям организма. Вполне достаточно совершать пешие прогулки в вечернее время или иногда выбираться за грибами или на рыбалку. Кроме позитивных эмоций, такой вид отдыха способствует хорошей работе нейрогуморальных структур, регулирующих деятельность сердца. Разумеется, в период декомпенсации, или ухудшения течения заболевания, все нагрузки следует исключить на определяемое врачом время.
В чем опасность патологии?

Если пациент с установленным диагнозом пренебрегает рекомендациями врача и не считает нужным принимать назначенные препараты, это способствует прогрессированию дисфункции миокарда и появлению симптомов хронической сердечной недостаточности. У каждого такое прогрессирование протекает по-разному – у кого – то медленно, в течение десятилетий. А у кого – то быстро, на протяжении первого года от установления диагноза. В этом и заключается опасность дисфункции – в развитии выраженной ХСН.
Кроме этого, возможно развитие осложнений, особенно в случае тяжелой дисфункции с фракцией выброса менее 30%. К ним относятся острая сердечная недостаточность, в том числе и левожелудочковая (отек легких), тромбоэмболия легочной артерии, фатальные нарушения ритма (фибрилляция желудочков) и др.
Прогноз
При отсутствии лечения, а также в случае значительной дисфункции, сопровождаемой тяжелой ХСН, прогноз неблагоприятный, так как прогрессирование процесса без лечения неизменно заканчивается летальным исходом.
Если же пациент соблюдает рекомендации врача и принимает лекарства, прогноз благоприятный, так как современные препараты не только способствуют устранению тяжелых симптомов, но и продлевают жизнь.
Сердце – полый мышечный орган, состоящий из четырех частей (правого и левого желудочка и предсердий соответственно). Имеет форму купола и, работая еще с внутриутробной жизни, никогда не делает себе перерывы на отдых, как другие органы. Именно поэтому в сердце иногда возникают некоторые нарушения.
Наиболее значимым в сердце является левый желудочек. Большой круг кровообращения, снабжающий кислородом все органы и ткани, кроме легких, начинается именно в левом желудочке.
Гипертензивным кризисом можно управлять с помощью высоких доз нитратов или антагонистов кальция. Гиперволемия может потребовать диуретики или ультрафильтрацию. Бета-блокаторы, дигоксин или дилтиазем могут использоваться при быстрой фибрилляции предсердий или тахикардии.
Всякий раз, когда применялась терапия, необходим тесный мониторинг у этих пациентов, у которых существует деликатный баланс между чрезмерным застоем легких и уменьшенной предзагрузкой. Необходимы дальнейшие исследования, направленные на лечение диастолической дисфункции в разных условиях.
Диастолическая и систолическая функции левого желудочка
Нарушение систолической функции левого желудочка – это уменьшение его способности выкачивать кровь в аорту и далее по ее стволу в большой круг кровообращения. Данная патология является основной причиной развития сердечно-сосудистой недостаточности.
Диастолическая дисфункция левого желудочка – снижение способности забирать в свою полость кровь из малого круга кровообращения через систему легочных артерий, то есть низкое диастолическое наполнение.
Наша группа обнаружила связь между развитыми степенями диастолической дисфункции и заболеваемостью, но не между дисфункцией и смертностью. У пациентов с ожогами существует значительная корреляция между диастолической дисфункцией левого желудочка и внутрибольничной смертностью. У этих пациентов воспалительные цитокины могут быть связаны с диастолической дисфункцией.
У критически больных пациентов прогностическая ценность диастолической дисфункции широко изучалась при постановке сепсиса и септического шока, и были найдены несогласованные результаты. Эти результаты могут быть обусловлены различиями в популяциях, диагностическими критериями и возрастом пациентов. В последнее время метаанализ, включающий 636 септических пациентов, подтвердил связь между смертностью и диастолической дисфункцией с отношением риска.
Заболевание имеет несколько типов
- 1-й тип – нарушение релаксации, из-за чего уменьшается количество крови, нужной для поступления в желудочек. Дефицит расслабления приводит к гипертрофии предсердий за счет их усиленной работы;
- 2-й тип – псевдонормальный, релаксация происходит еще хуже, чем у 1-го типа. Важен вклад предсердий, которые с помощью повышенного давления в своих полостях компенсируют недостаточность «своего собрата»;
- 3-й тип – рестриктивный, более тяжелая стадия заболевания, свидетельствует о сильном нарушении диастолической функции, и имеет крайне неблагоприятный прогноз с последующим развитием хронической сердечной недостаточности.
Данное расстройство приводит к развитию симптоматической артериальной гипертензии, то есть вторичной, и проявляется следующими симптомами:
Однако в этом же метаанализе систолическая дисфункция не была связана со смертностью у септических пациентов. До тех пор, пока более крупные исследования не уточнят прогностическую роль диастолической дисфункции, ее присутствие у критически больного пациента должно предупредить врачей о близком гемодинамическом мониторинге. Это особенно важно, поскольку правильное фармакологическое лечение часто улучшает признаки и симптомы диастолической дисфункции.
Эхокардиография играет ключевую роль в диагностике диастолической дисфункции у критически больных пациентов, поскольку она проста в использовании у постели и может быть повторена, неинвазивна и все чаще доступна в отделениях интенсивной терапии. Фактически использование эхокардиографии для оценки диастолической дисфункции является основной компетенцией, которую необходимо приобрести во время обучения эхокардиографии в медицине интенсивной терапии. Другие инструменты, такие как мозговые натрийуретические пептиды, полезны в качестве скринингового теста.
- при первых стадиях нарушения диастолической функции одышка при выполнении тяжелых и средних физических нагрузок, которой не наблюдалось ранее, а впоследствии затруднение дыхания даже при небольшой работе, а иногда и в покое;
- нарушение функции желудочка может проявляться сухим надсадным кашлем, который усиливается ночью или днем во время отдыха в положении лежа;
- чувство перебоев в сердце, боль в грудной клетке;
- быстрая утомляемость и снижение работоспособности по сравнению с прежней, «здоровой» жизнью.
Стоит помнить, что диастолическая дисфункция за счет левого отдела сердца в 45% никак себя не проявляет.
У авторов нет конфликта интересов для раскрытия. Диастолическая сердечная недостаточность или сердечная недостаточность с сохраненной фракцией выброса – это клинический синдром, характеризующийся сохраненной систолической функцией левого желудочка, свидетельством диастолической дисфункции и клиническими проявлениями, соответствующими сердечной недостаточности. Наличие клинических признаков, соответствующих сердечной недостаточности, необходимо для определения пациентов с состоянием, поскольку, по оценкам, 28% людей без сердечной недостаточности имеют эхокардиографические признаки нарушения диастолической функции.
Причины нарушения диастолической левожелудочковой функции
- ИБС (ишемия сердца), которая возникает из-за недостаточного поступления кислорода к миокарду и вызывает отмирание кардиомиоцитов. Как известно, роль крови в организме очень велика, она является переносчиком нужных элементов: гормонов, кислорода, микроэлементов.
- Склероз сердца, появившийся как следствие инфаркта (постинфарктный кардиосклероз). Склероз – это не нарушение памяти, как принято думать в народе. Это затвердение тканей. Если на органе появляются рубцы, это мешает не только обычному метаболизму, но и нарушает функцию растягивания. Даже миокард не огражден от такого заболевания. В зависимости от локализации болезни, приведшей к кардиосклерозу, выделяют разные расстройства. И одно из них – расстройство диастолической функции левого желудочка.
- Гипертрофическая кардиомиопатия – утолщение левых отделов сердца также приводит к патологии диастолической функции.
- Первичная артериальная гипертензия.
- Стеноз или недостаточность клапана аорты.
- Воспаление перикарда (наружной оболочки с сердца) с наложением нитей фибрина – фибринозный перикардит. Фибрин стягивает сердечную мышцу и не дает ей работать в полной мере.
Лечение
Терапия зависит от стадии и тяжести болезни, самому себе назначить тот или иной препарат категорически противопоказано, ведь сердце – жизненно важный орган, поэтому лучше не вредить своему здоровью неправильными действиями.
Несмотря на возникновение диастолической дисфункции без сердечной недостаточности, обнаружение связано с увеличением смертности. Кроме того, у людей с клиническим синдромом сердечной недостаточности, связанных с диастолической дисфункцией, есть прогноз, похожий на сердечную недостаточность, связанный с систолической дисфункцией после госпитализации, что подчеркивает важность управления артериальным давлением для снижения системного артериального давления и диуретической терапии при объемной перегрузке.
В дополнение к аналогичным результатам после госпитализации показатели смертности и госпитализации также аналогичны. В дополнение к управлению системным артериальным давлением и статусом объема важно лечить сопутствующие состояния и сопутствующие заболевания, включая ожирение, сахарный диабет, гиперлипидемию, фибрилляцию предсердий, почечную болезнь и болезнь коронарных артерий, которые влияют на клинический курс, включая госпитализацию.
Если симптомов недостаточности нет, доктор может посоветовать принимать ингибиторы ангиотензинпревращающего фермента (АПФ). Он является регулятором кровяного давления и оберегает органы-мишени при данном заболевании.
Органы-мишени – это те, которые страдают в первую очередь при дисфункции сердечно-сосудистой-системы, то есть они являются первыми «мишенями», находящимися на пути кровяной недостаточности. К ним относятся почки, головной и спинной мозг, сердце, сосуды и сетчатка глаза.
Симптомы диастолической сердечной недостаточности подобны систолической сердечной недостаточности и включают непереносимость физической нагрузки, одышку при нагрузке, отечность ног, ортопноэ, пароксизмальную ночную одышку, кашель, вздутие живота и раннее насыщение. Напротив, пациенты, страдающие диастолической сердечной недостаточностью, имеют более высокое системное артериальное давление, что может привести к концентрической гипертрофии левого желудочка, что связано с увеличением ремоделирования внеклеточного матрикса, что приводит к снижению растяжимости и аномальной релаксации и наполнению.
Принимая ингибиторы АПФ ежедневно в дозе, назначенной врачом, можно снизить риск развития осложнений в органах-мишенях и предотвратить развитие хронической сердечной недостаточности. К таким лекарственным средствам относятся Эналаприл, Квадроприл, Лизиноприл. Сложно сказать, какой лучше, все обговаривается на приеме у терапевта или кардиолога и назначается, исходя из симптомов и прошлого опыта приема лекарств.
Каков дифференциальный диагноз для этой проблемы?
Пациенты с диастолической сердечной недостаточностью чаще встречаются с отеком нижней конечности и фибрилляцией предсердий. Список дифференциальных диагнозов диастолической сердечной недостаточности лучше всего классифицировать по симптомам. Одышка может иметь легочную или сердечную этиологию.
Первоначальный подход основан на подтверждении диастолической сердечной недостаточности и стабилизации пациента до оценки и лечения основной причины. У тех, у кого обнаружена застойная сердечная недостаточность с острым обострением, безопасно инициировать терапию при исследовании осадителя обострения.
Если у вас непереносимость ингибиторов АПФ или по каким-то объективным причинам врач решил, что они вам не помогут, назначаются АРА II (антагонисты рецепторов к ангиотензину). Обладают точно такими же свойствами. К ним относятся Лозартан, Валсартан и другие.
При выраженных признаках болезни назначается еще больше препаратов, нужных для снятия симптомов:
Историческая информация важна для диагностики этой проблемы
Диастолическая сердечная недостаточность – это расстройство, которое может быть вторичным по отношению к системным состояниям. Пациенты с диастолической сердечной недостаточностью часто имеют историю гипертонии, сахарного диабета, фибрилляции предсердий, обструктивного апноэ во сне и стенокардии.
Важная информация, полученная у пациентов с сердечной недостаточностью, относится к условиям осаждения, включая соблюдение лекарств для лечения связанных состояний, оценку потребления диетической соли и использование ночного непрерывного положительного давления в дыхательных путях для лечения обструктивного апноэ во сне. История острой боли в груди касается острого коронарного синдрома.
- диуретики (мочегонные) – уменьшают объем циркулирующей крови за счет вывода лишней жидкости;
- бета-адреноблокаторы – делают частоту сердечных сокращений реже, уменьшая нагрузку на орган;
- сердечные гликозиды – увеличивают силу сокращений сердца;
- Аспирин – назначается для снижения риска тромбов и, следовательно, ишемии;
- статины – осуществляют липидный контроль в крови за счет нормализации холестериновых фракций, вредных для сосудов.
Заболевания сердца все чаще встречаются во врачебной практике. Их необходимо тщательно изучать и обследовать, чтобы иметь возможность предотвратить негативные последствия. Диастолическая дисфункция левого желудочка является распространённым заболеванием, которое может вызывать сердечную недостаточность, сопровождающуюся отеком легких или сердечной астмой.
Среди пациентов с диагностированной сердечной недостаточностью важно оценить диуретический ответ, т.е. определить интервал между мочегонным приемом и началом мочеиспускания. Обзор систем должен исследовать историю непереносимости физических упражнений, учащенное сердцебиение, одышку при нагрузке, отечность ног, ортопноэ, пароксизмальную ночную одышку, кашель, вздутие живота и раннее насыщение.
Маневры физической экспертизы, которые могут быть полезны при диагностике причины этой проблемы
Физическое обследование необходимо для выявления признаков, которые указывают на сердечную недостаточность как основную причину симптомов пациента. Однако это не помогает отличить систолическое от диастолической сердечной недостаточности. Общий экзамен должен подчеркнуть оценку состояния объема, оценку нижней конечности, отек сакрального и мокрота, повышенные яремные венозные пульсации и вздутие живота и тупость к перкуссии.
Схема развития патологии
Дисфункция работы желудочка чаще является возрастным нарушением и встречается в основном у пожилых людей. Особенно подвержены данной патологии женщины. Диастолическая дисфункция левого желудочка вызывает гемодинамические нарушения и атрофические изменения в структуре миокарда. Период диастолы характеризуется мышечным расслаблением и наполнением желудочка артериальной кровью. Процесс наполнения сердечной камеры состоит из нескольких этапов:
Сердечная аускультация часто обнаруживает третий звук при острых обострениях. Аускультация легочных полей также может выявить основные трещины, указывающие на отек легких. Лабораторные, рентгенологические и другие тесты, которые могут быть полезны при диагностике причины этой проблемы. Обычная электрокардиограмма может показать признаки ишемии миокарда, признаки желудочковой гипертрофии или блоков ветвей пучка.
Сердечные сердечные ферменты могут указывать на острый коронарный синдром как основную причину обострения острой сердечной недостаточности. Уровни натрийуретического пептида мозга полезны для дифференциации легочных и сердечных причин одышки. В дополнение к диагнозу, эхокардиография также необходима, чтобы исключить другие состояния, которые могут проявляться подобным образом, такие как констриктивный перикардит и острая митральная и аортальная регургитация.
- расслабление сердечной мышцы;
- под воздействием разницы давлений из предсердия кровь пассивно перетекает в желудочек;
- при сокращении предсердий оставшаяся кровь резко выталкивается в желудочек.
При нарушении одного из этапов наблюдается недостаточный выброс крови, который способствует развитию недостаточности левого желудочка.
Критерии диагностики каждого диагноза в методе выше
Неинвазивные признаки диастолической дисфункции могут быть получены с помощью допплеровской эхокардиографии путем измерения скорости притока митрального в ранней диастоле и при сокращении предсердий. Сверхиспользованные или «потраченные впустую» диагностические тесты, связанные с оценкой этой проблемы.
Управление во время процесса диагностики
Причины развития заболевания
Дисфункция желудочка диастолического типа может быть вызвана определенными заболеваниями, способными в значительной степени нарушить гемодинамику сердца:
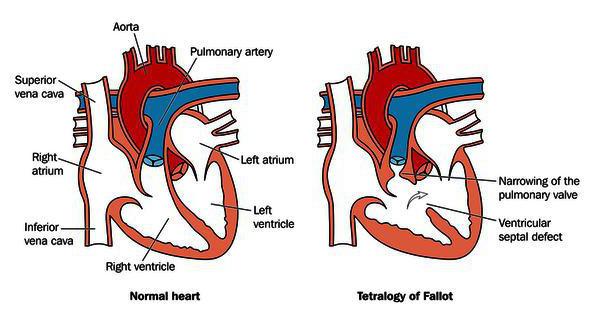
Особенно часто заболевание развивается у людей с сахарным диабетом или ожирением. В этом случае давление на камеры сердца увеличивается, орган не может полноценно функционировать и развивается дисфункция желудочков.
Внутривенные диуретики являются основной терапией в дополнение к антигипертензивной терапии и использованию нитроглицерина и морфина для облегчения застоя легких. Подозрение ишемии миокарда должно стимулировать антитромбоцитарную терапию и оценку острого коронарного синдрома.
Общие проблемы и побочные эффекты управления этой клинической проблемой
В отличие от систолической сердечной недостаточности, доказательство полезности нейрогормонального антагонизма при долгосрочном лечении диастолической сердечной недостаточности является недостаточным, несмотря на растущую нагрузку.
- Агрессивный контроль артериального давления.
- Коронная реваскуляризация у пациентов с ишемической болезнью сердца.
- Контроль частоты желудочков.
- Повышающая гиперволемия.
Пациент с токовым статусом следует оценивать регулярно. Пациенты с острой диастолической сердечной недостаточностью могут присутствовать с повышенным креатинином, что отражает реноваскулярные перегрузки.
Признаки заболевания
Диастолическая дисфункция левого желудочка в течение долгого времени может практически не беспокоить больного. Однако данная патология сопровождается определенными симптомами:

При обнаружении подобных симптомов необходимо обратиться за медицинской помощью и пройти обследование, чтобы выявить причину появления дискомфортных ощущений и устранить заболевание на начальной стадии.
Уровни скорости креатинина и клубочковой фильтрации обычно сначала улучшаются с помощью диуреза и не могут считаться исходной оценкой внутрисосудистого объема пациента до тех пор, пока пациент не будет клинически эввеомическим. Большую часть времени достаточно просто провести диуретики достаточно для восстановления полной функции почек. Диастолическая сердечная недостаточность.
В частности, связь механической работы и энергетика сердца при диабетической кардиомиопатии еще не понята. Использование подходящей модели на животных может привести к лучшему пониманию процессов, которые вызывают диабетическую кардиомиопатию. Исследование соответствовало Руководству по уходу и использованию лабораторных животных, опубликованному Национальными институтами здравоохранения.
Разновидности диастолической дисфункции
Так как заболевание постепенно ухудшает гемодинамику работы сердца, различают несколько его стадий:
Диастолическая дисфункция левого желудочка 1 типа поддается лечению, в то время как последующие стадии заболевания вызывают бесповоротные изменения в работе и физиологическом состоянии органа. Именно поэтому обращаться к врачу необходимо при первом же проявлении симптомов заболевания.
Диагностические обследования
Для выявления физиологических изменений и нарушений гемодинамики сердца необходимо провести полноценное обследование, которое включает в себя несколько диагностик:
С помощью вышеперечисленных методов определяются также типы диастолической дисфункции левого желудочка.
Лечение заболевания
Для устранения нарушений гемодинамического процесса и предотвращения развития необратимых изменений необходимо назначать препараты, позволяющие поддерживать оптимальные показатели работы сердца (артериальное давление, частота сердечных сокращений). Нормализация водно-солевого обмена позволит сократить нагрузку на сердце. Требуется также устранение гипертрофии левого желудочка.
После проведения обследования лечащий врач подберет подходящий комплекс препаратов, способных поддерживать в норме все показатели. Большую роль играет также сердечная недостаточность, лечение которой требует соблюдения большого количества медицинских рекомендаций.
Профилактика сердечных заболеваний
Чтобы избежать развития большинства сердечных патологий, необходимо придерживаться здорового образа жизни. Данное понятие включает в себя регулярное здоровое питание, достаточную физическую активность, отсутствие вредных привычек и регулярное проведение обследований организма.

Диастолическая дисфункция левого желудочка, лечение которой требует высокого профессионализма врача и четкого соблюдения всех его назначений, редко встречается у молодых активных людей. Именно поэтому с возрастом важно поддерживать активность и периодически принимать витаминные комплексы, помогающие насытить организм необходимыми микроэлементами.
Диастолическая дисфункция миокарда левого желудочка, которая вовремя обнаружена, не принесет большого вреда здоровью человека и не вызовет серьезных атрофических изменений в сердечной ткани.







