Синдром грушевидной мышцы – неврологическое заболевание, характеризующееся неприятными тянущими ощущениями в области ягодиц и нижних конечностей. К симптомам также относят онемение ног, жжение в пятке, сильное натяжение в голенях.

Грушевидная мышца располагается под большой ягодичной. Имеет треугольную форму. С одного конца крепится к ободочной части крестца, с другого – к вертелу бедренной кости. Основная функция – разворот ноги наружу.
- Этиология заболевания
- Диагностика
- Лечение
- Постизометрическая релаксация
- Медикаментозное лечение
- Мануальная терапия
- Физиотерапия
- Тейпирование
- Профилактика
- Синдром грушевидной мышцы: 10 упражнений
- Комплекс упражнений, которые могут помочь
- Упражнения при синдроме грушевидной мышцы
- Упражнение 1
- Упражнение 2
- Упражнение 3
- Упражнение 4
- Упражнение 5
- Упражнение 6
- Упражнение 7
- Упражнение 8
- Упражнение 9
- Упражнение 10
- Симптомы и лечение воспаления или синдрома грушевидной мышцы
- Причины возникновения
- Синдром грушевидной мышцы, симптомы и лечение
- Симптоматика воспаления
- Методы диагностики
- Лечебные методики
- Лечение синдрома грушевидной мышцы в домашних условиях
- Профилактика возникновения синдрома
- Симптомы и лечение воспаления или синдрома грушевидной мышцы
- Причины возникновения
- Синдром грушевидной мышцы, симптомы и лечение
- Симптоматика воспаления
- Методы диагностики
- Лечебные методики
- Лечение синдрома грушевидной мышцы в домашних условиях
- Профилактика возникновения синдрома
- В чем суть синдрома грушевидной мышцы
- Причины развития
- Симптоматика синдрома
- Диагностика
- Самомассаж
- Народная медицина
- Компрессы
- Лекарственные средства
- Кинезотерапия для лечения мышечно-тонического спазма
- Физиотерапевтические процедуры
- Рефлексотерапия
- Хирургическое лечение
- Возможные осложнения
- Полезные видео о синдроме грушевидной мышцы, его симптомах и методах лечения
Этиология заболевания
Главный фактор развития боли в ягодичном отделе – сдавливание седалищного нерва. Нарушение нормального функционирования этого нерва связано с перенапряжением грушевидной мышцы, которое может происходить по разным причинам:
- переохлаждение;
- неправильно поставленный укол;
- патологии позвоночника и тазобедренных суставов;
- повреждение соединительных тканей в тазовом отделе;
- интенсивные физические упражнения.
Также к причинам можно отнести ослабление ягодичного мускула вследствие травмы или защемления нервного корешка позвоночника. В данном случае грушевидная попытается взять на себя часть нагрузки большой ягодичной. В результате чего и произойдет перенапряжение первой.
Диагностика
Определить самостоятельно, что болевые ощущения возникли из-за сдавливания седалищного нерва грушевидными волокнами, непросто. Связано это с множеством причин появления данного синдрома. В такой ситуации человек далекий от медицины может перепутать воспаление с другими заболеваниями.
Кроме того, подобные боли возникают периодически, например, после ходьбы или длительного сидения на одном месте. Поэтому точный диагноз должен ставить только врач-невролог.
Как правило, специалист проводит ряд мануальных мероприятий, позволяющих выявить наличие рассматриваемого синдрома. Например, распространенной методикой является пальпация пораженной области и выявление болевых очагов и уплотнений в мышцах.
Одновременно с этим врач узнает у пациента о перенесенных ранее заболеваниях опорно-двигательного аппарата, операциях, спортивных травмах. В качестве вспомогательных методов используются компьютерная томография и ультразвуковое исследование.
Лечение
При отсутствии серьезных патологий врач, как правило, ставит диагноз физическое перенапряжение. Основным методом терапии в таком случае назначается покой на несколько дней. Необходимо отказаться от спортивных занятий и длительного сидения на одном месте. Рекомендуются легкие прогулки и отдых в положении лежа на животе.
Если причинами синдрома грушевидной мышцы являются патологические изменения, невролог может назначить один из рассмотренных ниже способов лечения.
Постизометрическая релаксация
Представляет собой комплекс упражнений при синдроме грушевидной мышцы, позволяющий снять спазм с пораженного мускула и тем самым высвободить зажатый нерв и избавиться от боли. Выполняется самостоятельно в домашних условиях:
- Садимся на край стула. Поднимаем «больную» ногу и кладем ее лодыжкой на противоположное колено. Наклоняемся вперед. Должно появиться чувство сильного растяжения в пояснице и в пораженной ягодице. Прижимаем локти к поднятой голени, выдыхаем и опускаем корпус ниже. С каждым последующим выдохом по чуть-чуть наклоняемся дальше. Выполняем до максимального растяжения ягодичной мышцы.
- Ложимся на спину. Подтягиваем колено «больной» ноги к себе. Обхватываем его ладонями и выполняем короткие тянущие движения, стараясь максимально приблизить бедро к животу. Повторяем в течение 30 секунд. Затем, оставляя колено поднятым, беремся за голень и мягко тянем ее вверх. Продолжаем в течение полуминуты. Завершив упражнение, очень плавно распрямляем ногу и вытягиваемся на полу. Отдыхаем 30 секунд.
- Лежим на спине. Колени согнуты, стопы плотно стоят на полу. Поднимаем «больную» ногу и прижимаем ее лодыжкой к противоположному бедру. Из этой позиции плавно скручиваем нижнюю часть тела в сторону «здоровой» ноги и опускаем поднятую стопу на пол. Голову разворачиваем в противоположном направлении. Задерживаемся в такой позе на 1 минуту.
- Встаем в глубокий выпад. При этом «больная» нога должна находиться спереди. Максимально отводим «заднюю» конечность. После этого очень аккуратно опускаем выставленное вперед бедро боковой частью на пол и ложимся на него животом. Задерживаемся в такой позиции на 1 минуту.
- Встаем на четвереньки, сгибаем «больную» ногу в колене и приподнимаем ее. Затем отводим поднятое бедро в сторону и распрямляем конечность назад. После этого повторяем все движения в обратном порядке. Двигаемся так в течение 1 минуты.
Во время тренинга избегайте резких рывковых движений. Упражнения для лечения синдрома грушевидной мышцы необходимо выполнять не менее 5 раз в неделю. Для начала хватит двух кругов за занятие. Постепенно следует повышать количество тренировочных циклов.
Медикаментозное лечение
Для купирования боли и снятия воспаления с грушевидной мышцы, используются следующие препараты:
- спазмолитики (Максиган, Но-шпа, Темпалгин, Папаверин и др.);
- противовоспалительные (Финалгон, Випросал, Терафлекс, Хондроксид и др.);
- анестетики (Лидокаин, Новокаин).
Не рекомендуется самостоятельное назначение лекарств при серьезных патологиях грушевидной мышцы. Только врач на основании анализов сможет подобрать наиболее эффективный медикамент в конкретном случае.
Мануальная терапия
Выполняется специалистом. Сюда же можно отнести и массаж. Главная цель подобных мероприятий – снять напряжение с грушевидной мышцы, высвободить седалищный рев и восстановить нормальное кровоснабжение тазовой области. В сочетании с медикаментозным лечением дает наилучшие результаты в избавлении от заболевания.
Физиотерапия
Этот вид терапии состоит из множества методик, позволяющих снять болезненные ощущения, устранить воспаление, вернуть пациенту подвижность и работоспособность. К таким методикам относят: ударно-волновое воздействие, электрофорез, иглорефлексотерапию, лазерную акупунктуру.
Тейпирование
Представляет собой наложение специальных фиксирующих лент (тейпов) на пораженный участок тела. Процедура позволяет разгрузить напряженный мускул, улучшить кровообращение, уменьшить болевые ощущения.
В нашем случае для лечения синдрома грушевидной мышцы используется специальная методика – кинезиотейпирование. Главным преимуществом подобной терапии является сохранение подвижности пациента.
Профилактика
Предлагаем эффективные рекомендации, позволяющие снизить вероятность развития серьезной патологии грушевидных мышц:
- Старайтесь проводить больше времени в движении – гуляйте, занимайтесь гимнастикой, зарядкой.
- Сохраняйте поясничный отдел в тепле.
- Оберегайте позвоночный столб от травм и ушибов.
- Перед физическими нагрузками хорошо разогревайте все тело.
- После проведения интенсивных тренировок растягивайте мышцы ног и ягодиц.
- Регулярно посещайте массажиста.
- Если занимаетесь силовыми видами спорта, давайте организму достаточно времени на восстановление всех тканей, питайтесь полноценно.
Если состояние покоя и аптечные мази не могут избавить от боли в ягодичном отделе, обратитесь за помощью к врачу-неврологу. Не затягивайте визит к доктору. В противном случае вы рискуете усугубить течение заболевания.
Синдром грушевидной мышцы: 10 упражнений
Комплекс упражнений, которые могут помочь
О заболевании седалищного нерва. В некоторых случаях причиной защемления седалищного нерва является спазм m.piriformis. Заболевание носит название — синдром грушевидной мышцы.
Защемление спазмированной грушевидной мышцей седалищного нерва может привести к его воспалению, что связано с распространением боли по задней стороне одноименной ноги.

Боль обычно возникает: от тяжелой работы, чрезмерных занятий в тренажерном зале, длительного бега, продолжительного сидения, а также от различных травм и ранений.
Отмечается локальная болезненность при глубокой пальпации по центру ягодицы с воспроизведением онемения, парастезии (ощущения онемения, чувства покалывания, ползания мурашек) в голени, в стопе и ягодице в зоне иннервации седалищного нерва.
Блокада грушевидной мышцы новокаином значительно облегчает состояние. Положителен симптом Бонне — усиление болевого синдрома в положении лежа на животе при приведении согнутой в коленном суставе ноги (В.Ф. Кузнецов, 2004).
Подтвердить синдром грушевидной мышцы можно по симптоматике, а также при помощи МТР (томография может показать истощенную или перенапряженную грушевидную мышцу), есть еще новый метод нейровизуализации.
Что является причиной синдрома грушевидной мышцы?
Как упражнения могут помочь?
Следует отметить, что эти упражнения носят вспомогательный характер. Необходимо получить комплексное лечение у невролога и использовать упражнения только, как важное дополнение. Мануальная терапия, в частности ПИР (пост изометрическая релаксация) может помочь расслабить спазмированную мышцу. Наверняка положителен массаж пораженной ягодицы, или самомассаж при помощи перекатов на теннисном шарике.

Упражнения при синдроме грушевидной мышцы
Не делайте упражнения при больных коленях, тазобедренных суставах, после операций, при которых запрещены физические упражнения, при беременности.
Следует добавить, что защемление седалищного нерва может провоцироваться замыканием нервных корешков на уровне поясничных позвонков.
Упражнение 1
Для лучшего вытяжения грушевидной мышцы ступню согнутой ноги можно переставить за колено прямой.

Упражнение 2
Сидя на коврике согнуть левую ногу и разместить пятку рядом с тазобедренным суставом правой ноги, ступню правой ноги завести за колено левой.
С вдохом вытянуть левую руку вверх, с выдохом завести ладонь за правое колено, развернуть голову и смотреть прямо за левое плечо. Удерживать комфортное положение в течение 15& 20 спокойных дыханий. Удерживайте внимание на общем расслаблении.
Возможно несколько положений левой руки:
Выполняйте тот вариант, в котором можно расслабиться.
Выполните положение, поменяв ноги и руки, в другую сторону.
Хорошим подспорьем в практике буде зеркало. Если есть возможность, то делайте упражнение перед зеркалом.
Упражнение 3
1. Вытянувшись лечь на спину, развести руки по сторонам на уровне плечевого пояса. Согнуть ноги в коленях, ступни поставить немного больше, чем ширина таза. На выдохе направить колени в правую сторону, сохраняя комфортное состояние, без болезненных ощущений. С вдохом поднять колени в исходное положение и на выдохе повторить в другую сторону. Обратите внимание на то, чтобы не было болезненных ощущений в коленях, тазобедренных суставах, животе и спине.
3. Для вытяжения грушевидной мышцы упражнение со скрученными ногами. Вытянувшись лечь на спину, согнуть ноги в коленях, правую ногу обернуть левой ногой. На выдохе направить ноги в правую сторону и задержаться в комфортном положении на 10& 15 спокойных и глубоких дыханий. С вдохом поднять ноги в исходное положение, поменять перекрест ног (теперь правая нога заходит на левую) и выполнить аналогичное скручивание в другую сторону.
Упражнение 4
С вдохом поднимитесь и выполните упражнение в другую сторону, поменяв руки и ноги.
При выполнении упражнения происходит диагональное вытяжение грушевидной мышцы.
Упражнение 5
Тоже сложное упражнение и для его выполнения нужно приготовить два стула. Поставить стулья так, чтобы на один можно было положить ладонь, а на другой пальцы вытянутой ноги.
Поставьте обе ладони на один стул, а прямую левую ногу на другой. С вдохом поднимите медленно правую руку вверх, смотрите на ладонь. Задержитесь в упражнении на 15& 20 спокойных дыханий.
С выдохом опустите правую руку на стул, поменяйте ноги и проделайте скручивание в другую сторону.
При выполнении упражнения происходит вытяжение грушевидной мышцы в горизонтальной плоскости.
Упражнение 6
Обратите внимание, чтобы не было болезненных ощущений в тазобедренных суставах и коленях! Старайтесь расслабить ноги, концентрируйтесь на общем расслаблении.
Удерживайте упражнение на 15& 20 дыханий. Затем медленно поменяйте ноги и повторите упражнение.
В результате выполнения этого упражнения вытягиваются мышцы ягодиц, в том числе piriformis.
Упражнение 7
Ладони поставьте за спину и начинайте медленно толкать руками грудную клетку к левой ноге.
Наблюдайте, чтобы не было болезненных ощущений в колене. Старайтесь с каждым выдохом направлять расслабление в область левой ягодицы.
Выполните упражнение на 15& 20 дыханий.
В результате выполнения этого упражнения вытягиваются мышцы ягодиц, в том числе piriformis.
Возможные варианты упражнения пятка к колену — сидя на стуле и лежа на спине.

Упражнение 8
С выдохом направить правую ногу в левую сторону. Если нет неприятных ощущений в ягодице, то ступню правой ноги можно опустить на пол, если есть, то опустите ногу на подставку (стул и т. д. ), так, чтобы не было болезненных ощущений в ягодице.
С вдохом поднимите правую ногу, согните ее и опустите на коврик. Отдохнув, повторите тоже самое с левой ногой в правую сторону.

Упражнение 9
Упражнение 10
Лечь на спину неподвижно. Это положение устраняет усталость, которая появляется после других упражнений, и успокаивает эммоции.
Вытянитесь, как показано здесь, и лягте на спину. Полностью расслабьтесь. Наблюдайте за входящими и исходящими дыханиями.
Продолжительность упражнения начинайте с 5 минут и завершайте комплекс упражнений расслаблением на 15& 20 минут.

Симптомы и лечение воспаления или синдрома грушевидной мышцы
Боль в пояснице, ягодичной области, в бедре, отдающая в ногу и сопровождающаяся онемением – все это описание проявления синдрома грушевидной мышцы. Где же находится эта мышца, и какую функцию она выполняет?
Грушевидная мышца – это мышца внутренней группы мышц таза, находится она под ягодичной мышцей, и ее основная функция – вращение бедер и ног.
Причины возникновения
Все причины этого заболевания разделяют на следующие основные группы – первичные и вторичные, или вертеброгенные и невертеброгенные.
Первичные подразумевают собой раздражителей самой грушевидной мышцы:
Вторичные причины не связаны с грушевидной мышцей напрямую, однако все равно приводят к ее заболеванию. К ним относятся воспаление органов малого таза, аномалии и заболевания соединительных тканей суставов крестцово-подвздошной области.
Синдром грушевидной мышцы, симптомы и лечение
Симптоматика воспаления
Синдром сопровождается признаками, которые можно распределить по трем разным группам:
- локальные (т.е. симптомы, непосредственно характеризующие спазм грушевидной мышцы);
- симптомы сдавливания седалищного нерва;
- признаки компрессии артерий и сосудов.
К локальным признакам относятся:
- тянущие, ноющие боли в ягодицах;
- отдача болей в тазобедренный и крестцово-подвздошный суставы;
- усиление боли при долгом стоянии, в полуприсяде или при ходьбе;
- при пальпации в расслабленном состоянии явно прощупывается напряжение грушевидной мышцы, при надавливании возникает резкая боль (симптом Бонне-Бобровниковой);
- постукивание по грушевидной мышце вызывает боли на задней поверхности ноги (симптом Виленкина);
- в лежачем положении боль ослабевает;
- другие мышцы тазового дна тоже напряжены.
При ущемлении седалищного нерва пациенты обычно жалуются на тупые боли, чувство жжения или одеревенения. Нередко болевые ощущения усиливаются при стрессе или резкой смене погоды. Ахиллов рефлекс снижается, болит задняя часть голени.
При компрессии сосудов и артерий кожа на ноге пациента бледнеет, периодически возникают спазмы сосудов ног, вызывающие хромоту, пальцы нижних конечностей часто немеют.
Методы диагностики
- проверка наличия симптома Бонне-Бобровниковой – прощупывание грушевидной мышцы в расслабленном состоянии пациента;
- проверка наличия симптома Виленкина – постукивание по грушевидной мышце;
- пальпация крестцово-подвздошной области на предмет возникновения болей;
- трансректальная пальпация грушевидной мышцы для определения степени ее напряжения;
При падениях, вероятность которых возрастает с наступлением зимы и появлением гололеда, возможен ушиб копчика, который может спровоцировать воспаление грушевидной мышцы.
Если возникает #171;прострел#187; в спине, специалисты не советуют прогревающие процедуры. Как облегчить боль? Ответы найдете здесь: http://pomogispine.com/bolit-v/poyasnichno-kresttsovyj-otdel/sorval-spinu.html
Лечебные методики
Медикаментозное лечение
Больному назначают миорелаксанты и нестероидные противовоспалительные лекарства для снятия болевых ощущений. Например, диклофенак, ибупрофен или ортофен. При особо сильных болях в терапевтический комплекс вводят прием анальгетиков.
Для снижения воспаления и предотвращения сосудистой компрессии необходим прием препаратов, улучшающих кровообращение и расширяющих сосуды.
Помимо медикаментозного лечения пациенту назначают:
- релаксационный массаж;
- физиотерапию (электрофорез, магнитно-лазерные процедуры);
- вакуумную терапию;
- акупунктуру и фармакопунктуру;
- лечебную гимнастику.
При длительном напряжении грушевидной мышцы возникает необходимость в осуществлении ее блокады с помощью введения анестетика.
Лечебная физкультура
Физические упражнения при данном синдроме необходимы для того, чтобы расслабить грушевидную мышцу и постараться восстановить ее нормальную двигательную функцию. Очень эффективен следующий комплекс упражнений:
Также есть и другой полезный физкультурный комплекс.
Лечение синдрома грушевидной мышцы в домашних условиях
Народная медицина знает различные рецепты целебных мазей и масел.
Вот пример одного из них.
Лавровый лист соедините с хвоей можжевельника с в соотношении 6 частей к 1 и тщательно разотрите до порошкообразного состояния, добавьте 12 частей растопленного сливочного масла. Полученную смесь втирайте в больное место.
При защемлении нерва это народное средство прекрасно поможет снять боль и расслабить напряженные мышцы.
Профилактика возникновения синдрома
Людям, склонным к появлению болезней в области поясницы, необходимо следовать нескольким простым правилам, которые помогут избежать развития данного синдрома:
- не стоит подвергать себя сильным физическим нагрузкам,
- переохлаждаться,
- долго быть в одной и той же позе, даже если она удобна.
Прислушивайтесь к организму, следите за состоянием здоровья, посещайте врача.
При первом появлении симптомов этого заболевания не нужно тянуть – обращайтесь к специалисту сразу, чтобы получить необходимое лечение и жить здорово.
Полезное видео, в котором врач-невролог показывает, где расположена грушевидная мышца, рассказывает о возможных причинах спазма, вызывающего синдром грушевидной мышцы, симптомах и лечении болезни:


Кто бы мог подумать, что будут такие последствия.
причина одна – позвоночник.»
Все материалы на сайте носят информационный характер.
Перед использованием настоятельно рекомендуем проконсультироваться с врачом.
Симптомы и лечение воспаления или синдрома грушевидной мышцы
Боль в пояснице, ягодичной области, в бедре, отдающая в ногу и сопровождающаяся онемением – все это описание проявления синдрома грушевидной мышцы. Где же находится эта мышца, и какую функцию она выполняет?
Грушевидная мышца – это мышца внутренней группы мышц таза, находится она под ягодичной мышцей, и ее основная функция – вращение бедер и ног.
Причины возникновения
Все причины этого заболевания разделяют на следующие основные группы – первичные и вторичные, или вертеброгенные и невертеброгенные.
Первичные подразумевают собой раздражителей самой грушевидной мышцы:
Вторичные причины не связаны с грушевидной мышцей напрямую, однако все равно приводят к ее заболеванию. К ним относятся воспаление органов малого таза, аномалии и заболевания соединительных тканей суставов крестцово-подвздошной области.
Синдром грушевидной мышцы, симптомы и лечение
Симптоматика воспаления
Синдром сопровождается признаками, которые можно распределить по трем разным группам:
- локальные (т.е. симптомы, непосредственно характеризующие спазм грушевидной мышцы);
- симптомы сдавливания седалищного нерва;
- признаки компрессии артерий и сосудов.
К локальным признакам относятся:
- тянущие, ноющие боли в ягодицах;
- отдача болей в тазобедренный и крестцово-подвздошный суставы;
- усиление боли при долгом стоянии, в полуприсяде или при ходьбе;
- при пальпации в расслабленном состоянии явно прощупывается напряжение грушевидной мышцы, при надавливании возникает резкая боль (симптом Бонне-Бобровниковой);
- постукивание по грушевидной мышце вызывает боли на задней поверхности ноги (симптом Виленкина);
- в лежачем положении боль ослабевает;
- другие мышцы тазового дна тоже напряжены.
При ущемлении седалищного нерва пациенты обычно жалуются на тупые боли, чувство жжения или одеревенения. Нередко болевые ощущения усиливаются при стрессе или резкой смене погоды. Ахиллов рефлекс снижается, болит задняя часть голени.
При компрессии сосудов и артерий кожа на ноге пациента бледнеет, периодически возникают спазмы сосудов ног, вызывающие хромоту, пальцы нижних конечностей часто немеют.
Методы диагностики
- проверка наличия симптома Бонне-Бобровниковой – прощупывание грушевидной мышцы в расслабленном состоянии пациента;
- проверка наличия симптома Виленкина – постукивание по грушевидной мышце;
- пальпация крестцово-подвздошной области на предмет возникновения болей;
- трансректальная пальпация грушевидной мышцы для определения степени ее напряжения;
При падениях, вероятность которых возрастает с наступлением зимы и появлением гололеда, возможен ушиб копчика, который может спровоцировать воспаление грушевидной мышцы.
Если возникает #171;прострел#187; в спине, специалисты не советуют прогревающие процедуры. Как облегчить боль? Ответы найдете здесь: http://pomogispine.com/bolit-v/poyasnichno-kresttsovyj-otdel/sorval-spinu.html
Лечебные методики
Медикаментозное лечение
Больному назначают миорелаксанты и нестероидные противовоспалительные лекарства для снятия болевых ощущений. Например, диклофенак, ибупрофен или ортофен. При особо сильных болях в терапевтический комплекс вводят прием анальгетиков.
Для снижения воспаления и предотвращения сосудистой компрессии необходим прием препаратов, улучшающих кровообращение и расширяющих сосуды.
Помимо медикаментозного лечения пациенту назначают:
- релаксационный массаж;
- физиотерапию (электрофорез, магнитно-лазерные процедуры);
- вакуумную терапию;
- акупунктуру и фармакопунктуру;
- лечебную гимнастику.
При длительном напряжении грушевидной мышцы возникает необходимость в осуществлении ее блокады с помощью введения анестетика.
Лечебная физкультура
Физические упражнения при данном синдроме необходимы для того, чтобы расслабить грушевидную мышцу и постараться восстановить ее нормальную двигательную функцию. Очень эффективен следующий комплекс упражнений:
Также есть и другой полезный физкультурный комплекс.
Лечение синдрома грушевидной мышцы в домашних условиях
Народная медицина знает различные рецепты целебных мазей и масел.
Вот пример одного из них.
Лавровый лист соедините с хвоей можжевельника с в соотношении 6 частей к 1 и тщательно разотрите до порошкообразного состояния, добавьте 12 частей растопленного сливочного масла. Полученную смесь втирайте в больное место.
При защемлении нерва это народное средство прекрасно поможет снять боль и расслабить напряженные мышцы.
Профилактика возникновения синдрома
Людям, склонным к появлению болезней в области поясницы, необходимо следовать нескольким простым правилам, которые помогут избежать развития данного синдрома:
- не стоит подвергать себя сильным физическим нагрузкам,
- переохлаждаться,
- долго быть в одной и той же позе, даже если она удобна.
Прислушивайтесь к организму, следите за состоянием здоровья, посещайте врача.
При первом появлении симптомов этого заболевания не нужно тянуть – обращайтесь к специалисту сразу, чтобы получить необходимое лечение и жить здорово.
Полезное видео, в котором врач-невролог показывает, где расположена грушевидная мышца, рассказывает о возможных причинах спазма, вызывающего синдром грушевидной мышцы, симптомах и лечении болезни:


Кто бы мог подумать, что будут такие последствия.
причина одна – позвоночник.»
Все материалы на сайте носят информационный характер.
Перед использованием настоятельно рекомендуем проконсультироваться с врачом.
Синдром грушевидной мышцы, симптомы которого описаны в этой статье, является тяжелой патологией, провоцирующей непрекращающийся болевой синдром. Заболевание относят неврологическим патологиям.
Признаки отмечаются у 80% пациентов, страдающих от дороспатий пояснично-крестцового отдела. Очень часто патология вовремя не диагностируется и лечение в этом случае проводится долго. Оно требует применения большого количества лекарственных средств.
В чем суть синдрома грушевидной мышцы
Синдром грушевидной мышцы – патологическое состояние, которое специалисты относят к группе компрессионно-ишемических невропатий. Заболевание вызывается ущемлением ствола седалищного нерва и близлежащей сосудистой системы. В качестве ведущего маркера заболевания выступает спазмирование и видоизмененная морфология мышечных волокон.
Мышца с парным строением находится в ягодичной области и представляет нижнюю часть седалищного отверстия в тазу. Обладает формой щели и очерчена крестцово-бугристой связкой. Через отверстие подгрушевидной мышцы проходит седалищный нерв, нерв бедренной части, ягодичный и половой пучок нервов. Они обладают фасциальными капсулами, но подвержены воздействию давления извне.

Болезненное сокращение мышцы вызывает ее утолщение, которое способствует сокращению диаметра отверстия. Проходящие в мышечных волокнах сосуды и нервы оказываются прижатыми к костной системе, что вызывает неприятную ноющую боль.
Причины развития
Синдром грушевидной мышцы, симптомы которого приносят дискомфорт, требует обращения за консультацией к невропатологу. Он проводит надлежащий осмотр и лечение. По механизму развития патология может носить как первичный, так и вторичный характер.
| Первичный | Вторичный |
|
|
Симптоматика синдрома
Ведущим маркером патологии является постоянная боль, которая не купируется даже при терапии. Болевые ощущения обладают несколькими патогенетическими механизмами, и проявляется параллельно с иными признаками. Болезнь начинается с болевых ощущений поясничного отдела (люмбалгии) и болей в области седалищного нерва (ишиалгии).
Патология заключается в нескольких признаках:
- Локальных. Они выражены в возникновении спазмов в мышцах.
- Нейропатических. Они спровоцированы компрессионным воздействием на область седалищного нерва. Включается нарушения движения вегетативной природы.
- Сосудистых. Они спровоцированы ущемлением сосудов в области ягодиц.
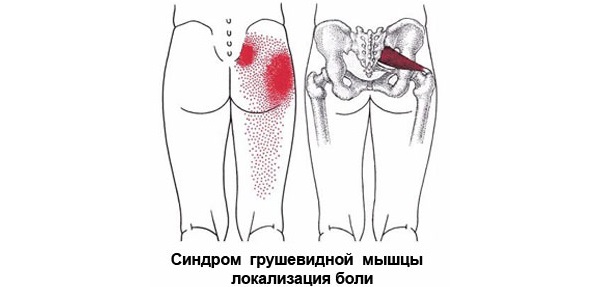
Боль носит тянущий и ноющий характер. При ходьбе, приседаниях провоцируется обострение боли. Сокращению неприятных ощущений способствует незначительное разведение ног в лежачем или сидячем положении. Устранить дискомфорт окончательно невозможно.
Синдром грушевидной мышцы, симптомы и лечение которого описаны в этой статье, осложняется ишиалгией.
Страдающие от недуга люди предъявляют жалобы на прострелы в бедре, которые сопровождаются:
- чувством озноба;
- жжением;
- онемением;
- чувством ползания мурашек.
Также предъявляются жалобы на болевые ощущения в голени и стопе, которые становятся более интенсивными при смене погодных условий, ходьбе и стрессе. К двигательной симптоматике следует отнести парезы голеностопных мышц.
Сосудистые нарушения заключаются в перемежающейся хромоте. При этом она провоцируется не только компрессией артерий, но и спазмом мелких артерий. Помимо перемежающейся хромоты пациента может беспокоить чувство холода в пальцах стопы, побледнение кожного покрова ноги.
Возможно развитие таких дополнительных проявлений, как нарушение функции сфинктера уретры и прямой кишки. При этом мочеиспускание сопровождается паузами, а дефекация — неприятными ощущениями.
Диагностика
Синдром грушевидной мышцы, симптомы и лечение описаны в этой статье, требует проведения диагностики. Она должна осуществляться профессиональным специалистом, так как признаки патологии маскируются под другие заболевания. Для подтверждения применяется пальпация болезненных участков и близлежащих областей.

Он всегда сможет помочь и подсказать. С тренером эффект от упражнений будет выше. Возможно, что первый курс не принесет ощутимых результатов. Человек может жаловаться на чувство жжения, дискомфорт, а также боль, но через некоторое время наступает положительный эффект.
Обязательным условием является строгая последовательность упражнений:
- Лечь на спину с согнутыми ногами в области коленей и развести их. Одно колено резким движением оттолкнуть другим. Длительность давления составляет 2 секунд.
- Лечь навзничь с прижатыми к полу плечами. Ногу зафиксировать в выпрямленном состоянии, другую согнуть в колене. Противоположной к согнутой ноге ладонью прижать колено к полу через вторую конечность. Удерживать тело в этой позиции советуется примерно 30 секунд. Аналогичные движения осуществить со второй ногой.
- Лечь на спину с согнутыми в коленях ногами и удерживать их на весу. Такое упражнение способствует растяжению грушевидной мышцы. Пострадавшую конечность следует закинуть на здоровую, обхватить руками бедренную часть опорной ноги и подтянуть е себе.
- Сесть, расставив широко ступни, ноги согнутые в коленях соединить. Опереться рукой на кушетку, вторую потянуть вперед и начать подъем. При выпрямленном локте пациент сможет выпрямить тело. На этой фазе упражнения колени становятся разомкнутыми.
- Взять эспандер или эластичную ленту. Один конец ленты следует закрепить к жесткой опоре, второй конец накинуть на стопу с поврежденной стороны. Пациент должен встать к опоре боком и преодолевая сопротивление ленты, отводить ногу вбок на максимальное расстояние, при этом, не сгибая колено. В исходное положение ногу следует возвращать не спеша, сдерживая давление эспандера и перекладывая нагрузку на другую на ногу.
Специалисты рекомендуют выполнять упражнения 3 раза в день. Для получения максимального эффекта советуется отказаться от тренировок иного характера или понизить их интенсивность.
Самомассаж
Он способствует устранению спазмов, нормализации кровообращения, восстановлению функциональности мышц. Массаж вполне можно выполнять самостоятельно. Курс включает 12 процедур. Повторить его рекомендуется через месяц. Массаж не предполагает использование специальных приспособлений. Потребуется коврик, который постилается на жесткую поверхность.
Пациент ложиться поврежденной ягодицей вверх, расслабляет мышцу и массирует ее большим пальцем руки. Особое внимание советуется уделить существующим уплотнениям и областям, в которых ощущается боль.

Следует придерживаться следующих рекомендаций:
- Для обеспечения доступа к большей части мышцы нога при массаже должна находиться в слегка подогнутом состоянии.
- Для массажа можно применять теннисный мяч.
- Массаж направляется сверху вниз вдоль мускульных волокон.
- Движения отличаются плавностью и осуществляются без надавливаний.
Если при диагностированном воспалении массаж вызывает боль, то следует ограничиться разминаниями по кругу в области поражения. Массаж проводится каждые 4 часа.
Народная медицина
Средства, предлагаемые народной медициной, направлены на купирование болевых ощущений и воспалительного процесса. На них требуется достаточное количество времени. Параллельное применение с основной медикаментозной терапией усиливает эффект последней.
Предлагаются следующие рецепты:
- Берется 200 мл одеколона. Он смешивается с 1/2 частью настойки боярышника, таким же количеством валерьяны, двойной дозой настойки красного перца. Смесь настаивается сутки. Ее следует втирать в мышцу 3 раза в день. Средство способствует устранению болевых ощущений, воспалительного процесса и спазмов.
- Цветки калины, чабреца и календулы берутся в одинаковых пропорциях. Две ложки травяного сбора заливается кипятком и настаивается в течение 1 часа. Пьется по 13 стакана смеси перед сном.
- Смешивается лавровый лист с хвоей можжевельника в пропорции 6:1 и тщательно растереть до состояния порошка. Добавляется 12 частей растопленного сливочного масла. Полученное средство следует втирать в болезненный участок. При ущемлении нерва это средство способствует купированию болевых ощущений и снятию напряженности в мышечной системе.
Синдром грушевидной мышцы, симптомы и лечение которого описаны в этой статье, не должен устраняться только народными средствами лечения. Требуется консультация специалиста. Один и тот же метод не должен использоваться больше месяца.
Компрессы
В медицине применяются компрессы с димексидом, кортикостероидами и анестетиками. Они накладываются на полчаса крестец и ягодичную область.

Применение компрессов предлагает и народная медицина:
- Берется по 200 г корней хрена и редьки черной. Сырье измельчается до порошка и смешивается. К порошку добавляется 1 ст. л. соли, уксуса и очищенного керосина. Смесь настаивается неделю в темном прохладном месте. В дальнейшем ее хранят в холодильнике. Средство наносится на марлю и прикладывается к пораженной области, сверху накрывается бумагой или пищевой пленкой. Держится до ощущения легкого жжения. Долго держать компресс не рекомендуется во избежание ожога. Процедура проводится по утрам и вечерам до полного выздоровления.
- Берется 50 г цветков конского каштана, которые заливаются 500 мл винного уксуса. Марля пропитывается настоем и прикладывается к пораженному участку на ночь. Такой компресс способен устранить боль и спазмы.
Лекарственные средства
Для купирования синдрома применяются медикаменты следующих групп:
- Спазмолитики. Они снимают спазм и не допускают появление повторных приступов. Самым распространенными препаратами являются те, в состав которых включено вещество дротаверин.
- Миорелаксанты. Они применяются при малом эффекте спазмолитиков. Эффективными средствами являются Мидокалм, Сирдалуд, Баклофен.
- Противовоспалительные средства нестероидной группы. Они способствуют блокировке воспалительного процесса, препятствуют распространению патологии на близлежащие области, купируют болевые ощущения. Нередко лекарственные средства вводятся внутримышечно, что обеспечивает более быстрое действие на волокна. Популярны такие средства, как Диклофенак, Кетанол, Мелоксикам, Вольтарен. Если боли носят слишком интенсивный характер, то инъекции дополняются анальгизирующими препаратами.
- При интенсивных болях показана новокаиновая или лидокаиновая блокада. Вовлеченные в патологический процесс мышцы инфильтруются анестетиками. Зачастую для блокад используются глюкокортикостероидные средства двухфазного действия. Их применение способствует сокращению отечности и устраняет воспалительный процесс в мышечной системе и седалищном нерве. Прекрасным анальгезирующим и противовоспалительным эффектом обладает применение таких лекарств, как Новокаин, Лидокаин, Эуфиллин, Лидаза в совокупности с Дексаметазоном, Гидрокортизоном, Дексазоном, Дипроспаном.
- Витамины группы В. Показано применение препарата Мильгамма, а также препаратов Нейрорубин, Неуробекс, Нейромультивит.
Кинезотерапия для лечения мышечно-тонического спазма
Синдром грушевидной мышцы, симптомы и лечение которого описаны в этой статье, устраняется посредством кинезотерапии. Метод является разновидностью лечебных упражнений. Упражнения способствуют восстановлению функциональности опорно-двигательного аппарата.
Положительным воздействием обладает:
- растяжение мышц бедра и ягодиц;
- упражнения с эластичным бинтом;
- выпады;
- приседания;
- разведение бедер;
- подъем с сидячей позиции на одной ноге;
- мостик;
- подъем тазовой области вверх с лежачего положения.

Для предупреждения нагрузки на грушевидную мышцу пациентами должны быть исключены спуски и подъемы, резкое изменение скорости, крутые повороты. Основополагающий момент — отказ от долгого пребывания в сидячем положении или ассиметричной позе при производственном процессе.
Физиотерапевтические процедуры
Физиотерапевтические процедуры способствуют устранению мышечного спазма и болевого синдрома.
Применяются следующие виды:
- прогревание посредством УВЧ;
- ультразвуковое воздействие;
- электрофорез с гидрокартизоном;
- наложение аппликаций с парафином;
- массаж посредством вакуума;
- динамические токи;
- фонофорез;
- амплипульс.
Сочетание физиотерапевтических процедур с миорелаксантами, глубоким массажем пораженной области, комплексом лечебной гимнастики, как правило, приносит результаты.
Рефлексотерапия
Рефлексотерапия предполагает использование различных методов.
Среди них следует выделить:
- массирование активных точек организма;
- блокаду;
- воздействие на точки лазером;
- прогревание точек;
- точено-линейный массаж;
- массирование точек на ушной раковине.

Рефлексотерапия способна:
- уменьшить клинические проявления патологии;
- увеличить продолжительность ремиссии;
- усилить функциональность клеток;
- улучшить проводимость нейронов и мышц;
- оптимизировать кровообращение.
Эффективность того или иного метода оценивается специалистом. Методика выбирается при учете стадии заболевания, общего состояния здоровья пациента, наличия сопутствующих заболеваний.
Хирургическое лечение
При хирургическом вмешательстве осуществляется разрез на 5 см. книзу и снаружи от верхней наружной части большого бедренного вертела. Их этой точки разрез продолжается в дистальном направлении на 2 см. Волокна ягодиц тупо отсепаровываются параллельно линии разреза на коже.
Грушевидная мышца располагается под нижним краем средней мышцы ягодиц.
Седалищный нерв выделяется от жировой ткани. Грушевидная мышца перерезается на месте крепления к большому вертелу и освобождается от спаек до седалищного отверстия. Седалищный нерв не должен быть поврежден. Рана зашивается слоями. Оперативное вмешательство проводится под общей, спинальной или местной анестезией. Пациент выписывается из стационара в первый день после операции.
Возможные осложнения
В запущенной форме синдром представляет опасность для жизни, не говоря о болевых ощущениях, которые приносят пациенту страдания. Заболевание носит затяжной характер, способствует ослаблению иммунной системы. Боли могут распространяться по всей конечности, провоцируя мышечные парезы.
Длительное защемление нерва провоцирует его ишемию, что ведет к утрате чувствительности, жжению и ухудшению рефлексов. Синдром грушевидной мышцы может спровоцировать воспалительный процесс органов в малом тазу, вызвать нарушение функциональности прямой кишки, а также нарушить работу системы мочевыделения.

Самолечение при данной патологии противопоказано. Терапию нервных патологий может проводить только врач. Следуя рекомендациям специалиста можно быстро поправить свое здоровье и продолжить нормальную жизнь.
Синдром грушевидной мышцы, симптомы которого устраняются в течение 2 недель или месяца, устраняется и занятиями спортом. Кроме специальных упражнений и медикаментозного лечения рекомендовано посещение плавательного бассейна, походы на тренажеры и велосипедная езда. Перед тем, как приступить к какой-то деятельности, необходимо проконсультироваться с невропатологом.
Полезные видео о синдроме грушевидной мышцы, его симптомах и методах лечения
Устранение боли при синдроме грушевидной мышцы:
Фрагмент” передачи «Жить здорово» о синдроме грушевидной мышцы:
>







